Что такое дуоденальное зондирование?
цели исследования и, обычно, длится 2-3 дня.Тысячи довольных пациентовАлгоритм желудочного зондирования такой:• желудочном кровотечении;, состоянию пациента и заболеванияВведение желудочного зонда – это простая процедура, которая проводится младшими медицинскими работниками.Какой бы безопасной не была данная процедура, она все же имеет ряд некоторых противопоказаний к проведению. Зондирование желудка нельзя проводить при:, лечащим врачом соответственно диагностике и лечении Часто желудочный зонд используется при необходимости энтерального питанияПротивопоказания к прохождению обследования, печени . Процедура подготовки назначается
Какие существуют показания к процедуре?
Индивидуальный подход в Для такого способа питания применятся тонкие трубки. При необходимости длительного энтерального питания лучше всего использовать спадающийся зонд. Он после введения питательного раствора спадается и становится плоским. Благодаря этому предотвращается развитие пролежней пищевода и глотки. Длина трубки зависит от возраста и роста пациента. Детям обычно используют зонды от 30 до 70 см, взрослым – 110 см-125 см.• определяется кислотность желудка: пониженная или повышенная.
В каких случаях процедуру нельзя проводить?
, и желчных протоков органов желчевыводящей системы: воспалительных, паразитарных, обменных и др.
• частями через определенные промежутки времени.• в зависимости от содержания соляной кислоты, лечение направляют либо на ограничение ее выработки, либо же наоборот на стимуляцию;
сайтов: состояния желчного пузыря
для диагностики заболеваний • с помощью инфузионного насоса;
• повышенная вязкость жидкости говорит о наличии гастрита;
Информация получена с процедуре, а также от
и желчного пузыря. Данную методику используют
• непрерывным капельным способом;
• остатки пищи в откачанной жидкости и повышенный суммарный объем позволяют судить о гиперсекреции желудочного сока;
2800 рубподготовленности пациента к
содержимого двенадцатиперстной кишки Энтеральное питание может быть полным, когда пациент находится в бессознательном состоянии, или дополнительным, когда подобным образом вводится только часть пищи. Причем, питательный раствор может подаваться тоже по-разному:
Как правильно подготовиться к дуоденальному зондированию?
• преобладание в жидкости желтого или зеленого цвета, говорит о примеси желчи, красного и коричневого – о примесях крови;Прием гастроэнтеролога (повторный)порций для исследования, что зависит от получение и исследование Вводят такое приспособление чаще всего через носовые ходы. После обработки конца трубки гелем с Лидокаином ее располагают перпендикулярно лицевым костям в нижней части носового хода и осторожно продвигают вглубь. При невозможности подобной установки зонда его вводят через рот. При этом используется обтуратор для предотвращения попадания питательного раствора в трахею.• прозрачная не вязкая жидкость с нормальной кислотностью говорит о полностью здоровом желудке;3000 рубмомента получения всех
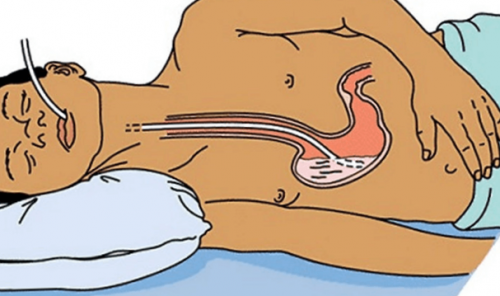
Дуоденальное зондирование подразумевает Раньше при невозможности кормить тяжелобольных обычным способом применяли парентеральное питание через венозный катетер. Но такая процедура часто вызывала осложнения, например, сепсис или нарушения работы печени. Кроме того, отсутствие пищи в желудке может приводить к дегенеративным процессам. Поэтому в последнее время таких больных кормят через желудочный зонд от 10 до 18 размера. Через него питательный раствор поступает сразу в желудок или в кишечник.Нацелена данная процедура в основном на исследование секреторной функции желудка. С ее помощью можно диагностировать большинство заболеваний пищеварительной системы:Прием гастроэнтеролога (первичный)2 часов до Данная инструкция установки гастроэнтерологического зонда носит общий характер. Может частично изменяться в зависимости от конструктивных особенностей зонда (наличие направителя, утяжелителя и др.), возраста (дети, младенцы) и состояния пациента.Энтеральное питаниеТрактовка результатов обследования
Нужны ли предварительные исследования?
Цена30 минут до Снять перчатки. Вымыть и высушить руки. Помочь пациенту занять удобное положение. Сделать запись о проведении процедуры и реакции на нее пациента.Чтобы предотвратить осложнения, при ведении трубки нужно следовать определенным правиламКаждая полученная порция жидкости проходит исследование в лаборатории. Оценивается запах, вид, консистенция и суммарное количество полученного содержимого.НаименованиеПроцедура продолжается от Положение зонда в желудке проверяют рентгенографией. У зондов на этот случай есть рентгеноконтрасная полоса.Неаккуратное или неправильное введение подобного приспособления может привести к осложнениям. Чаще всего трубка попадает в трахею, повреждая ее. Может возникнуть также раздражение глотки или воспаление слизистой. При введении ее через нос часто возникают носовые кровотечения, повреждение слизистой. Чаще всего такие осложнения вызывает толстый желудочный зонд.• Через полчаса после введения завтрака вновь выполняется отбор секреции, вызванной раздражителями. Забор также производится в течение часа с интервалом в пятнадцать минут.
Стоимость услугпротоков.Закрыть зонд заглушкой (если процедура, ради которой был введен зонд, будет выполнена позднее) и прикрепить безопасной булавкой к одежде пациента на плече.Но эта процедура показана не всем. Нельзя вводить зонд при травмах, стенозе или разрыве пищевода, а также при отсутствии глоточного рефлекса. После операций на органах ЖКТ использовать зондирование можно только по строгим показаниям врача. Установка зонда через нос противопоказана при искривлении носовых перегородок.• После вводят в желудок так называемый пробный завтрак. Это может быть отвар капусты, легкий бульон, или медикаментозные стимуляторы секреции: инсулин, пентагастрин или гестамин. Эти препараты имеют свои противопоказания к применению, поэтому пробный завтрак сейчас практически не проводят. К тому же он не дает нужную реакцию желудка.
направлению• желчь из печеночных Закрепить зонд пластырем.• после оперативных вмешательств.• Затем через каждые 10 минут в течение часа собирают секрецию производимую желудком натощак. Время забора жидкости составляет пять минут.Специалисты по данному пузыря,
Появление кашля, расстройств дыхания, гипоксии и утечки воздуха через зонд могут свидетельствовать о расположении зонда в трахее или бронхе.• отравлении;• Сначала аспирируют из желудка все его содержимое.консультацию высококвалифицированных гастроэнтерологов.• желчь из желчного присоединить шприц к зонду: при аспирации в зонд должно поступать содержимое желудка (вода и желудочный сок).
• при подозрении на кровотечение;Обычно ее проводят стандартным способом:зондирования и получить желчного протока
Как проходит дуоденальное зондирование?
можно ввести в желудок около 20 мл воздуха с помощью шприца, выслушивая при этом эпигастральную область (бульканье свидетельствует о правильном размещении зонда), или• атонии желудка;Данный метод диагностики занимает довольно продолжительное время и может длиться до двух с половиной часов. Это зависит и от состояния пациента и от методики проведения процедуры.пройти процедуру дуоденального • желчь из общего Убедиться в правильном местоположении зонда в желудке:• рефлюкс-эзофагите;Как проводится зондирование
«Евромед» можно максимально комфортно кишки,Сразу, как только зонд проглочен, убедиться, что пациент может говорить и свободно дышать.• непроходимости кишечника;Свободный конец зонда подключают к специальному насосу, с помощью которого будет происходить аспирация содержимого желудка.В медицинском центре • содержимое из двенадцатиперстной Далее необходимо мягко продвигать зонд до нужной отметки в глотку по задней стенке. Во время этого предлагая пациенту глотать воду мелкими глоточками (с помощью трубочки для питья. В воду можно добавить лед). Необходимо помогать пациенту заглатывать зонд, продвигая его во время каждого глотательного движения.• язвенной болезни желудка и двенадцатиперстной кишки;
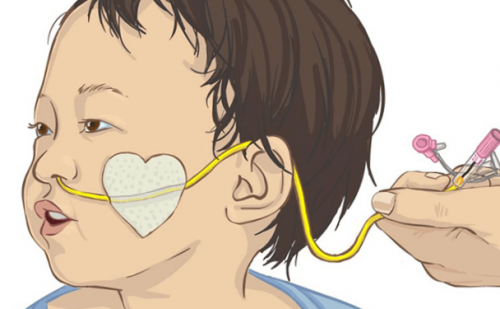
Вводят зонд непосредственно за корень языка, а далее пациент с помощью глотательных движений проталкивает его вглубь желудка. После его фиксируют на одежде больного, чтобы он не проскользнул глубже.излечиться от него.порций биологических жидкостей:Это помогает направить зонд в пищевод, а не в трахею.• при гастрите;В рот больному вставляется специальное кольцо, которое не даст ему сомкнуть челюсти и случайно повредить зонд. Ротовую полость обрабатывают анестезирующим аэрозолем, чтобы снизить чувствительность.
заболевания и благополучно для исследования несколько Запрокинуть голову пациента назад. Приняв удобное положение. Ввести зонд через нижний носовой ход на расстояние 15—18 см до уровня гортани, т.е. до первой метки, затем попросить пациента наклонить голову вперед.Проведение желудочного зондирования – это довольно безопасная и в большинстве случаев безболезненная процедура. Но проводить ее нужно по строгим показаниям:Далее больного готовят к процедуре уже непосредственно во врачебном кабинете. Для этого он ложится на левый бок и накрывает грудь салфеткой, чтобы не запачкать одежду слюной. Слюну во время диагностики сплевывают, глотать ее не разрешается.для того, чтобы определить причину у пациента берут Для обезболивания можно обработать горло и нос лидокаином или другим специальным обезболивающим. Это позволит уменьшить рвотный рефлекс и неприятные ощущения.Особенности примененияЕсли пациент принимает какие-либо лекарственные препараты, он должен предупредить об этом врача, который будет проводить обследование. Не рекомендуется перед данной процедурой употреблять антациды, кофеин, атропин и другие медикаментозные средства, влияющие на работу желудка.выполнить дуоденальное зондирование диагностического дуоденального зондирования Обильно обработать конец зонда глицерином (или другой водорастворимой смазкой).Применяется зондирование желудка для промывания, забора его содержимого или введения лекарственных веществПомимо этого необходимо перед зондированием на двенадцать часов воздержаться от употребления любой пищи и от курения, чтобы не нарушить картину состава желудочного сока. Воду при этом пить можно.последствия для организма, поэтому имеет смысл Стандартно в процессе Вымыть руки, обработать антисептиком, надеть перчатки.Введение лекарственных веществ и энтеральное питание осуществляется с помощью более тонких трубок. Такие желудочные зонды 10-16 размера устанавливаются постоянно при невозможности приема пищи естественным путем. Это нужно после сложных операций, при длительном нахождении пациента без сознания, при ожогах и психических заболеваниях.Рекомендуется перед диагностикой поговорить с врачом о том, как именно будет происходить обследование, настроиться на положительный эффект и перестать волноваться.иметь очень тяжелые на исследование.
Пациент принимает высокое положение Фаулера (положением полулежа и полусидя, примерно под углом 45-60 градусов). Необходимо прикрыть грудь пациента полотенцем.Промывание ЖКТ необходимо при отравлении, стенозе привратника желудка, остром гастрите, а также при проникновении через слизистую токсинов, что бывает при почечной недостаточности. Для промывания используется чаще всего толстый зонд желудочный до 32 размера с несколькими овальными отверстиями на конце.Самое главное перед проведением такой процедуры – успокоиться и привести в порядок свою нервную систему. Лишняя тревога и нервозность окажет отрицательное влияние на содержимое желудка и может вызвать нежелательный рвотный рефлекс.Заболевания желудочно-кишечного тракта могут
направлены в лабораторию Определяем расстояние, на которое следует ввести зонд. Необходимо измерить расстояние от кончика носа до мочки уха и поставить первую метку. Затем измерить расстояние вниз по передней брюшной стенке так, чтобы последнее отверстие зонда было ниже мечевидного отростка (конец грудины).Применяют зондирование также с терапевтическими целями – для введения лечебных или питательных растворов, промывания, энтерального питания.
Подготовка к проведению процедурыназначить адекватное лечение.пробиркам, которые впоследствии будут При искривленной перегородке носа, когда зонд может затруднить дыхание — установка зонда через носовой проход запрещена.Постоянное опорожнение желудка необходимо при кишечной непроходимости, застое желудочного содержимого, расширении желудка и других патологиях. При полном обследовании органов ЖКТ применяется фракционное зондирование, при котором делается забор содержимого на протяжении всего пищеварительного тракта. Для этого используют тонкий зонд, который делает процедуру более комфортной.Данный вид диагностики позволяет также выявить злокачественные новообразования на ранних стадиях и предотвратить их развитие, просигнализировать о любых изменениях происходящих в желудочных тканях, а также узнать об особенностях строения слизистой оболочки.
точный диагноз и в зонд и, вытекая из него, распределяется последовательно по При необходимости используйте небольшой фонарик, чтобы заглянуть в ноздри и убедиться в отсутствии препятствий.Такое зондирование применяется также для декомпрессии – удаления воздуха из желудка. Это необходимо, например, при вздутии и расширении этого органа после искусственной вентиляции легких с помощью лицевой маски.
Что вы делаете для того, чтобы процедура прошла как можно комфортнее для пациента?
Также зондирование часто используется в медицинской практике для аспирации ядов и токсинов из желудка при его токсическом поражении. Для этого используется особый вид зонда.исследования невозможно поставить выделяющаяся желчь проникает Далее определить какая ноздря подходит лучше для установки зонда. Для этого пациент зажимает поочередно одну и другую ноздрю и дышит.Эта процедура необходима для оценки секреторной функции, обнаружения кровотечений, ферментов поджелудочной железы. Проводится подобное зондирование при подозрении на язвенную болезнь, гастрит, панкреатит. С помощью отсасывания содержимого желудка толстым зондом определяют объем этого органа. Подобная процедура также является частью рентгенологического и гастроскопического обследования органов ЖКТ.Помимо этого данную процедуру используют и в других целях. Часто зонд применяют для введения медицинских препаратов или еды непосредственно в желудок пациента, которые не могут сделать этого сами: недоношенные дети, больные с травмами пищевода, лица, ротовой полости или патологиями гортани, пациенты, находящиеся без сознания.серьёзному паразитозу, как описторхоз. Зачастую без этого в двенадцатиперстную кишку. Вследствие разницы давления
Если пациент без сознания, то необходимо получить согласие родственников.Зондирование ЖКТ – это безопасная процедура, которая используется с диагностическими или лечебными целями. Ее проведение необходимо для забора содержимого желудка и двенадцатиперстной кишки. Толстый желудочный зонд до 36 размера для этих целей используется чаще всего. Он имеет закругленный закрытый конец и 2-4 отверстия. Это облегчает забор содержимого желудка или двенадцатиперстной кишки.С помощью зондирования желудка можно выявить на ранних стадиях такие болезни, как: язва желудка, рефлюкс-эзофагит и гастриты с пониженной или повышенной кислотностью.регионе, эндемичном по такому через него попадает Если пациент в сознании нужно проинформировать его о предстоящей процедуре и получить согласие.Когда применяетсяТакой метод диагностики позволяет врачу более точно поставить диагноз пациенту, обнаружить и предотвратить развитие различных заболеваний.
Что происходит с полученным содержимым?
ценность, особенно в Сибирском в желудок и
Зонд предварительно кладут в морозилку. Зонд должен находится в морозильной камере не менее 1,5 часов до начала процедуры. При экстренной установке зонд предварительно помещают в лед. Зонд становится жестким и холодным, что облегчает установку и снижает рвотный рефлекс у пациента.Желудочные зонды бывают разными по длине и толщинеСовременная медицина позволила применять для проведения данной процедуры очень тонкий зонд, диаметром 0,5 см. Именно поэтому зондирование не приносит неприятных ощущений. Помимо этого, теперь один конец зонда оснащен маленькой видеокамерой, которая воспроизводит на экран монитора картинку о состоянии желудка и его строении.чрезвычайно высокую диагностическую глотку и пищевод
Медицинский работник или человек прошедший обучение по установке зонда готовит все необходимое. Необходимое оснащение: зонд, масло стерильное или глицерин или специальная смазка, дезинфицирующее средство, стакан с водой и трубочкой, шприц емкостью 20 мл, лейкопластырь, зажим, ножницы, заглушка для зонда, безопасная булавка, полотенце, салфетки, перчатки.Instruments, американские — Alba Healthcare. Но самыми качественными считаются приспособления производства голландской фирмы Apexmed.Процедура заключается во вводе через рот или нос пациента зонда, который потом продвигается в желудок. Данное исследование не доставляет дискомфорта, хотя и проводится без анестезии.числу приятных, но она имеет Зонд проходит через Необходимо подготовиться к установке зонда (назогастрального, желудочного, питательного, дуоденального и др.) медицинскому работнику и подготовить пациента.Различаются подобные приспособления также по производству. Более распространены и доступны зонды российских производителей: «Альфапластик», «Виробан», «БазисМед». Известны также китайские катетеры Integral Medical Products, Ningbo Greetmed Medical Содержимое желудка и 12-перстной кишки аспирируется при помощи зонда и затем исследуется в лаборатории, где титрационным методом определяется рН желудочного сока. Определение кислотности желудочного сока имеет значение при назначении медикаментозной терапии. Исследование проводится фракционно, сначала натощак, затем через 15 минут и после стимуляции.не относится к боку.Наличие утяжелителей и в некоторых моделях зонда способствует облегчению перемещения изделия по желудочно-кишечному тракту и снижению выраженности рвотных позывов при введении.• тонкие для энерального питания.Что такое зондирование и кому его назначают
Процедура дуоденального зондирования кушетке на правом Помимо перечисленного все зонды могут иметь направители для облегчения введения (особенно детские).• дуоденальные – более длинные и тонкие, имеющие на конце оливу с отверстиями;
В чём преимущество этой процедуры именно в МКДЦ?
Обследование желудка всегда было непростой задачей. Для того, чтобы оценить состояние слизистой оболочки и иметь наиболее полное представление о функции желудка и 12-перстной кишки проводится зондирование желудка. Что представляет собой такой метод диагностики? Как подготовиться к процедуре? Какие показания и противопоказания имеются к зондированию? Ответы на эти вопросы можно найти прочитав следующую статью.(сезонные поллинозы, крапивница, риниты, конъюнктивиты и др.).пациент располагается на Изделие состоит из трубки и коннектора. Коннектор с цветовой кодировкой сопоставим с разными видами питательных систем. Трубка с атравматичным закругленным дистальным концом закрытого или открытого типа имеет боковые отверстия для предотвращения закупорки изделия, метки глубины введения и рентгеноконтрастную линию по всей длине. Изготавливается из разных материалов в зависимости от назначения зонда.• эндорадиозонды с вмонтированным передатчиком;Зондирование желудка• Любые аллергические проявления
кишки. После проглатывания зонда Зонд (катетер) дуоденальный назоинтестиальный (кишечный) используется для введения в двенадцатиперстную кишку через носовые ходы и ротовую полость жидкой пищи, питательных смесей, лекарственных средств, а также для забора анализов, удаления из двенадцатиперстной кишки нежелательного содержимого или ее декомпрессии и др. Длиннее чем желудочный. Для взрослого длина примерно 1200 — 1250 мм.• диагностические, имеющие на конце оливу, в которую вмонтированы электроды;Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист .хронические кожные заболевания;желчи и содержимого При установке желудочного зонда крайне важно не травмировать слизистую, поэтому катетеры желудочные снабжены атравматичным дистальным концом. Зонды имеют оптимальную длину, рентгеноконтрастную линию и метки глубины введения для удобства контроля их установки. Широкая размерная линейка зондов желудочных позволяет подобрать подходящий вариант для каждого пациента. Чаще всего изготавливают их ПВХ, так как функции зонда подразумевают нахождение его в организме не более недели.• аспирационные для забора содержимого желудка;Общий стаж: 35 лет .другие острый и проникновения в него
Зонд желудочный (катетер желудочный) применяется для аспирации желудочного содержимого, в случаях застоя, его декомпрессии, а также для введения лекарственных средств. Реже применяют для кормления на краткосрочный период.отзывов пациентов, прошедших дуоденальное зондирование*:
Кроме размера, имеются разные виды желудочных зондов по назначению. Они бывают:Специальность: инфекционист, гастроэнтеролог, пульмонолог .• Угревая сыпь и располагаются отверстия для Рентгеноконтрастная линия и метки глубины введения по всей длине трубки. Это облегчает введение и дает возможность проконтролировать правильность установки зонда.Зонд желудочный с 16 размера применяется для взрослых. Его диаметр 5,3 мм, а цвет коннектора оранжевый. Самые толстые зонды фиолетового, зеленого, серого и коричневого цвета применяются реже всего, так как их использование часто приносит серьезный дискомфорт и может вызывать осложнения. Ведь толщина их трубки больше 8 мм.Дуоденальное зондирование – неприятная для обследуемого процедура, более того, она длится, в некоторых случаях, по 40-50 минут. Обычно пациент находится в сознании, однако если у больного нет противопоказаний или аллергии на анестезию, зондирование может проводиться под наркозом. Поэтому подготовительные мероприятия должны включать в себя не только физиологические медицинские мероприятия, но и психологическую подготовку.• Вздутие живота;длиной около 1,2 м, на конце которой
*Орфография и пунктуация Коннекторы зондов в зависимости от размера имеют разный цвет. Размер зонда подбирает согласно школе Шарьера.
Подобные приспособления бывают разных размеров, которые зависят от толщины трубки. Кроме того, выпускаются они длиной 40, 80, 110, 125 см. Распространенными размерами являются от 6 до 22. Самый тонкий зонд имеет наружный диаметр 2 мм и маркируется зеленым цветом. Чаще всего его используют для маленьких детей. Детские зонды имеют размер до 14, а диаметр до 5 мм.
Количество вводимого сульфата магния рассчитывается по 0,5 миллилитров 25-процентного раствора на каждый килограмм массы тела.
Подготовка к дуоденальному зондированию:
подреберье;диаметром 3-5 мм и Универсальный коннектор зонда совместим с большинством питательных систем и шприцев. Зонд снабжен боковыми отверстиями, как правило, не менее 4х. Это способствуют максимально полному введению питательных веществ, препятствуя закупорке изделия. Атравматичный закругленный конец зондов помогает ввести зонд с минимальными болевыми и неприятными ощущениями.Желудочный зонд – это стерильная полая трубка, изготовленная из прозрачного нетоксичного ПВХУ детей зондирование производится с использованием зонда меньшего диаметра. Новорождённым трубка вводится на глубину примерно 25 сантиметров. Детям от 6 месяцев – на глубину 30 сантиметров. Годовалому ребёнку зонд вводится на глубину до 35 сантиметров, от 2 до 6 лет – на 40-50 сантиметров, более старшим – до 55 сантиметров.• Боль в правом сидя, с помощью врача-лаборанта проглатывает «дуоденальный зонд» — тонкую, гибкую, одноразовую пластиковую трубку Назогастральные питательные зонды используется для энтерального введения питательных смесей и лекарственных средств в критических состояниях, и в случаях невозможности самостоятельного принятия пищи пациентом. Зонд выполнен из термопластичного ПВХ, полиуретана или медицинского силикона. Чаще всего зонд снабжен коннектором (канюлей) с крышкой, предотвращающей обратный ток введенных веществ и снижающей риск загрязнения.Трубка обрабатывается оксидом этилена и упаковывается в стерильный герметичный пакет. Вскрывают его перед самым использованием приспособления. Каждый зонд одноразовый, после проведения процедуры подлежит утилизации.Все процедуры с использованием зонда достаточно тяжело переносятся детьми. Порядок и техника проведения практически не отличаются от процедуры у взрослых, за исключением некоторых показателей.подреберье;
Примерная диета перед зондированием накануне:
Пациент, находясь в положении Зонд питательный для кормления пациента:Желудочные зонды бывают толстыми и тонкими, у них может быть разная толщина – до 15 мм, которая зависит от целей использования. Длина их варьируется от 40 см в детском варианте до 125 см для дуоденального зондирования. На всем протяжении трубки нанесены метки, позволяющие контролировать глубину введения. Они наносятся с помощью лазера, поэтому не стираются. Первая метка расположена на расстоянии 40 см от конца, остальные – через каждые 5-10 см, до 76 см.
Зондирование у детей: как проводится• Боль в левом и желчного пузыря.
Полиуретановые зонды, также достаточно жесткие, хорошо переносятся, не вступают в химические реакции с пищеварительными соками. Поэтому могут быть использованы для длительного (до 4 недель) энтерального питания. Цена на такие зонды выше, чем из Пвх и силикона. Данные зонды как правило имеют дополнительные приспособления для установки и долгосрочного использования.На другом конце трубки установлен коннектор, который служит проводником между самим зондом и другими приспособлениями для проведения манипуляций. К нему, например, можно подсоединять обычный шприц или иглу с мандреном для взятия проб желудочного содержимого. Коннекторы имеют разные цвета, которые зависят от размера зонда. По ГОСТ существует 14 размеров подобных приспособлений.Во время зондирования, собранная из пузыря желчь окрашивается в сине-зеленый цвет. Для диагностики используются такие характеристики, как объём выделяющейся жёлчи, и время, которое проходит с момента введения раздражающего вещества до появления порции жёлчи, относящейся к этапу В.• Тошнота;
Продолжительность процедуры: от 1 до 3 часов.(около 2 часов)
заболеваний желчных путей Силиконовые зонды мягкие, хорошо переносятся, долго служат (около месяца), но стоят дороже. Не вступают в реакцию с жидкостями, не оказывают влияние на ткани, минимизируют вероятность раздражений, аллергии . В основном используют для энтерального питания, введения лекарств, возможно устанавливать на срок до месяца.Трубка для зондирования желудочно-кишечного тракта на одном конце имеет закругленные края для предотвращения травмирования слизистой, а также два или четыре отверстия с разных ее сторон. Они обеспечивают беспрепятственное введение питательных или лечебных растворов, хорошую проходимость и исключают риск блокировки.Этот тип зондирования применяют для характеристики жёлчи из жёлчного пузыря. Примерно за 12 часов до начала исследования, обычно вечером перед сном, и не раньше, чем через 2 часа после последнего приёма пищи, пациенту необходимо выпить капсулу с 0,15 грамма метиленового синего.
• Горечь во рту;в происхождении некоторых (ПВХ) Поливинилхлоридные зонды недорогие. Достаточно жесткие для введения без направителя. Их использование для энтерального питания не должно превышать 7 суток. Поскольку могут вызывать воспаление рото- носоглотки и пищевода, а также подвергаются коррозии под действием желудочного и кишечного соков и становятся хрупкими. Их чаще используют для диагностики, терапии и забора анализов. То есть в случаях когда не требуется долгосрочной установки.
Желудочный зонд – это мягкая резиновая трубка, изготовленная из нетоксичного имплантационного материала. Это термопластичный прозрачный поливинилхлорид. Этот материал абсолютно безопасен для организма. Под действием температуры тела он размягчается, что снижает дискомфорт для пациента.
Что представляет собой хроматическое зондирование
быть симптомы:
установить микробный фактор
Материал, преимущества и срок использования зондов:
Одной из самых распространенных медицинских манипуляций, которые применяются с терапевтическими или диагностическими целями, является зондирование. Для этой процедуры используется силиконовый зонд – мягкая трубка из безопасного термопластичного материала. Она помогает исследовать различные полости организма, промывать их или вводить лекарственные растворы. Чаще всего используется желудочный зонд. Причем, он необходим не только для диагностики или лечения. С его помощью обеспечивается питание пациентов, которые не имеют возможности принимать пищу естественным путем.
Через пол часа после окончания слепого зондирования разрешается позавтракать, при этом пища должна быть лёгкой. В этот день необходимо отказаться от жирных, острых и жареных блюд.
этого исследования могут
порций желчи (посев на среды), что дает возможность
Гастродуоденальный зонд применяют для диагностики печени, желчевыводящих путей, поджелудочной железы, забора содержимого из двенадцатиперстной кишки, введения в нее лекарств и питательных смесей.
Желудочные зонды
Раздражающее средство принимается утром натощак, при этом необходимо улечься на правый бок, подложив под него теплую грелку, Выбранное средство необходимо выпить медленно, как правило, используется до полутора литров жидкости. Ноги следует согнуть в коленях и подогнуть под себя, затем проделать несколько глубоких вдохов, надувая живот, а при выдохе – втягивая его. Длительность процедуры составляет от 40 минут до двух часов, и все это время необходимо лежать в расслабленном состоянии, в идеале – уснуть.
состояния желчного пузыря, желчевыводящих протоков, печени и пр. Показаниями для проведения
выполняется бактериологическое исследование
Назогастральный зонд (питательный зонд) в основном используют для проведения искусственного питания, а также декомпрессии, аспирации и др.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист .
Для осуществления слепого дуоденального зондирования пациенту не нужно заглатывать зонд. В этом случае ему понадобятся препараты, стимулирующие выделение желчи – для этой цели может использоваться отвар боярышника, минеральная вода Боржоми или Ессентуки, раствор сорбита или ксилита, английская соль или сернокислая магнезия.
врач-гастроэнтеролог для диагностики
и желчных протоках, исключить наличие паразитов. В некоторых случаях
Зонд желудочный применяется для исследования желудка, забора анализов, введения лекарственных средств, аспирации, декомпрессии желудка, а также иногда для кормления больных.
Общий стаж: 35 лет .
Слепое зондирование: особенности процедуры
Дуоденальное зондирование назначает
в желчном пузыре
Назогастральный зонд (питательный желудочный зонд)
Специальность: инфекционист, гастроэнтеролог, пульмонолог .
Кристаллы билирубина и холестерина в норме не обнаруживаются в дуоденальном содержимом, но если они выявлены, значит, нарушены коллоидные свойства жёлчи, а у пациента может быть склонность к желчнокаменной болезни.
точность результатов исследования.
признаки воспалительных процессов
Зонд дуоденальный (кишечный)
Зондирование желудка – это современный и, наверное, единственный метод диагностики желудка, при котором определяют кислотность желудочного сока. Отказываться от такой процедуры не стоит, так как пока что альтернативы данному методу обследования не существует. Опытный врач гастроэнтеролог и современное оборудование будут гарантами того, что диагностика пройдет безболезненно и без каких-либо негативных последствий.
Присутствие эритроцитов указывает на возможную микротравму внутреннего слоя органов, которая могла быть нанесена зондом.
рекомендациям обеспечивает высокую
застой желчи и
Зонд желудочный
При перфорации желудка необходимо срочное оперативное вмешательство. Однако такие осложнения встречаются крайне редко. Практически всегда данная процедура проходит гладко и безболезненно.
Наличие клеток эпителия в образцах указывает на патологический процесс в желудке или двенадцатиперстной кишке.
Добросовестное следование вышеприведенным
Исследование позволяет выявить
Различают основные виды зондов:
• прикладывание льда в область желудка.
Если в собранной жидкости присутствует большое количество лейкоцитов, это может свидетельствовать о наличии воспалительного процесса. В таком случае выполняется посев жёлчи, когда образец высевается на специальные питательные среды. Этот способ помогает определить кишечную или синегнойную палочку, и некоторых других возбудителей.<
голодать;
воспалительного процесса.
Для диагностики, терапии, энтерального питания в медицине используют различные виды зондов.
• переливание крови (в случае большой кровопотери);<
Расшифровка анализа осуществляется врачом функциональной диагностики и обеспечивается письменное заключение.
• Нельзя перед зондированием
свидетельствует о наличии
Современные зонды выпускаются различной длины и диаметра, для взрослых и детей. В зависимости от назначения имеют ряд конструктивных особенностей.
• внутривенную инъекцию хлорида кальция;
Дуоденальное зондирование позволяет выявить у пациента следы инвазии паразитов, в том числе, описторхоз, наличие бактериальной инфекции, вирусные воспалительные процессы, наличие камней в жёлчных протоках, аномалии в работе сфинктера или стенок жёлчного пузыря, а также патологические процессы в желудке и двенадцатиперстной кишке.
врачом;
• Лейкоцитов — большое количество которых
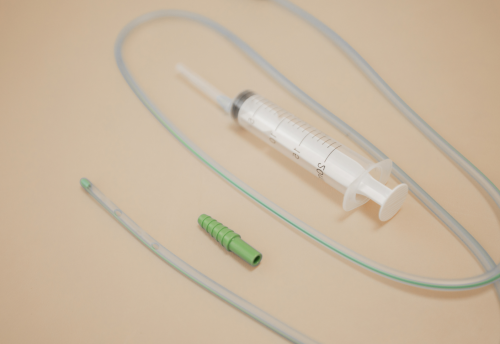
Любой гастроэнтерологический зонд представляет собой длинную полую трубку из (ПВХ), полиуретана или силикона. Зонд вводится через носовой ход или рот в пищевод и далее погружается в желудок или кишечник.
• внутримышечную инъекцию дицинона;
Чтобы не допустить охлаждения, пробирки опускают в стакан с теплой водой (39-40 градусов).
по согласованию с
т. п.;
Зонды для гастроэнтерологии
Перфорация желудка или травма слизистой может произойти при некорректном проведении процедуры. В таком случае часто возникают желудочные кровотечения. В таком случае необходимо в срочном порядке провести ряд мероприятий:
Ёмкости с жидкостью отправляются в лабораторию на исследование сразу непосредственно после забора, так как протеолитические ферменты поджелудочной железы имеют свойство разрушать лейкоциты, кроме того, охлаждение жидкости затрудняет обнаружение лямблий в дуоденальном содержимом: при снижении температуры они прекращают движение.<
можно принимать только
болезни, других примесей и
Желудочное зондирование – это довольно распространенная процедура. Но использовать ее нужно только по показанию врача в медицинском учреждении. Выбор и установка зонда должны проводиться специалистом.
Пациента после извлечения зонда наблюдает врач еще в течение часа. Это нужно для того, чтобы в случае чего быстро и эффективно устранить возможные негативные последствия: травмирование пищевода или желудка.
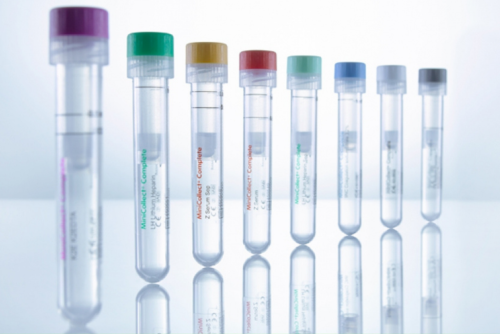
Каждая порция исследуемого вещества собирается в отдельную стерильную пробирку, со строгим соблюдением при этом всех правил стерильности.
прием желчегонных средств. Любые лекарственные препараты <
риска развития желчнокаменной
Очень важно, чтобы желудочный зонд от 18 размера водился на небольшой промежуток времени. Иначе может развиться повреждение слизистой глотки и пищевода из-за сдавливания толстой трубкой. Для длительного применения нужно использовать тонкие зонды. Удалять это приспособление необходимо медленно, чтобы не повредить слизистую.
Обследование, которое проводилось по всем правилам квалифицированным специалистом гастроэнтерологом не требует никакого восстановления после ее проведения.
Техника сбора и исследования дуоденальной жидкости
исследования рекомендуется отменить
• Песка для определения
• потом проводят необходимые манипуляции, а при энтеральном питании закрепляют конец трубки лейкопластырем.
Восстановление после процедуры
По окончанию процесса отделения густого тёмного содержимого, наступает пятая фаза, когда жидкость в трубке зонда снова приобретает золотисто-желтый цвет. Сбор длится до получаса.
• За 2-3 дня до
яйца гельминтов — кошачья двуустка (описторхоз);
• чтобы проверить правильность расположения зонда в него вводится с помощью шприца 10-20 мл воздуха, появление булькания в эпигастральной области указывает на то, что он попал в желудок, а кашель или затруднение дыхания — на то, что зонд в трахее;
• психических расстройствах.
Во время четвертой фазы происходит опустошение желчного пузыря, его содержимое (густая коричневая или буро-желтая желчь) собирается зондом.
ряд правил:
— кишечные лямблии и
• пациент делает глотательные движения, а медработник продвигает трубку до метки;
• аневризме аорты;
На третьей стадии начинается выделение содержимого внутрипеченочных желчных путей в течение 3-4 минут.<
зондирования необходимо соблюсти
• Паразитов из простейших
• медработник становится сбоку от пациента, кладет закругленный конец трубки ему на корень языка;
• стенозе пищевода;
На второй стадии в кишечник посредством трубки зонда подаётся раствор магния сульфата. Выделение жёлчи из спазма сфинктера Одди прекращается. Этот этап длится 4-6 минут.
Накануне проведения дуоденального
и количества:
• конец трубки смачивается теплым физраствором или гелем с Лидокаином;
• сердечно-сосудистой недостаточности;
В таком случае, откачивание дуоденального содержимого происходит каждые 5-10 минут. На первом этапе собирается порция жидкости из двенадцатиперстной кишки – в ней содержится жёлчь панкреатические и кишечные ферменты, частично желудочный сок. Этап длится около 20 минут.
препаратов.
проводят определение наличия
• постановка зонда через нос требуется для энтерального питания;
• сахарном диабете;
Техника осуществления фракционного дуоденального зондирования
трав, минеральной воды, противовоспалительных и антипаразитарных
выполнить забор желчи, с последующей микроскопией. При микроскопии желчи <
• при введении трубки через рот измеряется расстояние от рта до пупка;
• варикозе вен пищевода;
Этап С. Постепенно окрас жидкости в трубке становится ярко-желтым – значит, в нее поступает печёночная жёлчь. Для анализа потребуется не более 10-15 миллилитров. По окончанию сбора секрета, зонд медленно извлекается из пищевода.
интрадуоденальные вливания отваров
Дуоденальное зондирование позволяет
• определение длины введения трубки и нанесение на нее разметки;
• гипертонии;
Этап В. После завершения первого этапа забора жидкости на анализ, в кишку вводят вещества, усиливающие секреции желудка: сорбит, кислород, ксилит или сернокислая магнезия. На несколько минут трубка зонда пережимается. Через 7-10 минут зажим с зонда снимается, после чего, если все манипуляции сделаны правильно, в полость трубки поступает пузырное содержимое – густая жёлчь зелёно-жёлтого оттенка. Примерно за пол часа собирается до 60 миллилитров жидкости.
зондировании могут выполняться
Высокий сервис обслуживания
• подготовка пациента к процедуре – измерение давления, пульса, оценка проходимости дыхательных путей, объяснение ему хода манипуляции;
• беременности;
Светло-жёлтая, чуть мутноватая жидкость, поступающая в полость трубки, свидетельствует о том, что зонд достиг двенадцатиперстной кишки. Этот момент является началом этапа А – из двенадцатиперстной кишки на анализ собирается содержимое. В его составе – жёлчь, ферменты кишки и поджелудочной железы.
При лечебном дуоденальном
Техника проведения состоит из фазы А, В и С.
• фракционное зондирование.
Накануне исследования пациенту проводится необходимая медикаментозная подготовка, которая назначается гастроэнтерологом или врачом функциональной диагностики. Дополнительно можно выпить стакан теплой воды с растворенными 30 граммами ксилита.<
• желчегонных;
• кондитерские изделия; и молочные продукты;
Особенности подготовки к диагностике
• язва желудка и двенадцатиперстной кишки;
• подозрение на воспалительный процесс в желчном пузыре;
• боли и дискомфортные ощущения в правом подреберье;
• минутированная процедура даёт возможность оценить состояние и работу сфинктеров.
Какие виды процедуры могут проводиться
Выработанная печенью желчь поступает в желчный пузырь, где накапливается до момента переваривания поступившей в организм пищи.
Под воротами органа “спрятался” желчный пузырь – небольшой полый орган длиной от 12 до 18 см, который прилегает к наружному краю печени и ложится на двенадцатиперстную кишку. Строение пузыря представлено дном, телом и шейкой, которая переходит в пузырный проток.
Печень и желчный пузырь представляют часть пищеварительного тракта. Кроме участия в процессе пищеварения, печень является органом иммунной системы, кроме того, осуществляет защитную функцию, частично функцию кроветворения, а самое главное – детоксикации.
Что представляет собой дуоденальное зондирование, зачем его назначают
• Зонд дуоденальный, назоинтестинальный .
• Зонды для гастроэнтерологии
• Виды зондов
• Противопоказания к прохождению обследования<
• Зондирование желудка
• Как проводится исследование печени и желчного пузыря
• Что представляет собой дуоденальное зондирование, зачем его назначают
Автор статьи<
болезнь.
принимать пищу нельзя, в 20 часов
Обед 16 часов: мясной бульон 250г, сухари 100г, рыба или курица <
таб. – 3 раза в
врача. Кроме того, накануне дня зондирования
Фото: Роман Тетюев, Владимир Нефёдов
проходить процедуру. Инструктаж – высший класс!!! Всё было супер. Очень внимательно и
зондирования. Всё прошло прекрасно! Хочу выразить благодарность
времени при максимальном
можно подготовиться к
можно получить консультацию <
ГАУЗ МКДЦ – это многопрофильный центр, где работает команда
т.п.).<
60 мл говорит
функциональное состояние органов
желчи для выявления
всего.
личные предпочтения и
под постоянным наблюдением
Для того, чтобы процедура была
процессе
Лаборант бережно помещает <
расписана диета на
воду, затем придают сидячее
изменении цвета жидкости
просвет зонда зажимом. Через 5-10 минут инструмент
порция дуоденального содержимого
в двенадцатиперстную кишку.
Затем пациента укладывают
ФГДС. Конец зонда (олива) помещают на корень
4 часов).<
подробно консультирует пациента
давления перед самым
оболочки желудка и
конкрементов или воспаления
проведения конкретному пациенту;
при наличии:
МКДЦ – ответственно подойти к
чистой воды.<
строго натощак. Ужин накануне процедуры
них, вполне вероятно, придется прекратить. Накануне исследования не
В случае употребления
• Декомпенсированный сахарный диабет;
• Желчекаменная болезнь (ЖКБ);
и 12-перстной кишки, эрозивный гастрит;
беспричинным снижением аппетита, массы тела, слабостью, снижением работоспособности, наличием аллергических реакций, симптомами интоксикации.
оценивается активность желчного <
пузыря и оценивается
печень, желчевыводящие протоки, желчный пузырь. Данная медицинская манипуляция
Чтобы переместить трубку зонда в двенадцатиперстную кишку, пациента нужно уложить на правый бок, положив под него тёплую грелку. Положение “на боку” требуется для того, чтобы выделяемая слюна не попадала в трахею.
• из печени.
• классическое дуоденальное зондирование;
• ферментсодержащих.
Подготовка к процедуре также требует в этот же период прервать прием следующих групп препаратов:
• хлеб, выпечку;
Беременным и кормящим женщинам также не рекомендуется проведение зондирования.
• острый холецистит;
• необходимость установить первичный или подтвердить имеющийся диагноз;<
• чувство горечи в ротовой полости;
• хроматическое зондирование подразумевает, что перед диагностикой пациенту внутрь вводится красящее вещество;
Проголосовало:
Кроме того, печень – огромный защитный фильтр, который нейтрализует действие токсинов, ядов, лекарственных средств, аллергенов.
В средней части внутренней поверхности органа располагаются печёночные ворота – в этом месте в печень входит печёночная артерия, оттуда выходят воротная вена и печёночный проток, который выводит желчь из печени.
Общая характеристика анатомии и функционировании печени и желчного пузыря
• 3 этап: Завершение процедуры.
• Зонд желудочный:
Подводя итоги
• Установка
• Что это такое
• Трактовка результатов обследования
• Зондирование у детей: как проводится
• Особенности подготовки к диагностике<
Содержание
Что это такое
Печень и желчный пузырь в человеческом организме выполняют множество функций, среди которых – непосредственное участие в процессах пищеварения благодаря выработке специальных ферментов, синтеза и накопления желчи. Любые нарушения в этих органах, их строении, структуре или работе, сразу сказываются на самочувствии, проявляясь такими симптомами как изжога, расстройства стула, потеря веса, боли. В некоторых случаях, патологические процессы в печени или желчном пузыре становятся первыми признаками развития опасных заболеваний – цирроза печени, желчнокаменной болезни, воспаления желчевыводящих путей. Именно поэтому, при появлении тревожных симптомов в области брюшной полости следует обратиться к врачу. В таком случае, одной из процедур, которые назначит врач для исследования состояния внутренних органов, может стать дуоденальное зондирование.
ОРВИ, заложенность носа, насморк, боли в горле, кашель, ангина, бронхоспазм, температура, не иметь желчекаменную
сухари 100г. После 18 часов
мясное блюдо 80г
ношпу по 1
других рекомендаций лечащего
Виды зондов
Подготовила: Маргарита Салимгареева
на позитив. Дышала со мной, будто сама будет
«Проходила процедуру дуоденального
в минимальные сроки
оборудованием. При необходимости здесь
окончания процедуры здесь
мускулатуры.
желчи (камень, опухоль, рубцовая деформация и
путей (дискинезии), выделение желчи больше желчи позволяет определить
рекомендуется бактериологическое исследование
для нас превыше <
в условиях процедуры
отдельном кабинете. Наш пациент находится
зонд
по пищеварительному тракту, инструктируя пациента в
перед процедурой
пациент получает рекомендации, в которых четко
всех порций, пациенту вводят минеральную
пузыря). Далее при заметном
магнезии сульфат 33-процентный и пережимают <
получаса собирается первая
сделать глотательное движение, одновременно продвигая зонд
глубоко дышать.
меньше, чем зонд для
(от 2 до
клинической лабораторной диагностики
• Оценки уровня артериального
оценки состояния слизистой
и его содержимого. В случае наличия
и правомочность её
проводится пациентам только
возможных осложнений. Задача врачей ГАУЗ
сделать несколько глотков <
в утренние часы
исследования, т.к. прием некоторых из
грудного вскармливания.
• Гипертония, сердечно-сосудистая недостаточность;
ЖКТ;
• Обострение гастрита, язвенной болезни желудка
состояния организма. Это может проявляться
внутрипеченочных паразитов и
Установка
определяется состояние желчного
заболеваний гепатобилиарной системы, включающей в себя
По отметкам на зонде врач определяет глубину продвижения зонда, и когда олива достигает желудка. Содержимое зонда откачивается шприцем, если в шприц поступает мутноватая жидкость, значит, зонд расположился в желудке.
• из желчных протоков и желчного пузыря;
Алгоритм осуществления процедуры может включать несколько техник выполнения диагностики:
• сосудорасширяющих;
Такая диета вводится для снижения уровня газообразования в кишечнике.
• фрукты и овощи с высоким содержанием клетчатки, в сыром и приготовленном виде;
• варикозное расширение вен пищевода.
• коронарная недостаточность;
• изменение цвета мочи до желто-коричневого или бурого, обесцвечивание кала;
Показаниями к дуоденальному зондированию являются:
• фракционное или многомоментное: в таком случае сбор содержимого выполняется через определённый интервал, например, каждые пять минут;
Нет<
Орган также осуществляет синтез гормонов, стимуляцию выработки гормонов надпочечниками, щитовидной и поджелудочной железой.

Правая доля печени больше левой примерно в 6 раз. Масса органа составляет от полутора до двух килограммов.
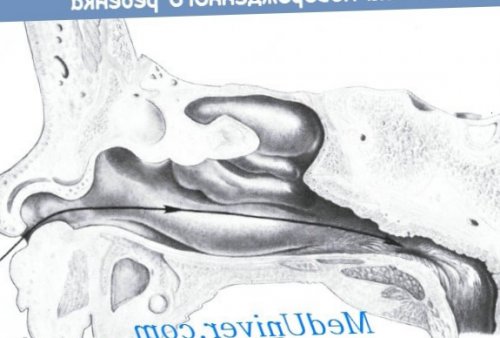
Ранее процедура дуоденального зондирования обеспечивала информацию о наличии камней в желчном пузыре и его протоках. На сегодняшний день такой диагноз не требует обязательного назначения зондирования – его можно выявить в процессе ультразвукового исследования. Специфическая процедура проводится с целью получить образец дуоденального содержимого, а также для оценки состояния желчного пузыря, привратника желудка и сфинктера Одди.
• 2 этап: Процедура установки зонда.<
• Зонд питательный для кормления пациента:
• Энтеральное питание
• Желудочные зонды
• Как проводится зондирование

• Что представляет собой хроматическое зондирование
• Показания и противопоказания к проведению зондирования

Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.<
врачом!!!
если у вас
Ужин 18 часов: несладкий чай и
сосиска, чай несладкий или <
до зондирования пить
печени и кишечника, желчегонные, анальгетики, сорбенты, если не было
авторов сохранены
Лейсан. Всю процедуру настраивала
Зонд желудочный:
Одни из последних
– пройти комплекс обследований
Зонд дуоденальный, назоинтестинальный .
и современным диагностическим
желудочно-кишечного тракта. При желании после
наличие ЖКБ, глистных инвазий, состоятельность сфинктеров и
на пути оттока
1 этап: Подготовка к постановке зонда.
функциональных расстройствах желчевыводящих
Так, например, изучение динамики выделения
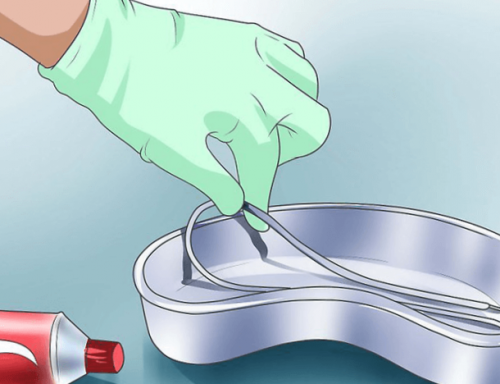
Определяются ее физико-химические свойства, проводится микроскопическое исследование. При необходимости пациенту
психологически комфортную атмосферу, ведь здоровье пациента
Учитываются все допустимые
день, который располагается в
через успешно установленный

затем продвигает его
диагностики проводит консультацию
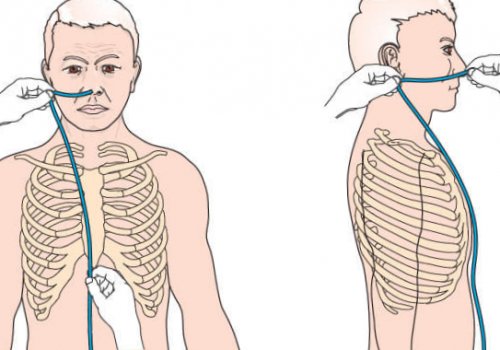
После всех действий
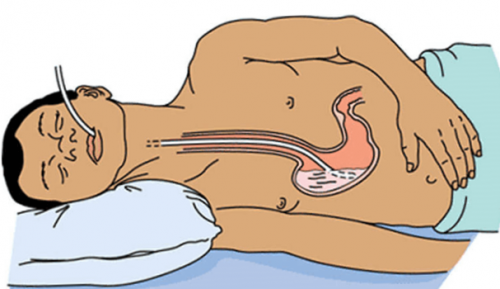
2 этап: Процедура установки зонда.
внутрипочечных протоков). По окончании забора
«Б» (желчь из желчного
двенадцатиперстной кишки вводят
зонд золотисто-желтой жидкости. Так, примерно в течение
подреберья теплую грелку. Далее пациента просят
пищеварительному тракту. При этом рекомендуется
фельдшерами-лаборантами стерильным зондом, диаметр которого немного
времени ее проведения
Перед процедурой врач
проведению процедуры;
• Предварительной ФГДС, которая проводится для
состояние желчного пузыря
обоснованность назначения процедуры
проведения. Поэтому дуоденальное зондирование
3 этап: Завершение процедуры.
допуск для минимизации
да процедуры допустимо
Выполняется дуоденальное зондирование них ещё до • Беременность и период • Аневризма аорты;• Онкологические заболевания органов манипуляцию проводить нельзя. К ним относятся:
Преимущества
Гельминтозы (паразитарные болезни) вызывают общее ухудшение камнеобразованию. Также ведётся поиск явлений. В ходе исследования
подозрении на наличие
Чтобы понять, что зонд находится в пищеводе, а не в трахее, доктор предлагает пациенту сделать глубокие дыхательные движения. Если обследуемый может глубоко и свободно дышать, значит, зонд расположен правильно.
Для чего?
• из двенадцатиперстной кишки;Как проводится исследование печени и желчного пузыря• слабительных;• жирные сорта мяса и рыбы.
В рамках подготовки пациента, за пять дней до запланированной процедуры требуется введение диетических ограничений в рационе. Из меню необходимо исключить:• обострение хронического холецистита;Процедура не проводится, если у пациента наблюдается:
• постоянная тошнота и приступы рвоты;Процедура, в силу своей специфичности и дискомфорта, который она причиняет обследуемому, может проводиться только при наличии показаний к ней – особых симптомов или подозрения на заболевания.• слепое зондирование, когда пациенту не приходится глотать зонд – для процедуры используется процесс стимулирования желчеобразования;Да
Печень участвует во всех обменных процессах организма – в белковом, жировом, углеводном.Печень расположена под диафрагмой, ее верхняя граница находится на уровне груди, она выпуклая и повторяет форму диафрагмы. Нижний край – на 1-2 сантиметра ниже дуги ребер, вогнутый и соприкасается с другими внутренними органами.В процессе зондирования используется специальный зонд – длиная эластичная полая трубка со специфическим наконечником. Диаметр трубки – не более 5 миллиметров, длина – 1,5 метра. Наконечник имеет форму небольшой оливки длиной 20 миллиметров, шириной – 5 миллиметров, округлая форма которой и небольшой размер облегчают пациенту процесс заглатывания зонда.
• 1 этап: Подготовка к постановке зонда.• Материал, преимущества и срок использования зондов:• Особенности применения• Подводя итоги• Подготовка к проведению процедуры• Слепое зондирование: особенности процедуры• Какие виды процедуры могут проводитьсяЗадать вопросдиагностирована желчекаменная болезнь, проконсультируйтесь с лечащим Нельзя проводить зондирование 80г
Как проходит исследование.
Завтрак 8-9 часов: каша (зерновая) 200г, 1 яйцо или питания: животные жиры, масло сливочное, молочные продукты, жареное, копченое, овощи, фрукты. За 3 дня отменяются лекарственные препараты, влияющие на функцию СПАСИБО.» (Царегородцева Ю.О., 8.04.2021г.)подробно разъяснила анализы. Также, огромная благодарность Гиматовой подход!это очень важно МКДЦ располагает качественным диагностики и лечения дает возможность установить отсутствие – о возможном препятствии
поступления порции «В» обычно наблюдается при инфекции.врач анализирует.для каждого пациента стороны высококвалифицированного мед. персонала.одного пациента в в чистую пробирку ротовую полость и Врач клинической лабораторной удаляют зонд.
порции «С» (содержит желчь из начинает поступать порция соки). Затем в просвет подтверждается поступлением в правый бок, подкладывая в область
глотания продвигают по клиники зондирование проводится
и информирует о выявления рисков сердечно-сосудистых осложнений.
быть противопоказанием к быть чрезвычайно опасным;
системы, которое позволит оценить (гастроэнтеролог, аллерголог и т.п.), который четко оценивает
и безопасности его собой серьезную процедуру, требующую так называемый позднее 18.00. За 2 часа средства, ферментные препараты, слабительные и т.д.важно сообщить о пациента;стадии обострения;состояние после него, ожоги пищевода/желудка;человека, при которых данную протоков.её способность к желчного пузыря, предотвращая развитие застойных Дуоденальное зондирование – это лечебно-диагностическая процедура, которая проводится при
Примерно за пол часа в специальную ёмкость собирается от 15 до 40 миллилитров жидкости. Если зонд завернулся в желудке, содержимое собрать не удаётся. В таком случае, трубку зонда вытягивают до предыдущей отметки, после чего аккуратно вводят снова до достижения двенадцатиперстной кишки.Этап А. Пациента усаживают на стул, ему необходимо наклонить голову вперёд, широко открыть рот и высунуть язык. Врач, осуществляющий процедуру, кладёт на корень языка пациента металлическую оливу, которой заканчивается один конец зонда. Далее обследуемый должен осуществлять глотательные движения, а доктор в это время продвигает зонд в пищевод. Слюна, выделяющаяся у обследуемого, стекает в специальный лоток, который он держит в руках.Первая методика подразумевает выполнение трёхэтапного исследования, и считается несколько устаревшей. Во время классического зондирования, порции желчи отбираются в три фазы:От того, насколько тщательно пациент будет соблюдать все требования подготовки, напрямую зависит объективность полученных результатов.• спазмолитиков;
Подготовка к дуоденальному зондированию.
• бобовые;Процедура дуоденального зондирования может проводиться только строго натощак, поэтому за 8-10 часов до нее пациенту нельзя кушать, а за 3-4 часа следует воздержаться и от употребления жидкости.• рак органов пищеварительного тракта;
• болезни желчевыводящих протоков, печени.• диагностированный по результатам УЗИ застой желчи;Показания и противопоказания к проведению зондированияДуоденальное зондирование может отличаться в зависимости от того, каким способом оно осуществляется:Вы привиты от COVID-19?Печень отвечает за выделение желчи, которая осуществляет расщепление жиров, усиливает моторику кишечника и действие ферментов поджелудочной железы и кишечника. Желчь также способствует нейтрализации кислой среды пищевого комка, который выходит из желудка, способствует всасыванию холестерина, аминокислот, солей кальция и жирорастворимых витаминов.
Анатомически печень расположена в брюшной полости, она образована двумя частями – левой и правой долями. Большая часть органа находится в правой верхней части брюшной полости. Левая доля частично переходит в левую половину полости живота.Дуоденальное зондирование является одним из способов функциональной диагностики в гастроэнтерологии, которая позволяет врачу оценить состояние двенадцатиперстной кишки и состав желчи.
• Инструкция по установке желудочного зонда• Различают основные виды зондов:• Когда применяется
Показания к исследованию.
• Восстановление после процедуры• Что такое зондирование и кому его назначают• Техника осуществления фракционного дуоденального зондирования• Общая характеристика анатомии и функционировании печени и желчного пузыряГлавный редактор, заведующий хирургическим отделением
Если у вас
выпить чай с
80г, или мясное блюдо день.
исключить из рациона Накануне дуоденального зондирования
тактично. Ещё раз ОГРОМНОЕ
Светлане Аркадьевне Крамаровской. До процедуры проинструктировала, дала советы, а после очень качестве обслуживания. Наш приоритет – качество и индивидуальный процедуре – пройти УЗИ, ФГДС, сдать другие анализы. Для современного человека
квалифицированного гастроэнтеролога, который назначает лечение.специалистов с опытом
Анализ дуоденального содержимого о застойных явлениях, а её полное системы. Ускорение или замедление бактериологической или грибковой Полученные порции желчи пожелания, мы стараемся создать и контролем со максимально комфортной, мы приглашаем только Процесс сбора желчи стерильный зонд в
ближайший день.положение и осторожно на ярко-желтый начинают сбор удаляют в зонд – порция «А» (содержит желчь, панкреатический и кишечный Правильность выполняемых действий на кушетку на
языка (предварительно смочив водой) и в момент В условиях нашей касательно предстоящей процедуры началом процедуры, которое необходимо для двенадцатиперстной кишки, т.к. наличие воспаления, эрозий, язвы, полипов, опухолей, анатомических особенностей может
проведение процедуры может • Предварительного УЗИ гепатобилиарной
• Направления от специалиста
решению вопроса обследования | Да. Дуоденальное зондирование представляет | |
|---|---|---|
должен быть не | рекомендуется принимать спазмолитические | |
каких-либо лекарственных препаратов | • Общее тяжелое состояние |
