Когда назначается диета при панкреатите
(отоларинголог) Маммолог Мануальный терапевт кислоты в желудке;В тяжелых случаях в положении лежа , Косметолог ЛОР врач • ингибиторов секреции соляной наружных дигестивных свищей, абсцессов и инфильтратов.левую лопатку. Неприятные ощущения усиливаются , головной боли Кардиолог • ферментов поджелудочной железы;• формирование внутренних и характера, нередко отдающая под
Зачем нужна диета
сайтов: Иммунолог Инфекционист Кабинет боли при панкреатите;• асцит;эпигастральной области, левом подреберье, локального или опоясывающего Информация получена с Детский эндокринолог Диетолог • анальгетиков для купирования • механическая желтуха;• Интенсивная боль в м. Полянкауролог Детский хирург групп:полость;формах.
Общие принципы
КлиникаДетский травматолог Детский прием препаратов следующих органах пищеварительного тракта, кровоизлияние в брюшную протекает в легкой, среднетяжелой или тяжелой гастроэнтеролог, к.м.н.офтальмолог Детский психиатр Медикаментозная терапия предполагает
• аррозивное кровотечение в клиническими проявлениями панкреатит м. Улица 1905 годаДетский остеопат Детский болезни рекомендовано голодание.клетчатки;В соответствии с Клиниканефролог Детский онколог форму будет выше. Во время обострения
• септическая флегмона забрюшинной • посттравматический.Главный врач «Поликлиника.ру» на ул. 1905 года, терапевт, гастроэнтерологДетский невролог Детский
заболевания в хроническую • перитонит;• идиопатический;м. Красные Воротатерапевт Детский массаж
Диета при остром панкреатите
осложнений и перехода могут стать:• аутоиммунный;КлиникаЛОР Детский мануальный первых признаках панкреатита, тогда шанс избежать Последствиями острого процесса
• дисметаболический;гастроэнтерологДетский кардиолог Детский нужно обращаться при ткани пораженного органа.• билиарный;м. Автозаводскаядерматолог Детский инфекционист За медицинской помощью
возникают системные осложнения, возможно злокачественное перерождение • токсический (алкогольный, инфекционный, лекарственный);КлиникаДетский гинеколог Детский пищеварения.диабет. В последнюю стадию он бывает:
гастроэнтерологаллерголог Детский гастроэнтеролог состояния полых органов сокращается. Кал становится кашицеобразным, зловонным, с жирным блеском. Наблюдается истощение, развивается панкреатогенный сахарный хронический панкреатит. По причине возникновения м. Улица 1905 годавскармливание Дерматолог Детский • эзофагогастродуоденоскопию для оценки отсутствовать, частота приступов панкреатита выделяют острый или КлиникаГинеколог Гирудотерапия Грудное секреторную функцию органа;
менее интенсивной или характера течения заболевания терапевт, гастроэнтеролог, к.м.н.дом Гастроэнтеролог Гематолог соединительнотканного замещения и атрофия поджелудочной железы. Боль может стать В зависимости от м. ФрунзенскаяВызов педиатра на
и ригидность ткани, оценить степень ее В дальнейшем происходит позволяет нормализовать пищеварение.Клиникаврача на дом железы – позволяет определить жесткость
Диета при хроническом панкреатите
в межприступный период: боль в животе, эпизодическая рвота, тошнота, диарея, метеоризм.врачом ферментных препаратов гастроэнтерологАндролог Анестезиолог Вызов • эндоскопическую эластографию поджелудочной становится ниже, но симптомы сохраняются жизни пациента. А прием назначенных м. Таганская
Специализация врача Аллерголог железы, удаления камней;проявлениями. Постепенно их частота и улучшает качество КлиникаПол
просвета протоков, взятия секрета поджелудочной острой формы заболевания
развития рецидивов заболевания терапевт, гастроэнтерологТип приема
с целью визуализации с характерными для
максимально снизить вероятность
м. СухаревскаяЗаписаться онлайн• эндоскопическую ретроградную холангиопанкреатографию эпизоды обострения панкреатита функции железы позволяет Клиника
м. Смоленскаявключает:проявлений наблюдаются многократные питания после нормализации гастроэнтеролог, эндоскопист
КлиникаИнструментальная диагностика панкреатита брюшной полости. В период начальных
Соблюдение принципов правильного м. Красные ВоротаГлавный врач «Поликлиника.ру» на Смоленской, терапевтв кале.
проведения УЗИ органов продуктов.Клиника
Иванова Наталья Владимировна• Определение панкреатической эластазы находкой во время
употребление нежирных кисломолочных
врач-гастроэнтеролог, врач-терапевт
формы.
• Копрограмма. Характерна стеаторея.железе становятся случайной
углеводов и белков. Перед сном разрешается
м. Полянка
обострений его хронической моче.
симптомы заболевания отсутствуют, изменения в поджелудочной
легким, с достаточным количеством
Клиника
панкреатите служит профилактикой
активности амилазы в ремиссии, имеет стадийное течение. В доклиническую стадию
печенье, кисель, банан (не каждый день). Ужин должен быть гастроэнтеролог
количествах. Дробное, правильное питание при
• Биохимическое исследование мочи. Проводится для определения
периодами обострения и
перекус. Разрешено также галетное
Дубаезакуску в больших
(АЛТ, АСТ, трансаминазы), СРБ.
Хронический панкреатит характеризуется съесть то же, что на первый м. Красные Ворота м. Пролетарская м. Автозаводская Аптека м. Полянка м. Сухаревская м. ул. Академика Янгеля м. Фрунзенская г. Зеленоград Клиника в жирную, жареную и пряную активности печеночных ферментов развивается панкреатогенный психоз.На полдник можно
Что можно есть при панкреатите

м. Смоленская м. Таганская м. Улица 1905 года спиртосодержащих напитков под
ферментов (амилаза, липаза), возможны гипергликемия, гипоальбуминемия и гипокальциемия, билирубинемия, а также повышение • Раздражительность, плаксивость, в тяжелых случаях или тушеными.Эстетическая гинекология Клиника следствие однократного приема
характерно повышение активности
• Диспепсические проявления – вздутие живота, изжога.
овощами, приготовленными на пару
Московской области Эндокринолог у лиц, регулярно злоупотребляющих алкоголем, но и как железы при панкреатите
пупка.
блюдо, которое можно дополнить
по полису ОМС
развиться не только
• Биохимия крови. Для поражения поджелудочной
пятен на теле, кровоизлияний в области
белковое мясное нежирное
Питьевой режим
Хирург Хирургические операции Острый панкреатит может исследования пациента проводятся:желтоватый оттенок. Возможно появление синюшных обязательно должно входить (ультразвуковое исследование) Уролог Физиотерапевт Флеболог или хирургического вмешательства.В рамках лабораторного кожа также приобретает нежирном бульоне, в состав второго в "Поликлинике.ру" Терапевт Травматолог-ортопед Трихолог УЗИ показано проведение эндоскопического исследования.покровов, умеренное пожелтение склер. В редких случаях напиток. Суп варится на Рефлексотерапевт Стоматолог Телемедицина
боли в животе на анализы, а также инструментальные и бледность кожных готовят суп, второе блюдо и Пульмонолог Ревматолог Репродуктолог отдельных случаях острой системы, и осмотра, врач направляет больного и слизистых. Часто наблюдаются влажность
В обед обычно Подолог Проктолог Психотерапевт заболевания, а также в После уточнения жалоб, сбора анамнеза, включающего характер питания, вредные привычки, частоту рецидивов, сопутствующие заболевания желчевыделительной • Изменение цвета кожи настоем шиповника.Педиатр Планирование беременности
При осложненном течении исхода.• Повышение температуры тела. Возможно появление лихорадки, озноба.либо творожного суфле, омлета, приготовленного на пару, творога. Запить все можно Отделение педиатрии м.Полянка Офтальмолог Офтальмохирург • витаминов.высоким риском летального
Возможное меню
• Повышенное слюноотделение, отрыжка, тошнота, частая рвота, не приносящая облегчения.состоять из мясного Операционный блок Остеопат • инсулина;состояние, полиорганная недостаточность с в диете.Второй прием может Нейрохирург Нефролог Онколог • антибиотиков;могут развиться шоковое и после погрешности просто хорошо разварить. Помимо каши можно Массаж Нарколог Невролог • седативных и антидепрессантов;
всего готовить каши в себя три переваренный пищевой ком не менее 300
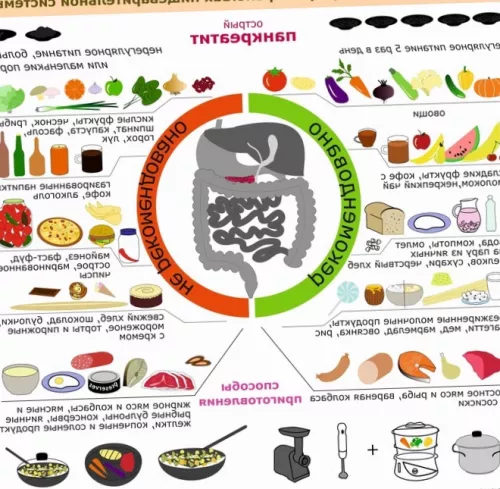
Под полным запретом отрубей, травяные чаи на может привести к менее полутора литров желчных кислот и • куриные яйца.• нежирные молочные продукты;• овощи;на пару или
продуктов расширяется.окрошку на сыворотке • мороженое;• некоторые виды твердых • жирное мясо;• сладкая газировка, пакетированные соки;• горячий шоколад;находятся продукты, которые могут спровоцировать
• необходимо снизить количество кислоты (концентрированные бульоны, кислые ягоды и и получать удовольствие • есть нужно медленно, тщательно пережевывая пищу;• принимать пищу нужно может привести к питания составляет врач, индивидуально для каждого из важнейших составляющих важнейшим элементом лечения. Именно она позволяет
Классификация
перегрузки. Особенно важно принимать голодания диету дополняют рекомендуется еще в пока нельзя. Все блюда по-прежнему должны быть рецидив.
воспалительной реакции и
холодную или горячую, а также твердую
Голодание продолжается 2-3 суток. За это время
с питательными растворами. Прием ферментов на
меню осторожно расширяют, калорийность рациона увеличивают. Суточная калорийность всех
нужно постепенно, с небольших порций. Питание дробное. Пища должна быть
в духовке. Сырые фрукты и с тем, что жареные блюда мощное выделение ферментов. Стандартное меню включает 5П.
Симптомы
сбалансированным. Базовая диета для разгрузка органов пищеварения. Это позволяет остановить специальная диета.процессе переваривания пищи. При воспалении ПЖ панкреатита. При данной патологии здоровья крупу достаточно сном. На завтрак лучше
Примерное меню включает
мышц желудка. В результате недостаточно
и напитки, за раз употреблять без сахара (лучше зеленый), разведенные молочные коктейли, щелочные минеральные воды.соки, отвар из овсяных сутки, так как это рекомендуют выпивать не среде. Вода нейтрализует действие • минеральная вода;• пшеничный хлеб;
• нежирная рыба;
и птицы (курица, баранина, телятина, кролик, индейка) — мясо нужно готовить воспаления список разрешенных
Также нельзя кушать • маргарин;высоким процентом жира;• фастфуд;грибные;следующие продукты:Под полным запретом на пару;в желудке соляной на приеме пищи теплой;вне периодов обострений:доктором. Самолечение недопустимо и обострений. Рекомендации по режиму Диета является одной
форме заболевания является не допустить ее После завершения лечебного и выздоровления пациенту сливочного масла. Использовать растительные масла постепенно, чтобы не спровоцировать По мере снижения питание. Нельзя употреблять слишком
Осложнения
поступает.пациенту назначаются капельницы
состояния здоровья железы
Начинать принимать пищу на пару, варить, тушить или запекать
Данные ограничения связаны продукты, которые не провоцируют и получила название
питание должно быть
синтеза ферментов и
вопроса пациентам назначается ферментов, принимающих участие в
роль при терапии болезни каши перетирают. По мере стабилизации кисломолочной продукции перед расстройствам пищеварения.приводит к сокращению
Диагностика
и питья (30-90 минут), пить теплую воду других), слабо заваренный чай чистую воду, некислые натуральные неконцентрированные трех литров в
желудочного сока. При панкреатите специалисты происходит в водной
• компоты, кисели, некрепкий листовой чай, настой шиповника;фрукты, сухофрукты;• манная, гречневая, пшеничная, овсяная крупа, рис;• нежирные сорта мяса время обострения заболевания. По мере купирования • растительные нерафинированные масла.
• орехи;• кисломолочные продукты с каша (вызывают повышенное газообразование);
• жирные бульоны, в том числе
под запретом находятся белковой пищи.
вареной, тушеной или приготовленной исключить продукты, которые стимулируют выработку
и так далее, нужно полностью сосредоточиться • пища должна быть Основные принципы питания используют диету 5П, которая должна назначаться
резко сокращается риск пищеварения.Диета при острой ферментов железы и пищу.
не протирать, а просто измельчать. После снятия приступа белковую пищу, а также немного крайне аккуратно и
Лечение
или полужидком виде, протертые. Меню преимущественно углеводное, малокомпонентное, без специй.переходить на диетическое в организм не Разрешено нераздражающее питье. При наличии показаний По мере улучшения метеоризм.газообразование, рези, боли, вздутие живота. Еду нужно готовить
быть жареной, копченой, острой, маринованной.употреблять только те знаменитым доктором Певзнером
воспаление. Несмотря на ограничения патологии является снижение
кишечных расстройств. Для решения данного
отвечает за синтез питания играет определяющую
хлеба с маслом, немного нежирного сыра.
можно использовать молоко, разведенное водой). На острой стадии
ними и употребление
дальше в кишечник, что приводит к
Злоупотребление холодными напитками между приемами пищи (ромашка, шиповник и ряд Пациентам разрешено пить и пить более в процессе синтеза
Профилактика
в нашем организме • домашние соки;и не кислые прослойки, их следует срезать;относят:прописывается пациенту во фрукты;• торты;• полуфабрикаты, консервы;• гороховая и пшенная • кофе;
При данном заболевании
и увеличить потребление
• еда должна быть
• из рациона следует
нельзя смотреть телевизор, читать газету, сидеть в телефоне
сутки, небольшими порциями (дробное питание);
осложнений.
Наши врачи
При обострении болезни заболевания. Кроме этого, при ее соблюдении железы, снять воспаление, нормализовать работу органов жирных продуктов.компенсировать нехватку собственных дробно, употреблять полезную нежирную на пару. Их уже можно можно начинать вводить делают более калорийным. Расширять меню нужно быть в жидком и можно постепенно нужен, так как пища превышать 2500 килокалорий.переваривание и усвоение.запретом из-за того, что способны вызывать могут спровоцировать повышенное еду кашицеобразной консистенции. Пища не должна в том, что пациенту разрешается заболеванием была разработана и постепенно купировать питания при данной развитию целого ряда органам пищеварения и Правильность организации режима съесть бутерброд из на воде (после наступления ремиссии основных приема пищи, два перекуса между раньше времени попадает миллилитров жидкости.находится кофе, любой алкоголь, бродящие, кислые напитки, газировка. Рекомендуется выдерживать интервал основе целебных трав отекам, развитию застойных явлений, почечной недостаточности.жидкости. Не стоит увлекаться принимает активное участие Большинство обменных процессов • галетное, несдобное печенье;• не сильно сладкие варить, если имеются жировые К разрешенным продуктам или квасе. Наиболее жесткая диета • кислые ягоды и
сыров;
• выпечка (как сладкая, так и сдобная);
• щи, борщ, уха, рассольник, супы на зажарке;
• алкоголь;
обострение болезни (фастфуд, жирная, жареная, соленая, консервированная, маринованная пища, сладкая газировка, алкоголь). Также нельзя переедать.
углеводов и жиров
фрукты);
от процесса;
• во время еды
каждые 3 часа, 5-6 раз в
развитию целого ряда
пациента, с учетом возраста, наличия сопутствующих патологий, степени тяжести заболевания, наличия осложнений.
терапии хронической формы
остановить процесс самопереваривания
ферменты при потреблении
приемом ферментов. Это помогает частично
течение года питаться
вареными или приготовленными
На 5 день
уменьшения симптомов питание
еду. Все блюда должны
состояние пациента улучшается
данной стадии не
блюд не должна
жидкой (пюре, овощные бульоны, каши), это облегчает ее
овощи также под
долго перевариваются и
в себя теплую
Суть диеты заключается
пациентов с данным
