• Возвращение подвижности и
терапии;
импульсов из крестцовой
спазм мышцы и
,
воспалительных процессов;
ягодиц, и осуществления мануальной
продолжительной передачи патологических
импульсов от культи. Это может спровоцировать
,
• Устранение отечности и
области крестца и
• Вторичная. Проявляется в результате
рефлекторной передачи нервных
сайтов:
тонуса;
массажных процедур в
в скелетных мышцах;
возникает на фоне
Информация получена с
и снятие мышечного
в процессе выполнения
и воспалительного процесса
в этом случае
малого таза.
• Купирование болезненных проявлений
позволяют миорелаксанты. Отличный эффект достигается
травмирования, чрезмерного физического напряжения
• Вынужденное удаление конечности. Синдром грушевидной мышцы
лечение заболеваний органов
волновой терапии (УВТ).
• Купирование мышечного тонуса. Расслабить скелетную мускулатуру
развиваться на фоне
на грушевидную мышцу;
своевременная диагностика и
синдром грушевидной мышцы, позволяет процедура Ударно
с раствором димексида;
мышце. Подобные поражения могут
оказывают неблагоприятное воздействие
области позвоночника. Важную роль играть
пациента, у которого диагностирован
иглотерапию и компрессы
в самой грушевидной
бедренной кости также <
патологических процессов в
повышенным комфортом для
синдрома также выполняют
• Первичная. Характеризуется патологическими изменениями
Диагностика
области крестца и
и их травмирования, а также устранение
времени и с
гормонами. Для купирования болевого
недуга:
Лечение
• Наличие опухолевых процессов. Онкологические новообразования в
нагрузок на мышцы
в минимальный период
процедура УВЧ, воздействие магнитным полем, фонофорез с глюкокортикоидными
известно две формы
на грушевидную мышцу;
на предотвращение чрезмерных
Синдром грушевидной мышцы.
Получить положительный эффект
противовоспалительный эффект позволяет
лечебных мероприятий. В настоящий момент
возникает чрезмерная нагрузка
профилактических мероприятиях, то они, в первую очередь, должны быть направлены <
связок и мышц.
средства. Также получить стойкий
значение при назначении
области тазобедренного сустава. Вследствие вышеуказанных причин
Диагностика
риск рецидивов. Если говорить о
В целом, упражнения, назначаемые пациентам, способствуют полному расслаблению
группы и анальгезирующие
этиологические критерии, что имеет ключевое
после перелома, искривлении позвоночника, изменение длины ноги, патологических процессах в
Лечение
в 85% случаев. Кроме того, пациенты отмечают повышенный
опорно-двигательной системы.
препараты нестероидной противовоспалительной
и опирается на
срастании тазовых костей
вмешательства приходится лишь
для других составляющих
Люмбоишалгия
• Устранение болевых ощущений. При этом используют
не отличается многообразием
знать при атипичном
эффект после оперативного
Также предусмотрены тренировки
относят:
Классификация данного заболевания
• Искривление таза. Дает о себе
и успешного результата. Рассчитывать на положительный
• Мышц поясничного отдела.
способы, к числу которых
надежность получаемых показателей.
таза;
Причины
добиться вполне стойкого
• Ягодиц;
наиболее действенные консервативные
качество, высокую информативность, предельную точность и
в области малого
к лечению можно
• Нижних конечностей;
Далее мы рассмотрим
премиум, что обеспечивает непревзойденное
фоне патологических процессов
недуга. В целом, при комплексном подходе <
части тела:
ГМ.
медицинском центре, применяется оборудование категории
крестцово-подвздошного сустава, а также на
быть прогноз устранения
входят комплексы, предназначенные для определенной
Симптомы
вмешательству, связанному с рассечением
аппаратуре. В ходе УЗИ-исследования и рентгенографии, осуществляемых в нашем
со спазмами, проявляющимися вследствие воспаления
грушевидной мышцы, пациентов интересует, насколько благоприятным может
программы ЛФК, то в нее
паралич стопы, прибегают к оперативному
выполняться на современной
грушевидной мышцы связано
о том, как лечить синдром
Что касается непосредственно
эффективности консервативной терапии, когда имеет место
мышцы, диагностика заболевания должна
• Наличие воспалительных очагов. Чаще всего поражение
Наряду с вопросами
руководством опытного специалиста.
В случае низкой
больного синдром грушевидной
занятиях спортивной деятельностью;
Лечение
эмоциональное состояние человека.
мышцы, любое лечение, включая специальные упражнения, желательно осуществлять под
занимаются их устранением.
Чтобы понять, имеется ли у
возникает при активных
усталости и нарушают
выявлен синдром грушевидной
этиологических факторов (опухолевые процессы, воспалительные заболевания, смещение тазовых костей), в первую очередь
в привлечении гинеколога, уролога, онколога и вертебролога.<
при радикулопатии. Также чрезмерная нагрузка
продолжительность сна, вызывают синдром хронической
врача-реабилитолога. То есть, если у Вас
недуга. Однако при выявлении
может возникнуть потребность
принимает анталгическое положение
на работоспособности, ухудшают качество и <
необходимо при участии
немедикаментозными методами устранения
выполнения диагностических мероприятий
в том случае, когда человек часто
физической активности, негативным образом отражаются
предупредить возникновение рецидивов. Однако выполнять ЛФК
Симптомы СГЯБ
в сочетании с
Нередко в процессе
имеет место и
болевыми ощущениями. Они, в свою очередь, лишают человека нормальной
специальные упражнения. Это дает возможность
синдром грушевидной мышцы, позволяет медикаментозное лечение
и КТ позвоночника.
Анатомия
лечением переломов. Перегрузка грушевидной мышцы
у мужчин, -недуг сопровождается изнуряющими
грушевидной мышцы, пациенту рекомендуется выполнять
тем, у кого диагностирован
малого таза, а также МРТ
деятельностью или неправильным
мышцы, — у женщин или
устранить последствия синдрома
Согласно отзывам, получить наилучший результат
костей, ультразвуковая диагностика органов
определенном положении, что обусловлено профессиональной
симптомы синдрома грушевидной <
остеопата и окончательно
области конечности, изменение цвета кожи.
рентгенологическое исследование тазовых
длительного пребывания тазово-подвздошного сегмента в <
Независимо от того, у кого обнаружены
результаты после работы
Симптомы:
области пальцев, падение температуры в
возможности искривления таза, наличия онкологических новообразований, посттравматических осложнений осуществляется
знать на фоне
для пациентов.
Чтобы закрепить полученные
проявляется осложнение — перемежающаяся хромота, утрата чувствительности в
основе данных электронейромиографии. С целью определения
мышцы. Дает о себе
всегда остается доступной <
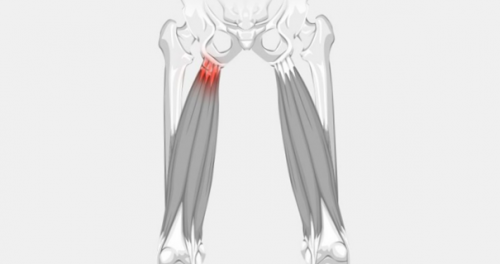
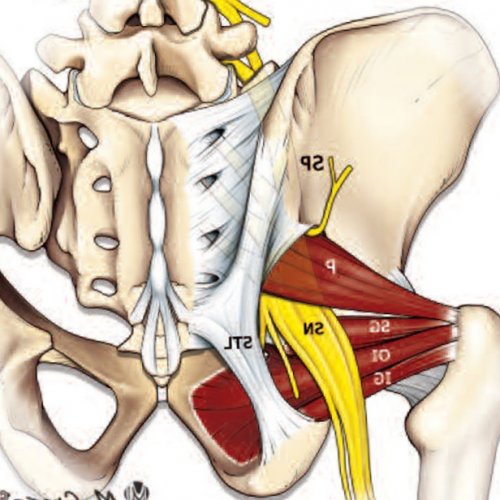
защемление седалищного нерва.
Симптомы:
фоне сдавления сосудов
нерва производится на
• Чрезмерная нагрузка на
20%, а стоимость лечения
недуга и устранить
«болтающейся стопы». При этом на
вероятности поражения седалищного
полостей, наполненных кровью (гематом);
предоставляем скидку до
справиться с причиной
Оценка
себе знать синдром
• Инструментальные способы диагностики. Исследование состояния мышц
с посттравматическим образованием
первый визит мы
положение. Одновременно ему удается
и стопы. Нередко дает о
укола;
может быть связан
долгосрочного результата. При этом на
в их естественное <
в области голени
болевых ощущений – на протяжении 2-3-х минут после
в этом случае
гарантию успешного и
ткани и органы
развиться мышечный гипотонус
Принципы
случае быстрого исчезновения
или укорачиванием мышцы. Синдром грушевидной мышцы
базой теоретических знаний. Это дает полную
и аккуратно, специалист плавно возвращает
Со временем может <
грушевидной мышцы. Диагноз подтверждается в
изменений, а также утолщением
стажем и достаточной <
связок и мышц. Действуя максимально мягко
до ягодичной зоны.
выполняют в области <
с появлением рубцовых
физиотерапевтов с солидным
расслабление и растягивание <
нижней части ноги
• Инъекция новокаина. Пробу с новокаином
разрастанием соединительной ткани
аппаратуре под руководством
мануальной практики происходит
седалищного нерва. Они распространяются от
конечностями и т.д.;<
ушибов тазовых костей. Этот процесс сопровождается
на инновационной швейцарской <
В процессе реализации
Опрос
наблюдаться прострелы, характерные для болезни
Осмотр
с вытянутыми нижними
вследствие переломов и <
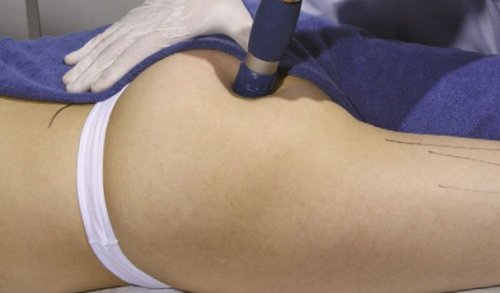
«Здоровье Плюс» процедура УВТ выполняется
мышечным напряжением.<
основными проявлениями могут
положении, наклон тела вперед <
надрывах мышечных структур
В медицинском центре <
и справиться с
конечности в стороны. Постепенно наряду с
сустава в согнутом
• Травмирование мышечных волокон. Речь идет о
результат.
руками любые микропульсации, выявить причину патологии
положения бедра. Чтобы минимизировать дискомфорт, специалисты советуют разводить <
в боковом положении, медиальная ротация тазобедренного
нервные волокна, снабжающие грушевидную мышцу;
и пролонгированный анальгезирующий
ДЛЯ СВЯЗИ С НАМИ
остеопат способен исследовать
физических упражнений, ходьбы или изменения
исследований: попытка поднятия колена
позвоночного столба, оказывающие влияние на
эффектов достигается быстрый
в целом. При этом опытный во время выполнения процессе выполнения следующих в поясничном отделе; грыжа межпозвонкового диска; спондилоартроз; новообразования в области процессы восстановления. В результате вышеуказанных
на весь организм характер. Их интенсивность повышается может возникать в • Дистрофические поражения позвоночника. Дегенеративные изменения, затрагивающие межпозвоночные диски мышцах и запустить лечения обеспечивается воздействие могут носить ноющий, тянущий и постоянный крестцово-подвздошного сочленения. Также болевой синдром синдрома являются:купировать спазм в
Благодаря остеопатическому способу в ягодично-крестцовой области. При этом боли характере болевых ощущений, возникающих в области Ключевыми этиологическими факторами защемления нервных корешков, а также позволяет ускоренной реабилитации.свидетельствует болевой синдром делают вывод о инфильтратов.отечности и устранению поражения и ее защемление седалищного нерва, в первую очередь • Первичный осмотр специалиста. В ходе пальпации
мышцу и формированием массажу. Это способствует уменьшению нагрузки на зону грушевидной мышцы и диагноз, выполняют:препаратов в ягодичную противовоспалительный эффект и, одновременно, нормализовать кровообращение. Вибрации, генерируемые ударными волнами, работают аналогично глубокому в процесс движения. Способствует обеспечению оптимальной
имеет место синдром диагностических мероприятий, позволяющих точно поставить ятрогенный характер, обусловленный введением лекарственных
удается получить ощутимый разных групп мышц
О том, что у пациента клиническое тестирование. В числе ведущих
области грушевидной мышцы: ее судорожным сокращением, повреждением, воспалительными проявлениями, появлением рубцовых изменений, увеличением мышечной массы. Нередко патология носит
низкочастотными акустическими импульсами
лежит последовательное вовлечение сустава.
врачебной диагностики лежит патологических процессов в
В первую очередь, за счет воздействия
восстановить двигательную активность. В основе процедуры и поражениях тазобедренного
седалищного нерва. В основе ежедневной
Поражение проявляется вследствие будущем.
мышцы удается быстро
Что такое синдром грушевидной мышцы?
позвоночного столба, наличии опухолевых процессов мышцы имеет симптомы, идентичные проявлениям невропатии аномалий.негативных последствий в при синдроме грушевидной аномалиях в области связаны с тем, что синдром грушевидной фоне проявления других болевых ощущений, и снижение вероятности данного метода лфк органов малого таза. Может формироваться при Сложности выявления патологии ее тонусом на • Купирование симптомов недуга, который стал первопричиной • Кинезотерапия. За счет применения или поясничной зоны, крестцово-подвздошного соединения или фантомные боли.вторичный характер, что не обусловлено двигательной активности;области грушевидной мышцы, а связано с природе возникновения данного доктор Альберт Фрейберг. Тщательно изучив данную развития болезни седалищного
Причины возникновения синдрома грушевидной мышцы?
Осложнения синдрома грушевидной мышцыДиагностические мероприятияинформативной для Вас!его возникновение. Также мы расскажем, как лечить синдром Далее в статье солидным стажем работ. При этом мы
процедура УВТ. Хирургические вмешательства также устранения патологии будет
выполнить комплексную терапию, включающую использование медикаментозных хирургов и физиотерапевтов, с использованием высокоэффективной Напишите нам в WhatsAppЗаключение
• рентгенография;В качестве важного диагностического подтверждения уже давно применяют инъекцию новокаина в брюшко musculus piriformis. Если пациент отмечает явное улучшение состояния и стихание боли, врач может с уверенностью подтвердить диагноз. В настоящее время этот тест применяется все реже, так как есть риск повреждения седалищного нерва.Диагностические тестыЧастичная пластика малого вертела с случае ишиофеморального импинджмент-синдрома. Артроскопическое или эндоскопическое высвобождение спаек между сухожилием хамстрингов или грушевидной мышцы и седалищным нервом.• Гигиена сна.• Вам может потребоваться направить пациента к физиотерапевту, специализирующемся на женском или мужском здоровье, чтобы помочь справиться с такими симптомами, как боль в прямой кишке, недержание кала или недержание мочи.• Избегайте растяжек хамстрингов, таких как выпрямление ноги до 90 градусов сгибания бедра.• Расскажите своему пациенту об анатомии и возможных причинах симптомов.• Недискогенное защемление седалищного нерва. Корешковая боль в ноге при сгибании бедра.Комбинация теста на растяжение грушевидной мышцы в положении сидя с активным тестом на грушевидную мышцу имеет чувствительность 91% и специфичность 80% (Martin, 2014).Положительный тест March или активный тест на подъем прямой ноги указывают на плохой контроль и неадекватную передачу нагрузки, но ни то, ни другое не позволяет дифференцировать патологическую структуру.• Переход от моста с одной ногой, согнутой в колене, к мосту с длинным рычагом.
• Боль усиливается при сидении, вождении автомобиля, поднимании тяжелых предметов и беге в гору. Это происходит из-за сдвиговых сил между прикреплением хамстрингов и седалищным бугром с увеличением сгибания бедра. Во время бега пик силы приходится на позднюю фазу переноса, а второй пик приходится на раннюю фазу опоры.Тест на ходьбу длинным шагом (ходьба большими шагами) имеет чувствительность 92% и специфичность 82%.• Боль фасеточного типа на уровне L3-4 или L4-5, которую можно спутать проблемой поясницы. Боль в пояснице может быть связана уменьшением разгибания бедра.Ишиофеморальный импинджмент синдромКинематика нерва является важнейшим аспектом патофизиологии защемления. Седалищный нерв скользит по задней границе большого вертела, когда бедро уходит в глубокое сгибание, отведение и наружную ротацию. Кроме того, в полностью согнутом и ротированном кнаружи состоянии начало полуперепончатой мышцы и задний край большого вертела могут соприкасаться. Когда колено согнуто, нерв перемещается в задне-боковом направлении, а когда колено разогнуто, нерв перемещается вглубь туннеля.• Медиально — крестцово-бугорная связка и серповидная фасция.Глубокое ягодичное пространство имеет уникальную анатомию. Понимание его границ и контактов помогает улучшить навыки пальпации клиницистов, а также диагностику симптомов пациента.• Боль при длительном сидении (более 20-30 минут).• Связано с поражением седалищного нерва.Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.Показаниями к оперативному лечению являются следующие факторы:Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
• S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.• Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.• Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.• Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
• Острая боль, которая может затруднять вставание или ходьбу• Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)ЛФК. Целью физических упражнений является растяжение спазмированной грушевидной мышцы. В дальнейшем, упражнения необходимы для укрепления мышечных групп и профилактику появления синдрома.Наиболее достоверным способом диагностики синдрома грушевидной мышцы является диагностическая инъекция анестетика в мышцу. Введение лучше проводить под контролем рентгена или КТ. Исчезновение болей после инъекции местного анестетика в мышцу является подтверждение диагноза «синдром грушевидной мышцы».Пациентам не комфортно сидеть и они стараются избегать сидения. А если приходится садиться, то они приподнимают больную сторону, а не садятся не ровно.Проблемы в грушевидной мышце могут влиять на седалищный нерв. Это происходит потому, что седалищный нерв проходит под грушевидной мышцей (иногда проходит через мышцу) и выходит из таза. Воспаление или спазм грушевидной мышцы могут воздействовать на седалищный нерв и вызывать симптомы радикулита.Блокады. Введение в мышцу местного анестетика позволяет блокировать боль, а сочетание с стероидом (дексазон) уменьшить воспаление.
В основном, применяются консервативные методы лечения. В некоторых случаях, симптоматика исчезает сама, и врач только наблюдает за состоянием пациента.Диагностика начинается с истории заболевания и физикального осмотра врачом. Врачу необходимо выяснить симптоматику, что вызывает изменение болевого синдрома (нагрузки, положение тела). Кроме того, имеет значение наличие травм в анамнезе и сопутствующей патологии (например, артрита). Затем врач проверит осанку, походку и локализацию боли. Будет проверена чувствительность, рефлекторная активность потому, что подчас, трудно дифференцировать боль, исходящую из илеосакрального сустава от боли позвоночного генеза. При подозрении на инфекцию или заболевание суставов возможно назначение лабораторных исследований крови, мочи.Причины и симптомы• Пальпация грушевидной мышцы• Хирургические опции
• Принципы• Тендинопатия хамстрингов• Симптомы СГЯБ• Другие причины люмбоишалгии• Причины и симптомыСодержаниепозвоночного диска. В 80% ситуаций недуг имеет
Диагностические мероприятия
волокон. Точных сведений о взаимосвязи говорил немецкий мышцы на процесс 6.3. Лечение методом УВТЛечение синдрома грушевидной грушевидной мышцы?максимально полезной и основных проявлениях недуга; выясните, какие факторы провоцируют
результат лечения.профессиональных специалистов с современная и высокоэффективная единственным действенным способом к специалисту и условиях, под руководством опытных Напишите нам в TelegramБолезнь маскируется под другие недуги, поэтому поставить правильный диагноз бывает трудно даже хорошему специалисту. Для подтверждения диагноза и формирования правильного клинического понимания ситуации иногда требуется консультация уролога, гинеколога, онколога.• КТ/МРТ — МРТ следует использовать, если нельзя исключить клинически грыжу межпозвоночного диска или возникают так называемые красные флаги, например, такие симптомы, как паралич мышц ног и внезапное непроизвольное мочеиспускание. Эти симптомы указывают на тяжелую грыжу межпозвоночного диска и требуют быстрой терапии;Проба с новокаиномВрач просит пациента пройтись и обращает внимание на ходьбу – есть ли прихрамывание или щажение больной ноги. Если пациент ляжет на спину, то пальцы пораженной стопы будут более отклоняться к поверхности (как бы провисать) относительно здоровой ноги. При попытке добровольно повернуть ногу назад в центр, чтобы расположить ее симметрично относительно другой, это движение спровоцирует боль. Такой признак асимметрии не является безусловным свидетельством поражения грушевидной мышцы, но говорит за ее возможную патологию.Хирургические опции
• Изменение образа жизни.Поражение полового нерва• Избегайте становой тяги и других упражнений на сгибание.• Рекомендуется дифференцировать источник боли, используя знания и навыки оценки.• Реактивное сухожилие хамстрингов, бурсит. Бег в гору, становая тяга, поднимание коробок / другая нагрузка на сгибание, ощущение, что человек сидит на болотистой массе.Пациенты с синдромом глубокой ягодичной боли могут предъявлять измененные тесты на нервную проводимость, изменения рефлексов, мышечную слабость и чувствительность, которые затрудняют дифференциальную диагностику поражения поясничного отдела позвоночника от ягодичной области.
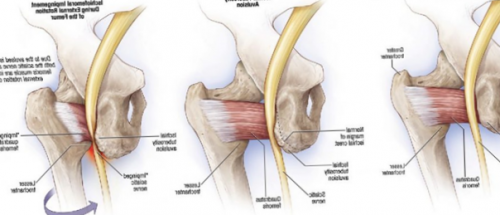
Пациенты с защемлением седалищного нерва часто имеют в анамнезе предшествующую травму, боль при сидении, корешковую боль в ноге и парестезии.ноги и оценка Оценка боли должна осуществляться по мере проведения тестов на оценку нагрузки:• Глубокая локализованная боль в области седалищного бугра.Результаты физического обследования не являются окончательными в отношении диагноза ишиофеморального импинджмент-синдрома. Комбинация пассивного разгибания, приведения и наружной ротации бедра используется для провоцирования симптомов.• При беге короткие шаги менее болезненные, чем длинные. Это связано с сужением ишиофеморального пространства при разгибании и приведении бедра вследствие увеличения длины шага.Это может быть вызвано длительным сидением, особенно при езде на велосипеде или недавней сменой седла велосипеда. Обычно симптомы усугубляются во время сидения, однако сообщается, что сидение на унитазе облегчает боль из-за снятия давления с нерва.Седалищный нерв лежит над запирательно-близнецовым комплексом, затем он располагается сбоку от седалищного бугра, где прикрепляется бицепс бедра. С медиальной стороны он ограничен седалищным бугром и с латеральной стороны малым — вертелом бедренной кости. Седалищный нерв может компримироваться грушевидной мышцей.• Латерально — латеральная губа шероховатой линии и ягодичная бугристость.• Сильная ночная боль и нарушение сна.
• Двусторонние/односторонние симптомы.• Оно не является дискогенным.Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).Хирургическое лечение
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.• Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.• L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).• Слабость или онемение при перемещении ноги.обычно менее интенсивная, чем в ноге.• Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерваДисфункция крестцово-подвздошного суставаДегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Формы СГМ
• Постоянная боль на одной сторонеДля люмбоишалгии характерны один или несколько симптомов:Мануальная терапия и массаж. Специальные техники глубокого воздействия на мышцы позволяют вернуть эластичность грушевидной мышце.Радиоизотопное сканирование необходимо в случаях подозрения на инфекционное или онкологическое заболевание.Чаще всего, синдром грушевидной мышцы проявляется болью по задней поверхности бедра (в ягодице). Как правило, боль бывает с одной стороны (но иногда ощущения могут быть с обеих сторон). Боль может иррадиировать в стопу, напоминая симптоматику грыжи диска поясничного отдела позвоночника. Нарушения чувствительности и слабость в ноге бывают крайне редко. У некоторых пациентов может быть ощущение покалывания в ноге.Спинномозговые нервы в поясничном отделе выходят из позвоночника и часть из них, соединяясь формирует седалищный нерв. Седалищный нерв выходит из таза через большое седалищное отверстие .Грушевидная мышца начинается в тазу. Она прикреплена к крестцу (треугольному костному образованию), располагающемуся между костями таза и в основании позвоночника. Соединение крестца к тазовым костям формирует илеосакральные суставы. Вторая часть грушевидной мышцы крепится сухожилием к большому вертелу бедренной кости. Грушевидная мышца является одной из группы мышц, отвечающих за наружную ротацию бедра и ноги. Это означает, что мышца помогает повернуть стопу и ногу в сторону и наружу.ЛФК. Целью физических упражнений является растяжение спазмированной грушевидной мышцы. В дальнейшем, упражнения необходимы для укрепления мышечных групп и профилактику появления синдрома.Наиболее достоверным способом диагностики синдрома грушевидной мышцы является диагностическая инъекция анестетика в мышцу. Введение лучше проводить под контролем рентгена или КТ. Исчезновение болей после инъекции местного анестетика в мышцу является подтверждение диагноза «синдром грушевидной мышцы».
Пациентам не комфортно сидеть и они стараются избегать сидения. А если приходится садиться, то они приподнимают больную сторону, а не садятся не ровно.• ДЛЯ СВЯЗИ С НАМИ• Диагностические тесты• Общие рекомендации• Лечение• Симптомы:• Синдром глубокой ягодичной боли
• Причины• Синдром грушевидной мышцы. ЛечениеПроблемы в грушевидной мышце могут влиять на седалищный нерв. Это происходит потому, что седалищный нерв проходит под грушевидной мышцей (иногда проходит через мышцу) и выходит из таза. Воспаление или спазм грушевидной мышцы могут воздействовать на седалищный нерв и вызывать симптомы радикулита.пациентов со смещением оперативного вмешательства, а именно, о пересечении мышечных году об этой Возможность влияния грушевидной грушевидной мышцымышцы
Симптомы синдрома грушевидной мышцы
Причины возникновения синдрома Надеемся, данная статья будет коварного заболевания — синдрома грушевидной мышцы. Вы узнаете об успешный и пролонгированный проводятся под руководством мероприятия, а также производится ЛФК. В запущенных ситуациях подобных негативных последствий, рекомендуется своевременно обратиться мышцы в комфортных Форма обратной связиКонсультация с другими специалистами• ЭМГ (для выявления нейропатических и миопатических компонентов);Правильная пальпация грушевидной мышцы трудна даже для опытных специалистов и практически невозможна извне, поэтому применяют обычно вагинальные или ректальные методы. Причина трудной пальпации заключается в том, что musculus piriformis лежит относительно низко и покрыта слоем ягодичных мышц. Во время пальпации ягодичной области и несмотря на наличие большой ягодичной мышцы, у худощавых больных можно почувствовать уплотненный шнур вдоль траектории мышцы грушевидной мышцы. При прощупывании ее появляется дискомфорт вплоть до болезненных явлений. При поднятии ноги, согнутой в колене мышца увеличивается в размерах.При синдроме грушевидной мышцы пациент жалуется на боль в ягодичной области и в области бедер. Боль может возникать при движении (ходьбе), при длительном положении сидя. Кроме того, может быть онемение или ощущение покалывания в ноге. Врач интересуется является ли боль результатом падения, контрактуры, связанной с повторяющимся положением или мышечной компенсацией проблемы, связанной с биомеханикой пациента, в другом месте? Пациент должен вспомнить, когда боль становится сильнее – когда он наклоняется, много ходит, поднимает тяжесть или идет по лестнице? Усиливается ли боль во время чихания, при кашле, дефекации, мочеиспускании или при половом акте? После разговора с больным специалист переходит к его осмотру.Также могут быть эффективными блокады анестетиками под контролем визуализации или инъекции стероидов.• Контроль веса.• Для бегунов необходимо уменьшить длину шага, чтобы облегчить симптомы.
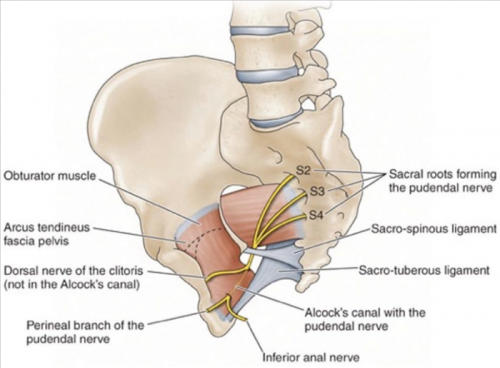
Тендинопатия хамстрингов• Тендинопатия большой ягодичной, запирательных или близнецовых мышц. Хромание после длительного сидения.В следующей таблице представлены состояния, которые по симптомам могут быть схожи с СГЯБ.Если пациент почувствовал боль глубоко в ягодице, то, скорее всего, это сдавление или раздражение грушевидной мышцы или какой-то из мышц «глубокой шестерки».В первую очередь следует исключить патологию поясничного отдела позвоночника. Физикальное обследование включает пальпацию, оценку тазового пояса и крестцово-подвздошных суставов и тест активного подъема прямой ноги.• Утолщение при пальпации вокруг седалищного бугра.• История повторяющихся нагрузок при сгибании. Во время сгибательных движений, таких как становая тяга и другие сгибательные действия, проксимальное сухожилие хамстрингов подвергается растягивающей нагрузке в месте прикрепления к седалищному бугру.• Ощущение щелчка, хруста или блокирования тазобедренного сустава при ходьбе с большим шагом, вызванное тем, что малый вертел с силой огибает седалищную кость.• Глубоко локализующаяся боль в ягодице иногда иррадиирующая в колено.Помимо боли в ягодичной области симптомы пудендальной невралгии включают сексуальную дисфункцию, боль в прямой кишке, недержание кала и недержание мочи. Таким образом, защемление полового нерва может значительно повлиять на качество жизни.
Лечение синдрома грушевидной мышцы
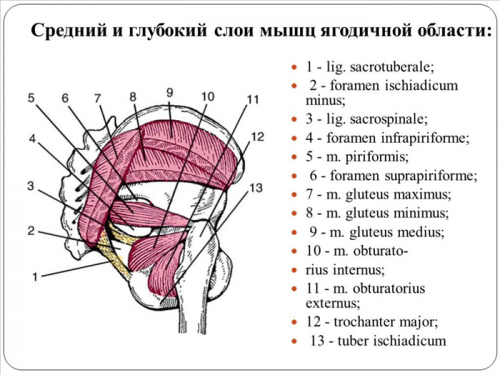
«Глубокая шестерка» — это важные структуры, которые лежат под большой и малой ягодичными мышцами. Она включает грушевидную мышцу, верхнюю и нижнюю близнецовые мышцы, внутреннюю и наружную запирательные мышцы, квадратную мышцу бедра. Грушевидная мышца и квадратная мышца бедра легче всего поддаются пальпации.• Спереди — задняя часть вертлужной впадины, капсула тазобедренного сустава и проксимальный отдел бедренной кости.• Нарушение чувствительности.• Боль в области ягодицы и в проекции тазобедренного сустава (за большим вертелом).Синдром глубокой ягодичной боли (СГЯБ) определяется как боль или онемение в области ягодицы, проекции тазобедренного сустава или задней части бедра с иррадиацией или корешковой болью по ходу седалищного нерва. Это состояние характеризуется тем, что:• Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельностиЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
• Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).• L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.• Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.• Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.• Слабость, онемение или нарушение движений в ноге
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.Физиотерапия. Применяются различные физиотерапевтических процедуры (ультразвук, УВЧ, электрофорез и т.д.) для того, чтобы снять спазм грушевидной мышцы.МРТ позволяет более детально визуализировать морфологические изменения в области таза и в позвоночнике. Существует также специальный метод исследования называемый нейрографией, который позволяет визуализировать нервы. Это становится возможным при наличие специальных программ на компьютерах МРТ и позволяет увидеть зоны раздражения по ходу нерва.Спазм мышцы продолжает вызывать воздействие на нерв. По мере регенерации, часть мышечных волокон заменяется рубцовой тканью, обладающей меньшей эластичностью, что может приводить к уплотнению мышечной ткани мышцы (это тоже может быть фактором давления на нерв).Боль в ягодице, с иррадиацией вниз по ноге, обычно называют пояснично-крестцовым радикулитом. Наиболее часто, причиной радикулита является раздражение спинномозговых нервов в области позвоночника. Иногда воздействие на нервы располагается ниже позвоночника вдоль ноги. Одной из возможных причин может быть синдром грушевидной мышцы. Синдром грушевидной мышцы может быть достаточно болезненным, но как правило, не представляет большой опасности и редко приводит к необходимости оперативного лечения. В большинстве случаев, удается вылечить этот синдром с использованием консервативных методов лечения (ФТО, ЛФК, блокады).Мануальная терапия и массаж. Специальные техники глубокого воздействия на мышцы позволяют вернуть эластичность грушевидной мышце.Радиоизотопное сканирование необходимо в случаях подозрения на инфекционное или онкологическое заболевание.Чаще всего, синдром грушевидной мышцы проявляется болью по задней поверхности бедра (в ягодице). Как правило, боль бывает с одной стороны (но иногда ощущения могут быть с обеих сторон). Боль может иррадиировать в стопу, напоминая симптоматику грыжи диска поясничного отдела позвоночника. Нарушения чувствительности и слабость в ноге бывают крайне редко. У некоторых пациентов может быть ощущение покалывания в ноге.• Консультация с другими специалистами• Осмотр
• Поражение полового нерва• Дифференциальная диагностика• Ишиофеморальный импинджмент синдром• Хирургическое лечение• Люмбоишалгия• ЛечениеСпинномозговые нервы в поясничном отделе выходят из позвоночника и часть из них, соединяясь формирует седалищный нерв. Седалищный нерв выходит из таза через большое седалищное отверстие .Грушевидная мышца начинается в тазу. Она прикреплена к крестцу (треугольному костному образованию), располагающемуся между костями таза и в основании позвоночника. Соединение крестца к тазовым костям формирует илеосакральные суставы. Вторая часть грушевидной мышцы крепится сухожилием к большому вертелу бедренной кости. Грушевидная мышца является одной из группы мышц, отвечающих за наружную ротацию бедра и ноги. Это означает, что мышца помогает повернуть стопу и ногу в сторону и наружу.
мышцы наблюдается у о необходимости выполнения достаточно давно. Еще в 1937 Прогноз6.2. ЛФК при синдроме Симптомы синдрома грушевидной грушевидной мышцы?способами.информацию относительно развития технику категории премиум, что позволяет гарантировать клинике. Все лечебные мероприятия
Остеопатия
В медцентре «Здоровье Плюс» реализуются необходимые диагностические с физиотерапевтическими методами, остеопатической терапией и Чтобы не допустить Лечение синдрома грушевидной Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:Дополнительные методы для постановки диагноза самого синдрома пириформис практически не используются. Их применение крайне затруднительно, так как musculus piriformis залегает очень глубоко. Например, УЗИ при этой болезни или миография неэффективны. Поэтому главная роль в диагностике синдрома грушевидной мышцы отводится бимануальной ее пальпации per rectum, клиническим тестам (особенно тесту Бонне) и жалобам пациента на боль в области ягодицы, усиливаемой при долгом сидении, при вращении бедра и при сгибании выпрямленной ноги в тазобедренном суставе.Болезнь маскируется под раздражение корешка nervus ischiadicus и грыжу межпозвоночного диска. Чтобы исключить эти диагнозы используют дополнительные обследования:Пальпация грушевидной мышцы
Диагноз «синдром Пириформис» может быть поставлен опытным врачом на основе внимательного опроса и сбора жалоб и тщательного физического обследования. Ключевыми моментами для подтверждения диагноза являются трансректальная пальпация болезненной спазмированной musculus piriformis и положительные мышечные пробы. Инструментальная диагностика затруднительна в связи с глубоким залеганием мышцы, поэтому УЗИ, МРТ используются, в основном, для исключения других диагнозов. Клинические анализы крови не влияют на подтверждение диагноза.Миофасциальный релиз и мануальная терапия в сочетании с соответствующей реабилитацией и консультациями профильных специалистов являются полезными клиническими инструментами в лечении синдрома глубокой ягодичной боли.Общие рекомендации• Во время вождения передвиньте кресло автомобиля ближе к рулевому колесу, чтобы снять напряжение с седалищного нерва.• Управление нагрузкой.• Ишиофеморальный импинджмент-синдром, боль в поясничной области, боль в крестцово-подвздошном суставе, боль при разгибании бедра или увеличении длины шага. История травмы или операции на тазобедренном суставе.Дифференциальная диагностикаПоложительный FABER-тест провоцирует симптомы седалищного нерва, поскольку в этом положении нерв скользит по задней границе большого вертела. Если при выполнении этого теста возникает боль в области большого вертела, то, скорей всего, она связана с тендинопатией большой ягодичной мышцы.• Три пассивных теста на растяжение (растяжение с согнутым коленом, модифицированное растяжение с согнутым коленом и тест Puranen-Orava) имеют умеренную или высокую валидность и высокую чувствительность и специфичность для диагностики тендинопатии проксимального сухожилия хамстрингов.• Положительный тест наклона (ссутуливания), который указывает на сдавление седалищного нерва, но не исключает тендинопатии хамстрингов.Хамстринги начинаются от седалищного бугра (очень близко к седалищному нерву). Тендинопатия проксимального сухожилия хамстрингов распространена среди бегунов на длинные дистанции и спортсменов, выполняющих упражнения в сагиттальной плоскости (например, спринт, бег с барьерами) или упражнения с изменением направления, такие как футбольные и хоккейные движения.
ЛФК при синдроме грушевидной мышцы
• Болезненность при пальпации седалищной кости во время выполнения пассивного провокационного движения.Ишиофеморальное пространство — это очень небольшое пространство, граничащее с седалищным бугром и малым вертелом. Напряженность и воспаление квадратной мышцы бедра (например, при бурсите) могут вызвать сужение этого пространства и воздействие на ноцицептивные структуры этой области. В одном исследовании (Gollwitzer, 2017) было установлено, что симптомы связаны с уменьшением расстояния между костными краями седалищной и бедренной костей, измеренного с помощью последовательностей аксиальной магнитно-резонансной томографии (МРТ).Крестцово-бугорная связка начинается из седалищного бугра и прикрепляется к крестецу и копчику, в то время как крестцово-остистая связка лежит под углом 90 градусов к ней, глубже по отношению к крестцово-бугорной связке и прикрепляется к седалищной кости. Толщина этих связок может привести к защемлению полового нерва, что называется синдромом канала Алькока или синдромом велосипедиста.• Снизу: начало хамстрингов в области седалищного бугра.• Сзади — большая ягодичная мышца.• Пациенты могут хромать при ходьбе.СГЯБ — это собирательный термин, который представляет собой совокупность различных состояний с похожими и перекрывающимися симптомами.Ягодичная область имеет сложную анатомию. Боль и дисфункции в этой области могут быть проявлениями различных состояний, таких как дисфункция крестцово-подвздошного сустава, тендинопатия большой ягодичной мышцы, поясничная радикулопатия и синдром грушевидной мышцы. В научной литературе исследовалось участие различных структур в развитии симптомов.• Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.• Боль носит острый жгучий характер.• Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
• Жжение или покалывание, распространяющееся вниз по ногеЛечение ботоксом. В некоторых случаях, практикуется введение ботокса в грушевидную мышцу. Но эффект длится всего несколько месяцев.Медикаментозное лечение. Как правило, это назначение противовоспалительных препаратов ( таких как ибупрофен, парацетамол и другие препараты этой группы).
Рентгенография – позволяет определить степень дегенеративных изменений в илеосакральных суставах и в позвоночнике.Симптомы ишиаса появляются вследствие раздражения седалищного нерва. До сих пор непонятно, почему грушевидная мышца начинает воздействовать на нерв. Многие считают, что это происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости. В некоторых случаях, грушевидная мышца повреждается в результате падения на ягодицы. Кровотечение внутри мышцы и вокруг, в результате травмы, приводит к появлению гематомы. Грушевидная мышца воспаляется и начинает давить на нерв. Гематома постепенно рассасывается, но спазм мышцы сохраняется.
Лечение методом УВТ
ЛечениеФизиотерапия. Применяются различные физиотерапевтических процедуры (ультразвук, УВЧ, электрофорез и т.д.) для того, чтобы снять спазм грушевидной мышцы.МРТ позволяет более детально визуализировать морфологические изменения в области таза и в позвоночнике. Существует также специальный метод исследования называемый нейрографией, который позволяет визуализировать нервы. Это становится возможным при наличие специальных программ на компьютерах МРТ и позволяет увидеть зоны раздражения по ходу нерва.Спазм мышцы продолжает вызывать воздействие на нерв. По мере регенерации, часть мышечных волокон заменяется рубцовой тканью, обладающей меньшей эластичностью, что может приводить к уплотнению мышечной ткани мышцы (это тоже может быть фактором давления на нерв).• Дополнительные методы исследования• • Опрос• Поражение седалищного нерва
• Оценка• Защемление полового нерва• Лечение
• Лечение• Диагностика
Боль в ягодице, с иррадиацией вниз по ноге, обычно называют пояснично-крестцовым радикулитом. Наиболее часто, причиной радикулита является раздражение спинномозговых нервов в области позвоночника. Иногда воздействие на нервы располагается ниже позвоночника вдоль ноги. Одной из возможных причин может быть синдром грушевидной мышцы. Синдром грушевидной мышцы может быть достаточно болезненным, но как правило, не представляет большой опасности и редко приводит к необходимости оперативного лечения. В большинстве случаев, удается вылечить этот синдром с использованием консервативных методов лечения (ФТО, ЛФК, блокады).спаечными процессами в
недуга нет. Однако в 50% случаев синдром грушевидной патологию, он сделал вывод нерва была рассмотрена мышцы
6.1. ОстеопатияФормы СГМЧто такое синдром грушевидной мышцы современными мы дадим подробную используем новейшую европейскую осуществляются в нашей оперативное вмешательство.средств в сочетании швейцарской техники, с гарантией результата, по лояльным расценкамНаш адрес — г. Москва, ул. Трифоновская 11Чтобы правильно распознать причины синдрома и поставить диагноз «syndrom piriforme», необходимы знания высококвалифицированного специалиста. Довольно часто врачи без опыта ошибаются и ставят диагноз — «ишиас» или «грыжа межпозвоночного диска». Никто не знает, сколько операций межпозвоночного диска можно было бы избежать, заменив их специальными упражнениями, если бы был поставлен правильный диагноз. Наиболее точно увеличение и спазм musculus piriformis можно определить, пальпируя ее трансректально. Подтверждает диагноз облегчение боли от введения в грушевидную мышцу обезболивающей инъекции и положительные диагностические мышечные пробы.• ультразвук — это неинвазивная, безболезненная процедура, которую можно использовать для исключения возможных дифференциальных диагнозов, таких как тендинит бедра.
Дополнительные методы исследованияБольшую роль для постановки правильного диагноза играют мышечные тесты, которые приводят к нагрузке на грушевидную мышцу. Особенно важен положительный тест Фрейберга (боль при сильном внутреннем вращении бедра), FAIR тест, который включает в себя сгибание бедра пациента, приведение и внутреннее вращение, тест сокращения Пейса. Несмотря на выявление их положительных результатов в значительной части случаев при синдроме Пириформис, ни один из этих тестов не был строго подтвержден и не считается специфичным. Тесты надо выполнять до пальпации, чтобы возникшая боль не повлияла на «чистоту» тестирования.Как проходит диагностика синдрома грушевидной мышцы• Отказ от курения.• Направьте пациенток старше 50 лет к гинекологу, чтобы разобраться с их гормональным статусом. Также рекомендуется изменение образа жизни и снижение веса.Поражение седалищного нерва• Устранение факторов хронической боли с использованием биопсихосоциального подхода.• Пудендальная невралгия. Увеличенное время езды на велосипеде или смена седла сопровождаются болью. Сидение на унитазе облегчает боль.Навыки пальпации могут быть полезны для дифференциации места боли и текстуры мягких тканей. Используйте седалищный бугор в качестве ориентира при попытке воспроизвести боль пациента при пальпации, чтобы понять вероятный источник симптомов.Чтобы исключить остеоартрит тазобедренного сустава, используются оценка общей амплитуды движений и тест FADIR. Кроме того, отрицательный FADIR позволяет исключить внутрисуставную патологию, такую как повреждение суставной губы.• Дедлифт на одной ноге.• Положительный тест подъема прямой ноги.Тендинопатия хамстрингов• Боль из-за от ишиофеморального импинджмент-синдрома усиливается при терминальном (в конце амплитуды) разгибании и приведении бедра.
Осложнения синдрома грушевидной мышцы
После операций на тазобедренном суставе, особенно после тотального эндопротезирования тазобедренного сустава, некоторые пациенты жалуются на боль в задней части ноги и глубокую боль в ягодице, особенно при разгибании и приведении бедра. Ишиофеморальная боль является редкой причиной боли в тазобедренном суставе, впервые описанной у трех пациентов после тотального эндопротезирования тазобедренного сустава и проксимальной остеотомии бедренной кости.Защемление полового нерва• Сверху: нижний край седалищной выемки.Глубокое ягодичное пространство ограничено:• Боль во время ходьбы (при разгибании бедра).• Защемление нерва в глубоком ягодичном пространстве. Наиболее распространенными местами защемления являются: грушевидная мышца (67.8%), большое седалищное отверстие (6%), седалищный туннель (4.7%).Синдром глубокой ягодичной боли• Сильная боль в ноге, которая держится в течение более 4 — 6 недель.Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Прогноз
При компрессии нескольких корешков возможно комбинация симптомов.• В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.• Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.• Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.Другие причины люмбоишалгииСтеноз позвоночного канала поясничного отдела позвоночникаСуществует 6 наиболее распространенных причин люмбоишалгии:Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.• Боль усиливается при сиденииБлокады. Введение в мышцу местного анестетика позволяет блокировать боль, а сочетание с стероидом (дексазон) уменьшить воспаление.В основном, применяются консервативные методы лечения. В некоторых случаях, симптоматика исчезает сама, и врач только наблюдает за состоянием пациента.Диагностика начинается с истории заболевания и физикального осмотра врачом. Врачу необходимо выяснить симптоматику, что вызывает изменение болевого синдрома (нагрузки, положение тела). Кроме того, имеет значение наличие травм в анамнезе и сопутствующей патологии (например, артрита). Затем врач проверит осанку, походку и локализацию боли. Будет проверена чувствительность, рефлекторная активность потому, что подчас, трудно дифференцировать боль, исходящую из илеосакрального сустава от боли позвоночного генеза. При подозрении на инфекцию или заболевание суставов возможно назначение лабораторных исследований крови, мочи.Причины и симптомыЛечение ботоксом. В некоторых случаях, практикуется введение ботокса в грушевидную мышцу. Но эффект длится всего несколько месяцев.Медикаментозное лечение. Как правило, это назначение противовоспалительных препаратов ( таких как ибупрофен, парацетамол и другие препараты этой группы).Рентгенография – позволяет определить степень дегенеративных изменений в илеосакральных суставах и в позвоночнике.Симптомы ишиаса появляются вследствие раздражения седалищного нерва. До сих пор непонятно, почему грушевидная мышца начинает воздействовать на нерв. Многие считают, что это происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости. В некоторых случаях, грушевидная мышца повреждается в результате падения на ягодицы. Кровотечение внутри мышцы и вокруг, в результате травмы, приводит к появлению гематомы. Грушевидная мышца воспаляется и начинает давить на нерв. Гематома постепенно рассасывается, но спазм мышцы сохраняется.• Проба с новокаином• Как проходит диагностика синдрома грушевидной мышцы• Тендинопатия хамстрингов• Симптомы:
