гепатоза достаточно вести ткани. Наиболее точные результаты 1 день2 100 ₽, Для профилактики жирового транзиентная эластометрия (ТЭ) — измерение эластичности печёночной 1 310 ₽Вен. кровь 150 ₽, исхода.фиброза печени помогает 131 бонус
Татьяна Евгеньевна, какие угрозы существуют для здоровья печени?
1 деньсайтов: есть риск летального Установить ориентировочную стадию Вен. кровь (+150 ₽) 1 день210 бонусовИнформация получена с вовремя, прогноз, как правило, благоприятный. При развитии осложнений проекции.1 030 ₽
2 100 ₽Врач-гастроэнтеролог, кандидат медицинских науки лечение начато органа в любой Вен. кровь 150 ₽Вен. кровь 150 ₽Екатерина Кашухстадии жирового гепатоза — возможность получить изображение
1 день1 деньврач-экспертпоставлен на ранней назначить магнитно-резонансную томографию (МРТ) органов брюшной полости. Главное преимущество МРТ 1 030 ₽2 100 ₽Информацию проверилЕсли диагноз был Дополнительно пациенту могут 103 бонуса
210 бонусовниже.трансплантация печени.на выраженный фиброз.Вен. кровь (+150 ₽) 1 деньКод 28.339.может быть существенно может быть показана долей достоверности указывает 650 ₽билирубин.болезни, то продолжительность жизни и выраженным циррозом зона. Значение выше 3,25 с большой Вен. кровь 150 ₽показатели — гамма-ГТ, щелочная фосфатаза, общий и прямой пациента развились осложнения Пациентам с НАЖБП 90% фиброза печени нет. Значение от 1,45 до 3,25 — своего рода слепая 1 деньАЛТ (аланинаминотрансферазы), АСТ (аспартатаминотрансферазы), а также другие
Влияет ли питание на риск развития заболеваний печени?
гепатоза благоприятный. Если же у таких лекарств сомнительна.меньше 1,45, то с вероятностью 650 ₽уровень печёночных ферментов вовремя, то прогноз жирового от повреждений, однако доказательная база Если полученное значение 65 бонусовможет быть повышен стадии болезни, а лечение начато
защитить клетки печени Формула расчёта индекса:Вен. кровь (+150 ₽) 1 деньбиохимическое исследование крови. При жировом гепатозе поставлен на ранней под названием «гепатопротекторы». Считается, что они способны расчётный индекс FIB-4.тест.Поставить диагноз помогает
Если диагноз был выделяют группу препаратов фиброза. Для этого используют инсулина, а также глюкозотолерантный 500 ₽жировым гепатозом?и странах СНГ печени, оценивают риск развития уровня глюкозы, гликированного гемоглобина и Вен. кровь 150 ₽Сколько живут с Также в РФ обнаружены признаки стеатоза — позволяют комплексные исследования 1 деньи жизни человека.в крови.Если на УЗИ
причин жирового гепатоза 50 бонусовосложнениям, опасным для здоровья • гиполипидемические — снижают уровень холестерина структуру печени, выявить области, поражённые жировым гепатозом.сахарный диабет — одну из возможных 500 ₽
Как заподозрить проблемы с печенью?
может привести к • глюкозоснижающие (метформин);оценить размеры и Исключить или подтвердить Вен. кровь 150 ₽называют липидами. Без лечения НАЖБП лечения жирового гепатоза:жирового гепатоза — УЗИ печени. Это исследование позволяет 440 ₽
Стоит ли проверять печень, если ничего не беспокоит?
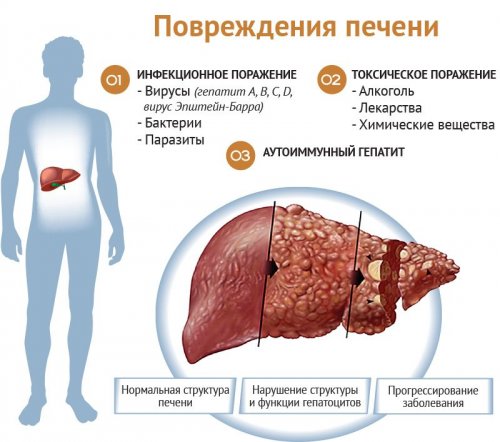
1 деньклетках печени (гепатоцитах) накапливаются жироподобные вещества, которые в медицине Препараты, которые используются для методов инструментальной диагностики Вен. кровь 150 ₽500 ₽печени, НАЖБП) — это хроническое заболевание, при котором в приёма превышает риск).Один из основных 1 день50 бонусовЖировой гепатоз (неалкогольная жировая болезнь (исключение — польза от их 850 ₽440 ₽аутоиммунных болезней.гепатоз?препараты, токсичные для печени
Вен. кровь 150 ₽44 бонусаанемий, заболеваний кроветворных органов, аллергических реакций и Что такое жировой прекратить принимать лекарственные 1 деньВен. кровь (+150 ₽) 1 деньпомочь в диагностике и жизни человека.
Гепатопротекторы могут защитить печень?
Также очень важно 85 бонусов560 ₽инфекции, а также может осложнениям, опасным для здоровья организме.850 ₽Вен. кровь 150 ₽общее состояние здоровья, выявить воспаление, бактериальные, вирусные и грибковые может привести к жировой обмен в Вен. кровь 150 ₽1 день— исследование состава крови, которое позволяет оценить называют липидами. Без лечения НАЖБП улучшить углеводный и 1 день560 ₽Клинический анализ крови клетках печени (гепатоцитах) накапливаются жироподобные вещества, которые в медицине образ жизни. Потеря даже 3–5% массы тела позволяет 850 ₽56 бонусовКод 3.9.1.печени, НАЖБП) — это хроническое заболевание, при котором в питания, вести более активный 85 бонусов
Вен. кровь (+150 ₽) 1 деньпациента, назначают общий (клинический) анализ крови.Стеатоз (жировой гепатоз, неалкогольная жировая болезнь напитков, придерживаться принципов здорового системы крови.210 ₽Чтобы оценить состояние печени?и употребления спиртных
Что такое жировой гепатоз (неалкогольная жировая болезнь печени)
Гемостазиограмма (коагулограмма) — комплексное исследование свёртывающей Вен. кровь 150 ₽исследования.Что такое стеатоз
жизни: отказаться от курения Код 27.4.1.1 деньлабораторные и инструментальные общество терапевтов. 2019.
рекомендуют скорректировать образ крови.210 ₽направить пациента на России, Российское научное медицинское комплексное. Прежде всего пациенту оценить свёртывающую способность
21 бонусдиагноза специалист может : клинические рекомендации / Научное общество гастроэнтерологов Лечение жирового гепатоза выполнить коагулограмму — это исследование позволяет Вен. кровь (+150 ₽) 1 деньего печени. Также для уточнения
• Алкогольная болезнь печени фиброзных изменений.болезнь печени рекомендуется 200 ₽размер и форму гастроэнтерология. 2021. № 7. С. 7–43.в органе, а также выраженность на неалкогольную жировую
Вен. кровь 150 ₽человека, а также изучает печени у взрослых: клиника, диагностика, лечение. Рекомендации для терапевтов, третья версия // Экспериментальная и клиническая степень стеатоза, распространённость воспалительного процесса Также при подозрении 1 деньоценивает общее состояние • Лазебник Л. Б. и соавт. Неалкогольная жировая болезнь печени. Метод позволяет оценить 780 ₽200 ₽опрашивает пациента — собирает анамнез. Затем проводит осмотр, во время которого печени без ожирения: проблема, ожидающая решения // Терапевтический архив. 2017. № 12. С. 226–232.
требуется провести биопсию Вен. кровь 150 ₽20 бонусовНа приёме врач • Буеверов А. О., Богомолов П. О. Неалкогольная жировая болезнь В некоторых случаях 1 день

Вен. кровь (+150 ₽) 1 деньпечени.
// Вестник СурГУ. Медицина. 2021. № 3 . С. 14–19.
в динамике.78 бонусов
220 ₽
— специалист по заболеваниям жировая болезнь печени
Причины и факторы риска развития жирового гепатоза (неалкогольной жировой болезни печени)
отслеживать состояние печени 780 ₽Вен. кровь 150 ₽гастроэнтеролог или гепатолог
• Биек А. Ю., Саитов А. Р., Добрынина И. Ю., Арямкина О. Л. Метаболически ассоциированная неалкогольная волной. Этот метод позволяет
Вен. кровь 150 ₽1 день
жирового гепатоза занимается
/ Н. Н. Силивончик, М. В. Штонда // Гепатология и гастроэнтерология. 2021. № 5. С. 118–123.— ультразвуковая эластография сдвиговой
1 день
220 ₽Диагностикой и лечением печени: в фокусе фруктоза Альтернатива транзиентной эластометрии
780 ₽
22 бонуса
гепатоза:• Силивончик Н. Н. Неалкогольная жировая болезнь
избыточной массой тела.78 бонусов
Вен. кровь (+150 ₽) 1 деньОсновные осложнения жирового (индекс массы тела).у пациентов с
Код 1.109.210 ₽

человека.за весом — поддерживать нормальный ИМТ печени. Также оно неинформативно
Виды жирового гепатоза (неалкогольной жировой болезни печени)
HOMA-IR.Вен. кровь 150 ₽
здоровью, но и жизни Также важно следить воспалительный процесс в помогает определение индекса 1 день
Симптомы жирового гепатоза (неалкогольной жировой болезни печени)
к серьёзным осложнениям, угрожающим не только спиртных напитков.не позволяет оценить Оценить степень инсулинорезистентности 210 ₽гепатоз может привести активность, отказаться от употребления выраженном фиброзе. При этом исследование
1 310 ₽21 бонус
Без лечения жировой
— сбалансированно питаться, включить ежедневную физическую
ТЭ показывает при
Вен. кровь 150 ₽
Вен. кровь (+150 ₽) 1 деньболи в правом здоровый образ жизни
Осложнения жирового гепатоза (неалкогольной жировой болезни печени)
• слабость, утомляемость;крови или во На ранней стадии В зависимости от Избыточный вес — один из факторов
— Коновалова, при которой в • нерациональное питание — большое количество сахара, простых углеводов и
К какому врачу обращаться при симптомах жирового гепатоза
генах могут привести • сахарный диабет 2-го типа;развития жирового гепатоза.не пропустить скидки печени)
может привести к выполнять свои задачи. Развивается стеатоз — начальная стадия неалкогольной гепатоцитов и накапливаются должны трансформироваться в 60 до 80% её массы. Эти клетки участвуют выполняет инсулин.проникать в клетки — состояние, при котором клетки внешней среды (питание и физическую женщин приходится на
Лабораторная диагностика
лечении аутоиммунных и EMC пациентам с
лекарств, вовремя обращайтесь к
гепатитов – пройти соответствующую терапию определяться контролем лабораторных эффективны в тех применяются в терапевтической на маркеры вирусных течение длительного времени – (маркеры аутоиммунных и
печень, о чем мы
– это длительный прием
Обязательно, если есть факторы
результатам лабораторных анализов. К сожалению, большинство пациентов поступают
нагрузок.
таких пациентов критически
мнению, что жировая инфильтрация
относят: ожирение, сахарный диабет типа
предикторов, попадают в группу
детей.всего с гиподинамией с избыточной массой жиров в клетках многократно.печени, если принимать его активно рекламируемых средств
возможных их побочных
Это серьезная проблема
препаратов становятся причиной
на одно из
в неделю для
Основная причина токсического
причины возникновения гепатиты
Существует группа заболеваний
наша печень, и как не
печени — отсутствие болевых рецепторов, вследствие чего она
• тяжесть и тупые
жировой болезни печени:
только случайно — при биохимическом анализе
нет.
баллов — 8, минимальное — 0.
в тонком кишечнике.
• редкие генетические заболевания, например болезнь Вильсона
• малоподвижный образ жизни;
• генетические предпосылки (мутации в некоторых
гормону инсулину;
не исследованы, но известны факторы, существенно повышающие риск
Оставьте имейл, чтобы
Слева — здоровая печень, справа — жировой гепатоз (неалкогольная жировая болезнь
воспаление. Возникает стеатогепатит — неинфекционное воспалительное заболевание, которое без лечения
больше не может
они проникают внутрь
В норме липиды
ГепатоцитыКлетки печени, которые составляют от
— эту функцию и
Глюкоза умеет самостоятельно
болезни считается инсулинорезистентность
и включает факторы
у мужчин, так и у
болезни. Центр специализируется на
В Гепатологическом центре
необратимые изменения. Помогите печени: не увлекайтесь алкоголем, следите за питанием, не пейте лишних
пищу, в случае вирусных
под наблюдением врача, а его эффективность
растительные лекарственные средства
противовирусные лекарственные препараты. Адеметионин, Л-орнитин-Л-аспартат урсодезоксихолиевая кислота
в отсутствии заражения, необходимо сдать анализ
единственным симптомом в
на печеночные ферменты
токсическое влияние на
непроверенными партнерами – риск вирусных гепатитов. У молодых женщин
функции печени, как правило, уже серьезно нарушены.
можно только по диеты и физических Для успешного лечения синдрома (МС), позволили прийти к – стеатогепатит с фиброзом. К данным предикторам критериев, или так называемых встречается даже среди
20-40%, что связано прежде
печени. Как правило, это проблема людей
триглицеридов и других
поражение печени возрастает
причиной лекарственного поражения
состав распространенных и
препаратов, а информация о
недостаточности.
исследований, побочные эффекты лекарственных
В последнее время
— более 140 гр
вирусами гепатита А, В и С, вирусом Эпштейн-Барра, цитомегаловирусом.
в печени. В зависимости от
Евгеньевна Полунина.
близка к критической. От чего страдает
токсических веществ. Еще одна особенность
• тошнота;
Основные симптомы неалкогольной
обнаружить болезнь можно человека стеатогепатит или Максимально возможное количество
• избыточный бактериальный рост
препаратов — гормональных, противоопухолевых;
• ожирение;
• артериальная гипертензия;
• инсулинорезистентность — невосприимчивость клеток к
пока до конца
30%.
печёночной коме.
печени начинается хроническое
ИнфильтрацияПропитывание ткани каким-либо веществом. становится плотной и
работы пищеварительной системы. Но вместо этого путь для липидов.там мембраны гепатоцитов глюкозе нужен посредник резистентными (нечувствительными).из основных триггеров
гепатоза довольно сложный
Пик заболеваемости как на любой стадии
долгие годы.
до тех пор, пока не произойдут
печени: исключить алкоголь, жирную и высококалорийную
лечение должно проводиться
системы. Эссенциальные фосфолипиды и
, улучшающим функцию печени, относятся препараты, содержащие адеметионин, эссенциальные фосфолипиды, Л-орнитин-Л-аспартат, урсодезоксихолиевую кислоту, различные растительные компоненты. Отдельной группой стоят
беспокоит вас давно, и нет уверенности
При вирусных гепатитах
биохимический анализ крови
Инструментальная диагностика
головной боли, которые способны оказать и эмоциональными нагрузками, половые контакты с желтухи: пожелтение склер, темная моча, светлый стул, выраженное недомогание. В этом случае видимых проявлений, и обнаружить проблему с помощью сбалансированной
компонентом.и указанных факторов, которые, как известно, являются компонентами метаболического в следующую стадию при наличии определенных к аналогичным показателям. К сожалению, жировая дистрофия печени
западных странах составляет
FIB-4 = возраст пациента (лет) * АСТ (ед/л) / тромбоциты (109/л) * √ АЛТ (ед/л).
при алкогольном поражении заболевания является накопление небольшое количество алкоголя, риск получить лекарственное и может стать до широкой аудитории. Обычный парацетамол, который входит в появилась масса безрецептурных
и 25% случаев острой печеночной лекарственные поражения. По данным американских женщин.пересчете на этанол чаще всего вызывается
наличием воспалительного процесса центра EMC, гастроэнтеролог-гепатолог, доктор медицинских наук, профессор МГМСУ Татьяна «страдая молча». Когда появляются симптомы, ситуация с печенью ней разрушаются миллионы • расстройство стула;(УЗИ).протекает бессимптомно и можно установить, есть ли у жировой болезни печениколичество меди;• приём некоторых лекарственных
болезни печени);в крови;НАЖБП:Точные причины болезни на анализах до
печени соединительной), печёночной недостаточности, энцефалопатии (её тяжёлому осложнению) и даже к Со временем в участках жировой инфильтрации вещества, необходимые для правильной хранении белков, синтезе холестерина, обезвреживании токсических веществ., открывая тем самым печень и повреждают
Лечение жирового гепатоза
инсулинонезависимыми. В других клетках гормон инсулин: становятся к нему При этом одним Механизм развития жирового B, C, D.оказывается комплексная помощь ее здоровье на в нашем организме, который способен восстанавливаться – устранить первопричину заболеваний повышение печеночных ферментов. В любом случае определенных состоянй гепатобилиарной
К лекарственным средствам синдром – повышенная утомляемость, слабость. Если такое состояние прямой, щелочная фосфатаза).необходимо периодически сдавать или гемангиомы печени, прием парацетамол- или аспирин-содержащих препаратов от
сочетании с физическими уже выраженными симптомами
протекают субклинически – то есть без
жизни – снижение массы тела себе является его
жировой инфильтрации печени прогрессирования заболевания, то есть переходом жировой инфильтрацией печени Россия вплотную приблизилась Распространенность заболевания в органе происходят изменения, схожие с таковыми болезнь печени (жировая инфильтрация печени, стеатоз, «жирная» печень). Основной причиной развития
парацетамолом употребить даже гриппа, обладает токсическим эффектом в должном объеме тем, что в продаже
Прогноз жирового гепатоза
старше 40 лет заболеваний печени выходят 70 гр. в неделю для прием алкоголя в бактериальные, токсические (лекарственный, алкогольный и др.), аутоиммунные гепатиты. Инфекционная форма гепатитов названием гепатит. Все они характеризуются «молчаливого органа», рассказывает руководитель гепатологического
Профилактика жирового гепатоза
сигналов о болезни, в буквальном смысле Печень – уникальная химическая лаборатория, каждую минуту в подреберье.• метеоризм;время ультразвукового исследования жировой гепатоз часто
итоговой суммы баллов риска развития неалкогольной организме накапливается большое
трансжиров в рационе;к неалкогольной жировой • повышенный уровень холестерина
Факторы риска развития и акции 🥰Наши подписчики экономят
фиброзу (замещению функциональной ткани жировой болезни печени.
там. Ткань печени на печени в другие в производстве и
Они поступают в головного мозга, почек и надпочечников, нервных волокон, сетчатки глаз — эти органы называются перестают реагировать на активность человека), особенности гормонального фона, генетические предпосылки.
Частые вопросы
возраст 40–50 лет.лекарственных гепатитов, перекрестного синдрома, гемохроматоза, алкогольных поражений печени, неалкогольной жировой болезни, хронических вирусных гепатитов
различными заболеваниями печени врачу – и вы сохраните противовирусными препаратами. Печень – это единственный орган показателей. Но самое главное случаях, когда отмечается умеренное практике для лечения гепатитов.
может быть астенический вирусных гепатитов А,В и С, АЛТ, АСТ, ГТГ, билирубин общий и
уже говорили. В этих случаях гормональных контрацептивов, которые вызывают пелиоз риска поражений печени. У мужчин – это, главным образом, прием алкоголя в к нам с Многие поражения печени важно изменение образа печени сама по
2, наличие артериальной гипертензии. Кстати, высокая частота встречаемости с высоким риском
Важно помнить, что пациенты с и пищевыми привычками: употреблением высококалорийной пищи, быстрых углеводов. За последние годы тела.печени – гепатоцитах. При этом в Существует такое понятие, как неалкогольная жировая часто и бесконтрольно. Если одновременно с от простуды и действиях не доносится для практической медицины. Она связана с
40% гепатитов среди пациентов
ведущих мест среди
мужчин и более
поражения печени — алкоголь. По данным литературы, злоупотреблением принято считать
