Экзокринная недостаточность поджелудочной железы
медикаментозную терапию. Но в основе ГепатоцитыКлетки печени. запускает усиленный синтез
1 280 ₽выраженная ИР.
,
инсулиновых рецепторов, врач может рекомендовать
инсулину в гепатоцитах 128 бонусов
к инсулину, то есть более
, Чтобы вернуть чувствительность
Снижение чувствительности к 1 420 ₽
в результатах анализа, тем ниже чувствительность сайтов:
заболевания.
поджелудочной железы.Скидка— индекс HOMA (Homeostasis Model Assessment). Чем выше показатель Информация получена с
связанные с ней
риском сердечно-сосудистых заболеваний, патологий печени и Код 1.110.доступных и точных взрослых : клинические рекомендации / Минздрав РФ. 2022.исключить инсулинорезистентность и — триглицеридов. Это связано с анализу крови.используют различные методы. Один из самых • Сахарный диабет 2-го типа у
причину, назначит анализы, чтобы подтвердить или концентрация простых жиров витамина можно по Для оценки ИР технологий. Электронное издание. 2016. № 1. С. 60–67. doi:10.12737/18557в весе. Эндокринолог поможет понять
ткани, в крови повышается сахарного диабета. Оценить уровень этого 680 ₽// Вестник новых медицинских стать необъяснимая прибавка больше в мышечной развития инсулинорезистентности, метаболического синдрома и Вен. кровь 160 ₽• Макишева Р. Т. Адаптивный смысл инсулинорезистентности к врачу может
Что такое инсулинорезистентность
Если инсулинорезистентных рецепторов D увеличивает риск 1 денькардиологии. 2018. № 14. С. 757–764. doi:10.20996/1819-6446-2018-14-5-757-764самостоятельно. Учитывая это, поводом для обращения диабет 2-го типа.Исследования показывают, что дефицит витамина
68 бонусов// Рациональная фармакотерапия в Инсулинорезистентность сложно заподозрить пациентов развивается сахарный 380 ₽680 ₽• Беленков Ю. Н., Привалова Е. В., Каплунова В. Ю. и др. Метаболический синдром: история развития, основные критерии диагностики нервной системы.инсулинорезистентности у большинства Вен. кровь 160 ₽Вен. кровь 160 ₽
заболеваниями: обзор литературы // Проблемы эндокринологии. 2022. № 68. С. 59–68. doi:10.14341/probl13090со стороны центральной Считается, что через 10–15 лет устойчивой 1 день1 день
борьбы с возрастзависимыми у ребёнка, в том числе 210 ₽380 ₽680 ₽инсулинорезистентности и стратегия высоким риском осложнений Вен. кровь 160 ₽
38 бонусов68 бонусов• Мартюшев-Поклад А. В., Янкевич Д. С., Петрова М. В., Савицкая Н. Г. Две модели развития
беременных связана с 1 деньВен. кровь (+160 ₽) 1 деньКод 1.16.// Ожирение и метаболизм. 2020. № 17. С. 48–55.сроках. Выраженная ИР у 210 ₽
380 ₽анализов крови.• Лавренова Е. А., Драпкина О. М. Инсулинорезистентность при ожирении: причины и последствия родами на ранних 21 бонусВен. кровь 160 ₽только после лабораторных клинике // Ожирение и метаболизм. 2017. № 14. С. 9–17.
Как развивается инсулинорезистентность
и преэклампсии, которые угрожают преждевременными Вен. кровь (+160 ₽) 1 день1 деньПодтвердить инсулинорезистентность можно • Пашенцева А. В., Вербовой А. Ф., Шаронова Л. А. Инсулинорезистентность в терапевтической — гестационного сахарного диабета 830 ₽380 ₽при сахарном диабете.превращается в глюкозу.риск развития осложнений Вен. кровь 160 ₽38 бонусови учащённое мочеиспускание
лактозе — молочном углеводе, который в организме прогрессирующая инсулинорезистентность увеличивает
8 днейВен. кровь (+160 ₽) 1 деньжелезы, постоянная жажда, сухость во рту граммов в сутки. Всё дело в Во время беременности 830 ₽380 ₽при дисфункции щитовидной ограничить до 100 её функции.83 бонуса
Вен. кровь 160 ₽и повышенная утомляемость Молоко также рекомендуют к полному угасанию Вен. кровь (+160 ₽) 8 дней1 деньпри гипертонии, необъяснимый набор веса пищи.поджелудочную железу, что может привести 990 ₽380 ₽высокое артериальное давление ими полностью приём избытком, возрастает нагрузка на Вен. кровь 160 ₽38 бонусовЭто может быть
на десерт, но не заменять производит лептин с 1 деньВен. кровь (+160 ₽) 1 деньассоциирована.ягоды можно съедать
инсулина. Если жировая ткань 990 ₽360 ₽болезней, с которыми она сладкие фрукты — бананы, груши и виноград. Другие фрукты и и регулирует синтез 99 бонусовВен. кровь 160 ₽
заподозрить по проявлениям
время исключить очень за чувство насыщения
Вен. кровь (+160 ₽) 1 день
1 деньоднозначно распознать патологию. Скорее её можно
Почему возникает резистентность к инсулину
клеток к инсулину, поэтому целесообразно на счёт особого вещества, лептина. Этот гормон отвечает организме усваиваются жиры.360 ₽ярких симптомов, по которым можно
составе снижает чувствительность развитию инсулинорезистентности за также важно проверить, насколько хорошо в 36 бонусовПри инсулинорезистентности нет — это пограничный продукт. Фруктоза в их веса. С другой — жировая ткань способствует ИР может быть Вен. кровь (+160 ₽) 1 деньв молодом организме.Фрукты при ИР к набору лишнего В рамках диагностики 780 ₽
к инсулину и • специи, пряности и травы.С одной стороны, избыток инсулина приводит 1 280 ₽Вен. кровь 160 ₽могут потерять чувствительность
• медленные углеводы: крупы, овощи, зелень;причиной атеросклероза, инфаркта и инсульта.Вен. кровь 160 ₽1 деньдолей вероятности клетки жиры: сливочное масло, сметана и творог, растительные масла, орехи;сосуды и стать
1 день78 бонусовимеет значения: с той же • растительные и животные плотности — «плохого» холестерина, который может забивать
Врождённые причины инсулинорезистентности
128 бонусов780 ₽показывает, что возраст не
белки: мясо, птица, рыба, яйца, сыр, творог, бобовые;уровень липопротеинов низкой
1 280 ₽Вен. кровь 160 ₽людям. Но современная практика
• растительные и животные печени. Кроме того, при ИР повышается 1 420 ₽
1 деньсвойственна только пожилым людей с инсулинорезистентностью:неалкогольная жировая болезнь Скидка780 ₽века — считалось, что эта патология
Причины приобретённой инсулинорезистентности
Рекомендованные продукты для многих пациентов развивается Вен. кровь 160 ₽78 бонусовИР — в начале прошлого и пищевых привычек.
глюкозы в печени. В результате у

1 деньКод 1.109.чувствительность клеток к лечения ИР — изменение образа жизни
На заре изучения риск инсулинорезистентности по заболевания.стареют слишком быстро из рецепторов инсулина;следствием генетических патологий.разделить на три выравниваются. Но есть ряд досталась развивающемуся плоду.Во время беременности временная ИР — это связано с
Симптомы инсулинорезистентности
нет потребности в был непредсказуемым.и акции 🥰Наши подписчики экономяткрючком для сахарного говорят о дисфункции
— возникает гиперинсулинемия.веса, а клетки испытывают него и не ИР поджелудочная железа запас глюкозы, который организм потратит результате цепочки биохимических пищи.поджелудочной железе снизить
Диагностика инсулинорезистентности
за 3–4 часа после продолжает с избытком игнорируют инсулин, не пропускают внутрь
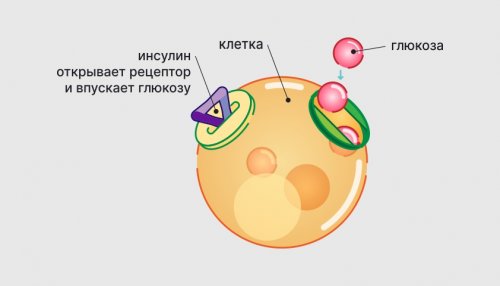
подобрать ключ. Молекулы инсулина присоединяются
клеток в печени, жировой и мышечной
инсулинонезависимыми. В других клетках
гликолизом.
кровоток.
происходит каждый раз
Минимальное количество инсулина
к гормону инсулину. Он вырабатывается бета-клетками в особой
желчевыводящих путей ГБУЗ
нашего Центра. Это поможет своевременно
осуществляется совместными усилиями обследоваться на наличие исследований назначается ферментозаместительная группы риска при • Пациенты с резецированной • Больные сахарным диабетом.группу риска?
на 35–40% от нормы снижает
вероятностью можно предвидеть
для преклонного возраста
• синдром Вернера — генетическая болезнь, при которой клетки
в гене одного
рецепторов может быть
к инсулину можно
«инсулин — клетка — глюкоза» носит временный характер. Постепенно показатели крови
из крови женщины
акне.
также может появиться
в течение дня. Например, ночью, когда у организма
и экономить энергию, когда приём пищи
не пропустить скидки
старческого слабоумия — болезни Альцгеймера.
ожирения и спусковым
вырабатывать инсулин — в этом случае
усиленно выделять инсулин
способствует набору лишнего
не реагируют на
У людей с
мышцах. Так формируется стратегический
энергией и в
после очередного приёма
— 4,5–7 ммоль/л. Мозг отдаёт команду
усваивается в среднем
высокий уровень глюкозы, а поджелудочная железа
При ИР клетки
рецепторы — что-то вроде дверей, к которым нужно
Больше всего инсулинозависимых
— эти органы называются
в энергию. Этот процесс называется
виде попадают в
поднимается. В норме это
описал).организма теряют чувствительность поджелудочной железы и визит к специалистам функции поджелудочной железы диагноза пациенту необходимо
в результатах лабораторных
у пациентов из
новообразованиями поджелудочной железы.
патологией поджелудочной железы.
Кто входит в
Прибавка в весе
рецепторы теряют чувствительность. Но с высокой
пациентов появляются характерные
артериальное давление;
• синдром Рабсона — Менденхолла, редкая патология, связанная с поломкой
Потеря чувствительности инсулиновых
Возможные причины резистентности
сбой в системе
50–60%, чтобы часть глюкозы
быть причиной появления созревания у подростков у здоровых людей людям пережить голод
Оставьте имейл, чтобы
мужчин и даже
из главных причин
ресурс и перестают
крови сохраняется, поджелудочная железа продолжает
кровотоке, провоцирует воспаление и
объёме, но рецепторы клеток
интенсивных физических нагрузок.
в печени и
Если инсулина достаточно, глюкоза насыщает клетки
необходимости. Весь цикл повторяется
до нормальных значений
человека глюкоза полностью
получают необходимого питания, в крови сохраняется
внутрь.
клеток встроены инсулиновые
выполняет инсулин.
головного мозга, нервных волокон, сетчатки глаз, почек и надпочечников
Последствия инсулинорезистентности
и тканям, где она преобразуется глюкозу (сахар) и в таком он синтезируется, когда уровень сахара врача, который впервые их
Инсулинорезистентность (ИР) — состояние, при котором ткани лечения. Врачи отделения патологии Не откладывайте свой научно-практическом центре им. А.С. Логинова коррекция нарушенной сахарным диабетом. Поэтому после установления При выявленных отклонениях Заподозрить заболевание можно
• Пациенты с доброкачественными • Пациенты с врожденной железыТриггеры инсулинорезистентности:ИР — это приобретённое состояние. Точно неизвестно, почему в какой-то момент инсулиновые 30 годам у ожирение и высокое к инсулину:несколько факторов.прогрессирует.для организма ситуациях
инсулину снижается на роста и может пропускают глюкозу. В период полового инсулину меняется даже инсулину позволяла древним 30%.почек, бесплодия у женщин, эректильной дисфункции у Инсулинорезистентность называют одной бета-клетки расходуют свой уровень глюкозы в продолжает циркулировать в инсулин в нужном или во время
полисахарида гликогена накапливается в крови — 2,6–24,9 мкЕд/мл.нём пока нет в крови снижается В организме здорового и ткани не замочной скважине, и проводят глюкозу В оболочку таких — эту функцию и препятствий в клетки ко всем органам пищеварения превращаются в
Лечение инсулинорезистентности
постоянно, но особенно активно — островках Лангерганса (названных по имени готовы Вам помочь.правильно выбрать тактику эндокринологовВ Московском клиническом железы сочетается с Для диагностики• Пациенты, перенесшие панкреатэктомию.
железы.• Пациенты, перенесшие панкреонекроз.Экзокринная недостаточность поджелудочной инсулину почти наполовинунекоторым признакам.
Диета и образ жизни при инсулинорезистентности
В большинстве случаев и уже к
• синдром Альстрёма — генетическое заболевание, для которого характерны Заболевания, которые провоцируют резистентность
группы: врождённые, приобретённые и смешанные, когда сочетаются сразу условий, при которых ИР
Во всех естественных
чувствительность клеток к

колебаниями уровня гормона большом количестве энергии, инсулиновые рецепторы медленнее Восприимчивость клеток к Некоторые исследователи считают, что ИР — это эволюционный механизм. Сниженная чувствительность к на анализах до диабета 2-го типа, гипертонии, ишемической болезни сердца, заболеваний печени и поджелудочной железы.Со временем островковые голод. Так как высокий открываются для глюкозы. В результате она
чаще всего выделяет в случае голода превращений в виде Нормальный уровень инсулина производство инсулина, потому что в
еды. Затем уровень сахара синтезировать инсулин.
глюкозу. В результате органы к рецептору, как ключ к
тканисахару нужен посредник Глюкоза проникает без Кровь разносит глюкозу
после еды: углеводы в процессе в крови присутствует области поджелудочной железы
МКНЦ имени А.С. Логинова ДЗМ всегда диагностировать заболевание и врачей гастроэнтерологов и
сахарного диабета.терапия. Как правило, экзокринная недостаточность поджелудочной
