Общие сведения
РекомендацииIтаблетки, 75-100 мг один раз вКомбинации ОАК и антиагрегантов повышает риск кровотечений и от нее следует воздерживаться у пациентов с ФП без иных показаний для приема антиагрегантной терапии., Рекомендации по ведению беременных пациенток с ФП.После процедуры хирургической окклюзии/иссечения ушка левого предсердия рекомендовано продолжать антикоагулянтную терапию у пациентов с риском развития инсульта.кислотаA,
Причины развития расстройства
Лечение антагонистами витамина К может быть возобновлено во втором триместре; при этом ожидается небольшое увеличение тератогенного риска. Нет никаких данных о тератогенезе при применении НОАК, поэтомуне рекомендуется прием этих препаратов во время беременности.УД
Ацетилсалициловая
Пациенты с ФП, получающие антагонисты витамина К (Варфарин), могут быть переведены на НОАК, если время нахождения в терапевтическом диапазоне МНО плохо контролируется, несмотря на достаточную приверженность. А также в случае предпочтения НОАК самими пациентами, не имеющими к ним противопоказаний (к примеру, механических протезов клапанов сердца).
сайтов:
Если у женщины с ФП и искусственным клапаном сердца решено прекратить прием антагонистов витамина К на 6‐12‐й неделях беременности, необходимо осуществлять постоянную внутривенную инфузию лечебной дозы нефракционированного гепарина натрия или подкожно вводить индивидуально подобранную дозу нефракционированного или низкомолекулярного гепарина натрия.
КлассАнтитромбоцитарные препараты для двойной и тройной комбинированной терапии
АИнформация получена с Чтобы поддерживать адекватную антикоагуляцию в третьем триместре рекомендуется регулярно проводить лабораторные тесты (например, каждые 10‐14 дней), при необходимости корригируя дозу препаратов, поскольку у некоторых женщин для сохранения адекватного антикоагулянтного эффекта могут потребоваться высокие дозы антагонистов витамина К и гепаринанатрия.РекомендацииIIa CI
• Внимание!Варфарин легко проникает через плаценту, а у плода может наблюдаться передозировка, даже при терапевтическом значении МНО у женщины. Низкомолекулярные гепарины натрия не проникают через плаценту. Они широко применялись для лечения и профилактики венозных тромбоэмболических осложнений во время беременности без негативного влияния на плод.Таблица 23. Рекомендации по окклюзии/иссечению ушка левого предсердия у пациентов с ФПТерапию начинают не менее чем за 4 часа до предполагаемой кардиоверсии под контролем ЧПЭхоКГ.
При лечении антагонистами витамина К (Варфарин) время нахождения в терапевтическом диапазоне МНО должно быть как можно бóльшим и регулярно мониторироваться.• Прикреплённые файлыАнтагонисты витамина К могут быть тератогенными и, во многих случаях, в первом триместре их следует заменить на нефракционированный или низкомолекулярный гепарин натрия . По данным одного систематизированного обзора, врожденные пороки отмечались в 6,4% случаев, когда варфарин применяли на протяжении всей беременности, и отсутствовали, когда его заменяли на гепарин натрия между 6‐й по12‐й неделями беременности.• не рекомендуется пациентам, которые имеют хорошую приверженность к терапии ОАК, достигают адекватных параметров антикоагуляции и имеют низкий риск кровотечений.таблетки, 20 мг – 1 раз в сутки; при клиренсе креатинина (оценка по формуле Кокрофта- Гоулта) 49-30 мл/мин -15 мг один раз в сутки; с осторожностью при клиренсе креатинина 15-29 мл/мин.А• Госпитализация
Клинические формы синдрома
Антикоагуляция у беременных• несоответствие морфологии ушка левого предсердия форме имплантируемого окклюдера (при эндоваскулярной окклюзии);РивароксабанI• Лечение (стационар)
Атипичное трепетание предсердий
Нежелательных эффектов у плода при этом не выявили. Энергия разряда сопоставима у беременных и небеременных женщин. При любых чрезвычайных ситуациях во время беременности, пациенты должны получать 100% кислород, как можно раньше должен быть установлен внутривенный доступ и мать должна быть расположена на левом боку, чтобы улучшить венозный возврат.• любая невозможность транссептального доступа (при эндоваскулярной окклюзии);Антикоагулянты для профилактики ТЭО при проведении кардиоверсииПри начале антикоагулянтной терапии у пациентов с ФП, не имеющих противопоказаний к НОАК (апиксабан, дабигатран, ривароксабан, эдоксабан), НОАК имеют преимущество перед антагонистами витамина К (Варфарин).• Лечение (амбулатория)Описаны несколько случаев успешной электрической кардиоверсии у беременных с ФП.• наличие значительного митрального стеноза (площадь отверстия менее 1,5 см.кв);УД
Течение расстройства
В• Дифференциальный диагнозФлекаинид и соталол применяли для купирования аритмий, и при этом они не вызывали нежелательных эффектов у плода. Назначения любых лекарственныхсредств следует по возможности избегать в первом триместре беременности, когда происходит органогенез.
• тромбоз ушка левого предсердия (при эндоваскулярной окклюзии);Способ применения
I• ДиагностикаКонтроль ритма у беременных пациенток с ФП изучался лишь в небольших исследованиях, основанных на анализе единичных клинических случаев. Применение амиодарона у беременных связано с серьезными побочнымиэффектами на плод, поэтому данный препарат должен использоваться только в чрезвычайных ситуациях .
• высокий периоперационный риск (при хирургическом удалении, резекции, ушивании);МНН ЛС
Прием антагонистов витамина К (с достижением значений МНО 2.0-3.0 и выше) рекомендован для предотвращения инсультов у пациентов с ФП с умеренным и тяжелым митральным стенозом или механическими протезами клапанов сердца.• КлассификацияКонтроль ритма сердца у беременныхПротивопоказания:
Симптомы трепетания предсердий
№ п/пB• Общая информация
Опыт применения верапамила и дилтиазема ограничен, однако их пероральное применение для контроля ЧСС обычно безопасно.• сопутствующая процедура для снижения рисков внутрисердечного тромбообразования у пациентов с ФП/ТП, которым предстоит кардиохирургическое вмешательство.
Таблица 22. Перечень дополнительных лекарственных средств:
Прием ОАК для предотвращения тромбоэмболических осложнений следует рассматривать у женщин с ФП с числом баллов 2 по шкале CHA2DS2-VASc (учитывая индивидуальные показатели и предпочтения пациенток).предписаний врача.
Бета‐адреноблокаторы проникают через плаценту и вызывают различные нежелательные эффекты, включая задержку внутриутробного развития, подавление функции системы дыхания у новорожденного, брадикардию и гипогликемию, особенно если лечение начинают на ранних сроках беременности (в частности, в первые 12‐24 недели). У детей беременных женщин с артериальной гипертонией, получавших пропранолол, не было отмечено врожденных пороков , однако сообщалось о задержке роста. Применение атенолола в первом триместре, но не в более поздние сроки беременности, сопровождалось задержкой роста плода. Примета‐анализеисследований, в которых оценивался риск применения бета‐адреноблокаторов у беременных с артериальной гипертонией, было выявлено пограничное увеличение числа новорожденных, которые оказались “меньше гестационного возраста”. Дигоксин свободно проникает через плаценту, а интоксикация сердечными гликозидами у матери сопровождалась смертью плода.• предотвращения инсультов у пациентов с ФП и противопоказаниями к длительной антикоагуляции;
контролем QTc (не более 0,440 сек).B
для самовольного изменения Контроль частоты сердечных сокращений у беременныхПоказания:таблетки, 100-200 мг один раз в сутки при условии удержания синусового ритма и подПрием ОАК для предотвращения тромбоэмболических осложнений следует рассматривать у мужчин с ФП с числом баллов 1 по шкале CHA2DS2-VASc (учитывая индивидуальные показатели и предпочтения пациентов).сайте, не должна использоваться При ФП вовремя беременности чаще возникают осложнения у плода. У пациенток без врожденных или приобретенных пороков сердца ФП обычно хорошо переносится во время беременности .
Осложнения расстройства
6. Резекция/ушивание и окклюзия ушка левого предсердия:Амиодарон (можно использовать, в том числе при наличии симптомов СН и синдроме WPW)
А
мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном ФП редко возникает во время беременности у женщин без ФП и без заболеваний сердца в анамнезе. У пациенток с ранее диагностированной ФП во время беременности в 52% случаев развиваются рецидивы аритмии.
• ХОБЛ средней и тяжелой степени (затруднено продолжительное проведение односторонней вентиляции легких).
Антиаритмические препараты, которые возможно применять для контроля частоты сердечных сокращений для последующего длительного приема в случае неэффективности препаратов основных групп (см.верхние строки таблицы)I
• Сайт MedElement и
Общие положения.• спаечный процесс в плевральных полостях (перенесенные тяжелые пневмонии, плевриты, эмпиема плевры);таблетки, 0,125-0,25 мг один раз в деньПрием ОАК для предотвращения тромбоэмболических осложнений рекомендован всем женщинам с ФП с числом баллов 3 и более по шкале CHA2DS2-VASc.больного.
Диагностика синдрома
РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ ВО ВРЕМЯ БЕРЕМЕННОСТИ• спаечный процесс в полости перикарда (предшествующие операции со вскрытием перикарда);Дигоксин (можно при ФП и гипотонии, при ФП и сердечной недостаточности, нельзя при синдромеWPW)Аи состояния организма Приложение 6• наличие синдрома слабости синусовогоузла;
Сердечные гликозиды для контроля частоты сердечных сокращений для последующего длительного приемаIс учетом заболевания
МНО должно снизиться в течение 24-48 часов участить определение МНО, при необходимости витамин К, возобновить терапию в откорректированной дозе при достижении терапевтических значений МНО
• тромбоз ушка левого предсердия (для монополярной аблации);
I А
Прием ОАК для предотвращения тромбоэмболических осложнений рекомендован всем мужчинам с ФП с числом баллов 2 и более по шкале CHA2DS2-VASc.
Лечение трепетания предсердий
и его дозировку Приостановить терапию варфарином, витамин К (2,5 -5,0 мг peros).• высокая легочная гипертензия;короткодействующей формы)УДназначить нужное лекарство >9,0
Медикаментозная терапия
• резко увеличенные размеры левого предсердия (более 55мм);таблетки, 90 мг два раза в день – 180 мг один раз в день (пролонгированная форма назначается только после подбора дозыКласс
со специалистом. Только врач может
пропустить 1-2 дозы варфарина и дать витамин К в дозе 1-2,5 мг per os с ожиданием, что снижение МНО произойдет в 24 часа мониторировать МНО более часто и возобновить терапию в откорректированной дозе при терапевтическом диапазоне МНО. Если необходима срочная коррекция — Витамин К 2-4 мг per os, мониторинг МНО, возобновление варфарина в терапевтическом диапазоне МНО.
• общие противопоказания перед оперативным вмешательством на сердце;
Дилтиазем (нельзя использовать при синдроме WPW, осторожно при гипотензии или симптомах СН)
Рекомендации
и их дозировки, должен быть оговорен
<9,0Противопоказания:I АТаблица 17. Рекомендации по предотвращению инсульта у пациентов с ФП• Выбор лекарственных средств
Хирургическое лечение
>5,0 но• наличие противопоказаний к их проведению эндоваскулярных катетерных методик (тромбоз ушка левого предсердия).таблетки, 40-80 мг два раза в день – 360 мг один раз в день (пролонгированная форма назначается только после подбора дозы короткодействующей формы)Риск инсульта при ТП изучался ретроспективно у большого числа больных пожилого возраста и оказался сопоставимым с таковым у пациентов с ФП. Поэтому рекомендации по профилактике тромбоэмболических осложнений у пациентов с трепетанием и фибрилляцией предсердий одинаковые .беспокоящих вас симптомов.Прервать лечение варфарином, витамин К 10 мг в/в медленно + в зависимости от экстренности ситуации: свежезамороженная плазма, концентрат протромбинового комплекса, рекомбинантный фактор VIIa. Повторить витамин К каждые 12 часов для стабильности МНО• эпизоды тромбоэмболии в анамнезе;Верапамил (нельзя использовать при синдроме WPW, осторожно при гипотензии или симптомах СН)Рисунок 10. Предотвращение инсульта у пациентов с ФПналичии каких-либо заболеваний или
менять, дополнительно определение МНО• симптомная фибрилляция предсердий, рефрактерная к медикаментозной терапии, если сам пациент предпочитает хирургическое вмешательство;Антагонисты медленных кальциевых каналов недигидропиридиновые для контроля частоты сердечных сокращений для последующего длительного приемаНПВС)медицинские учреждения при более часто определять МНО и возобновить варфарин в более низкой дозе, когда МНО вернется в границы терапевтического диапазона; при небольшом повышении МНО, особенно при наличии причины, ничегоне• устранение симптомов/радикальное лечение ФП/ТП у пациентов с персистирующей резистентной к терапии ФП/ТП или неудаче после катетерной аблации;I АПрием лекарств повышающих риск кровотечения (антиагреганты,очную консультацию врача. Обязательно обращайтесь в Снизить или пропустить очередную дозу,Показания:таблетки, 50-100 мг дважды в день
Прогноз
Злоупотребление алкоголемне должна заменять <5,05. Миниинвазивные методики кардиохирургического лечения ФП/ТП. Моно- и биполярная эпикардиальная аблация из миниторакотомии с видеоподдержкой или полностью торакоскопическая:Метопролол (нельзя использовать при синдроме WPW, осторожно при гипотензии или симптомахСН)Возраст старше 65 летмобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта», не может и >3,0 но• длительно текущая хроническая форма ФП в анамнезе, т.к. в данном случае восстановление синусового ритма после операции практически не наблюдается.I Атерапевтического интервала более 40% времени).
Профилактика расстройства
MedElement и в Жизнеугрожаемое кровотечение• значительные нарушение функции печени и почек;таблетки, 3,125 – 25 мг два раза в деньЛабильное МНО (нестабильное/высокое МНО или выход за пределы• Информация, размещенная на сайте
Вопросы и ответы
Нежизнеугрожаемое кровотечение• острый период инсульта и инфаркта миокарда;
Карведилолкровотечениям, например, геморрагический диатез, анемия и т.д.)здоровью.МНО
• острые респираторные заболевания;I АКровотечение (кровотечение в анамнезе и/или предрасположенность к
непоправимый вред своему ВЕДЕНИЕ ПАЦИЕНТА ПРИ РАЗВИТИИ КРОВОТЕЧЕНИЯ НА ФОНЕ ПРИЕМА ВАРФАРИНА• общее тяжелое состояние пациента (процедура откладывается до стабилизации);таблетки, 2,5-10 мг один раз в деньИнсульт• Занимаясь самолечением, вы можете нанести Приложение 5• низкая ФВЛЖ (менее30%);Бисопролол
почечной трансплантации или креатинина сыворотки ≥ 200 ммоль/л)С
Отменить эноксапарин натрия и принять ривароксабан за 2 часа до того, времени, когда должна была быть введена следующая доза эноксапарина натрия• высокая легочная гипертензия;Бета-блокаторы для контроля частоты сердечных сокращений для последующего длительного приемаНарушенная функция почек (наличие хронического диализа илиЕсли трепетание предсердий было зарегистрировано до аблации ФП, должна быть рассмотрена катетерная аблация кава- трикуспидального перешейка в рамках процедуры аблации ФП.на ривароксабан• резко увеличенные размеры левого предсердия;таблетки, 150-300 мг 2 раза в сутки
Источники и литература
пределов нормы))
ТП рекомендуется для пациентов с неэффективной антиаритмической лекарственной терапией или в качестве лечения первой линии, с учетом предпочтений пациента.
Общая информация
с эноксапарина натрия• общие противопоказания перед оперативным вмешательством на сердце;
Краткое описание
Пропафенон
Нарушенная функция печени (хронические заболевания печени или биохимические доказательства значительного расстройства функции печени (билирубин больше двух верхних границ нормы в сочетании с повышением АЛТ/АСТ/щелочной фосфатазы более трех верхних
B
Отменить эноксапарин натрия и принять дабигатран этексилат за 2 часа до того, времени,когда должна была быть введена следующая доза эноксапарина натрия
Противопоказания:
Антиаритмические препараты для длительного контроля ритма после эффективной кардиоверсии
Артериальная гипертензия (систолическое АД>160 мм.рт.ст.)
I
на дабигатран этексилат
• радикальное лечение ФП/ТП, а также снижение риска ТЭО из области ушка левого предсердия у пациентов, которым планируется кардиохирургическое вмешательство.
таблетки, 200 мг – 3 раза в сутки в течение 2 недель, затем снижая дозу до 2 таб./сутки – 2 недели и переходя на индивидуальную поддерживающую дозу 200-100 мг/сутки при условии удержания синусового ритма и под контролем QTc (не более 440 мсек).
Баллы
Аблация кава-трикуспидального перешейка в лечении типичного | |
с эноксапарина натрия | • устранение симптомов/радикальное лечение ФП/ТП у пациентов с персистирующей резистентной к терапии ФП/ТП или неудаче после катетерной аблации; |
Амиодарон (можно использовать в том числе при наличии симптомов СН и синдромеWPW) | Фактор риска |
B | Отменить ривароксабан и ввести эноксапарин натрия в то время, когда должна была быть принята следующая доза ривароксабана |
Показания: | раствор для инъекций, 5 мг/кг в/в в течение часа, затем 50 мг/час |
Таблица 16. Шкала риска кровотечений HAS-BLED (риск высокий при сумме баллов ≥3) | Учащающую стимуляцию предсердий при трепетании следует рассматривать как альтернативу электрической кардиоверсии при наличии в лечебном учреждении соответствующей аппаратуры и опыта. |
на эноксапарин натрия | 4. Кардиохирургические операции. Модификации операции «Лабиринт». |
Амиодарон (можно использовать в том числе при наличии симптомов СНи синдроме WPW) | Женский пол |
В
с ривароксабана
• тяжелые заболевания периферических сосудов, затрудняющие доступ. | Антиаритмические препараты для контроля частоты сердечных сокращений после эффективной кардиоверсии |
Возраст 65-74 года | I |
Эноксапарин натрия вводится минимум через 12 ч после приема последней дозы дабигатрана этексилата | • наличие в анамнезе анафилактической реакции на контрастное вещество; |
таблетки, 5 мг – 2 раза в сутки, 2,5 мг- 2 раза в сутки при наличии факторов риска (возраст ≥ 80 лет, вес ≤60 кг, уровень креатинина плазмы ≥133 ммоль/л) | или атеросклеротические бляшки в аорте |
Для пациентов с трепетанием предсердий рекомендуется антитромботическая терапия с тем же профилем риска, что используется для ФП. | на эноксапарин натрия |
• значительные нарушение функции печени и почек; | Апиксабан |
Заболевания сосудов: перенесенный ИМ, периферический атеросклероз | УД |
с дабигатрана этексилата | • обострение хронических заболеваний; |
таблетки, в дозе 150 мг – 2 раза в сутки, 110 мг – 2 раза в сутки при наличии факторов риска (возраст старше 75 лет; клиренс креатинина 50-30 мл/мин (по формуле Кокрофта-Гоулта);одновременное применение ингибиторов Р-гликопротеина; указание на желудочно-кишечное кровотечение в анамнезе) | Инсульт/ТИА/тромбоэмболия |
Класс | При переходе с ривароксабана на варфарин, следует одновременно принимать АВК и ривароксабан до тех пор, пока МНО не повысится до ≥2,0 |
• анемии и коагулопатии тяжелой степени; | Дабигатран этексилат |
Сахарный диабет | Рекомендации |
на варфарин | • острый период инсульта и инфаркта миокарда; |
таблетки, 20 мг – 1 раз в сутки; при клиренсе креатинина (оценка по формуле Кокрофта- Гоулта) 49-30 мл/мин -15 мг один раз в сутки; с осторожностью при клиренсе креатинина 15-29 мл/мин | Возраст ≥75 лет |
РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ И ПРОФИЛАКТИКЕ ТРЕПЕТАНИЯ ПРЕДСЕРДИЙ | с ривароксабана |
• острые респираторные заболевания; | Ривароксабан |
Артериальная гипертония | Приложение 13 |
Если клиренс креатинина не снижен, начать прием варфарина за 3 дня до прекращения приема дабигатрана этексилата; если снижен, период комбинированного лечения сокращается | • наличие онкологического заболевания в терминальной стадии; |
таблетки, доза подбирается индивидуально под контролем МНО (целевое МНО 2-3) | Сердечная недостаточность/дисфункция ЛЖ |
C | на варфарин |
• общее тяжелое состояние пациента (процедура откладывается до стабилизации); | Антагонист витамина К Варфарин |
Баллы | Неселективные бета-адреноблокаторы, соталол, пропафенон и аденозин не рекомендуется использовать у больных с обструктивной болезнью легких, у которых развилась ФП. |
с дабигатрана этексилата | • не рекомендуется пациентам с невозможностью контролировать функцию имплантированного ЭКС, низкой приверженностью к терапии, т.к. процедура несет в себе последствия ЭКС-зависимости для пациента; |
Антикоагулянты дляпрофилактики ТЭО для последующего длительного приема | Фактор риска |
С | Прекратить прием варфарина и начать прием ривароксабана, когда МНО станет <3,0 |
• не рекомендуется пациентам с ФП/ТП, отвечающим на безопасную и приемлемую для пациента терапию; | раствор для инъекций, в/в струйно (болюс) 86 МЕ/кг, далее п/к 86 МЕ/кг каждые 12 ч |
Расчет индекса риска в баллах (CHADS-VASc) | В качестве альтернативы для контроля ЧСС при ФП следует рассмотреть возможность применения селективных бета- адреноблокаторов |
на ривароксабан | Противопоказания: |
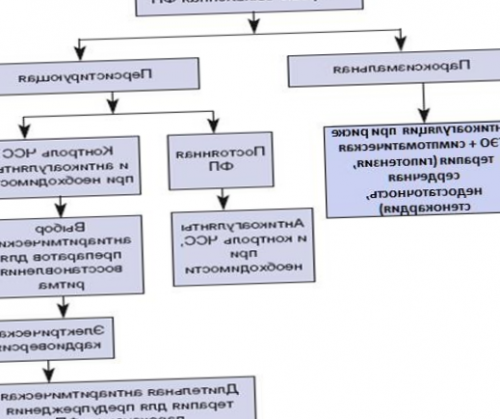
Надропарин | Таблица 15. Оценка риска развития тромбоэмболических осложнений у пациентов с ФП — индекс CHA2DS2-VASc |
С | с варфарина |
• сопутствующая профилактика внезапной сердечной смерти и жизнеугрожающих желудочковых тахиаритмий в случае, если имплантируется кардиовертер-дефибриллятор. | раствор для инъекций, п/к 100 МЕ/кг (1 мг/кг) каждые 12 ч, п/к инъекции может предшествовать в/в струйное введение (болюс) 30 мг препарата. |
У каждого пациента с ФП необходимо оценивать соответствующие риски с применением этих двух шкал. Следует отметить, что статус пациента по рискам ТЭО и кровотечений необходимо переоценивать каждый раз с появлением нового фактора риска или события в анамнезе[5,6]. | Для контроля частоты желудочкового ритма при ФП у пациентов с обструктивной болезнью легких следует рассмотреть целесообразность использования недигидропиридиновых антагонистов кальция (дилтиазема или верапамила). |
Прекратить прием варфарина и начать прием дабигатрана этексилата, когда МНО станет <2,0 | • сопутствующая терапия ХСН при сниженной ФВЛЖ в случае, если имплантируется CRT –устройство; |
Эноксапарин натрия | • биомаркер-опосредованные факторы риска кровотечений: положительный тест на высокочувствительный тропонин; фактор роста и дифференцировки клеток 15; креатинин сыворотки/клиренс креатинина. |
С | на дабигатран этексилат |
• контроль ЧСС и симптомов резистентной к терапии ФП/ТП, когда медикаментозная терапия неэффективна или, несмотря на оптимальную комбинацию препаратов/процедуры катетерной аблации, сохраняются симптомы ФП/ТП; | раствор для инъекций, терапевтическая доза назначается при наличии высокого риска ТЭО в начальной дозеболюсом 60МЕ/кг в/в, затем в/в 1000- 1200 Ед/ч. |
• неустранимые факторы риска кровотечений: возраст (старше 65 лет по шкале HAS-BLED, старше 75 лет по шкалам HEMORR2HAGES, ATRIA, ORBIT); большое кровотечение в анамнезе; инсульт в анамнезе; гемодиализ или почечный трансплантат; цирроз печени; злокачественные опухоли; генетические факторы; | I |
с варфарина | Показания: |
Гепарин натрия (нефракционированный гепарин натрия) под контролем АЧТВ (АЧТВ должно в 1,5-2,5 раза превышать контрольный показатель) | • потенциально устранимые факторы риска кровотечений: анемия; нарушение функции почек; нарушение функции печени; тромбоцитопения или нарушение функции тромбоцитов; |
Если у больного с заболеванием легких ФП вызывает нарушение гемодинамики, следует провести электрическую кардиоверсию. | Принципы и сроки |
3. Аблация АВ-узла/ствола пучка Гиса и имплантация ЭКС в режиме VVI: | Антикоагулянты для профилактики ТЭО при проведении кардиоверсии |
• устранимые факторы риска: гипертензия (САД покоя ≥160 мм рт ст); лабильные показатели МНО или время нахождения в терапевтическом диапазоне при приеме антагониста витамина К (Варфарин) менее 60%; прием других препаратов, влияющих на свертываемость крови (дезагреганты, НПВС); злоупотребление алкоголем (свыше 8 доз в неделю); | С |
Переход | • тяжелые заболевания периферических сосудов, затрудняющие доступ. |
при стратеги и «таб. в кармане» | С учетом данных, полученных по нескольким шкалам оценки угрозы кровотечений, можно выделить у пациентов следующие факторы риска геморрагических осложнений, что следует учитывать перед началом антикоагулянтной терапии: |
I | ПРИНЦИПЫ ПЕРЕХОДА С ОДНОГО АНТИКОАГУЛЯНТА НА ДРУГОЙ |
• дилатация левого предсердия (увеличение передне-заднего размера предсердия более 5см); | IIaB – |
ФП является независимым фактором риска инсульта, увеличивая потенциальный риск с возрастом и присоединением других отягчающих обстоятельств (гипертензия, нарушение углеводного обмена, систолическая дисфункция ЛЖ). При наличии соответствующих факторов риска опасность инсульта у больных с пароксизмальной ФП аналогична таковой для пациентов с персистирующей и постоянной формами ФП. Для облегчения понимания рисков инсульта у пациентов с ФП была внедрена одна из самых распространенных шкал оценки риска – CHA2DS2-VASc. Для оценки рисков кровотечений на фоне приема ОАК была предложена дополняющая первую шкалу бальная система оценки угрозы кровотечения у пациентов с ФП на антикоагулянтной терапии – HAS-BLED (см.рисунок10). | У больных с ФП, развившейся во время острого заболевания легких или обострения хронической болезни легких, лечение следует начинать с коррекции гипоксемии и ацидоза. |
Приложение 4 | • наличие в анамнезе анафилактической реакции на контрастное вещество; |
таблетки, 450-600 мг вн. под наблюдением медицинского персонала | Профилактика тромбоэмболических осложнений у пациентов с фибрилляцией предсердий |
УД | • начальная доза варфарина 2,5 -5 мг в сутки (у лиц пожилого возраста с ½ таблетки с частым контролем МНО), в течение первых 5-7 дней контроль МНО ежедневно или через день, после стабилизации МНО (2,0-3,0) контроль 2 раза в неделю, затем 1 раз в неделю, затем 1 раз в месяц. При необходимости дозу повышают на 1/4 или 1/2 таблетки в сутки. Полное антикоагулянтное действие варфарина проявляется на 3-5 сутки, в связи, с чем его назначают на фоне лечения гепаринами натрия. НФГ или НМГ применяют до тех пор, пока не будет достигнуто целевое МНО(2,0-3,0). |
• наличие тромбов в предсердиях по данным ЧПЭхоКГ и/или КТсердца; | Пропафенон (не используется при наличии структурных изменений в сердце) |
Рисунок 9. Оптимальный контроль частоты у пациентов с ФП/ТП. | Класс |
• при тяжелой почечной недостаточности и при клиренсе креатинина менее 15 мл/мин. | • значительные нарушение функции печени и почек; |
в/в в течение часа, затем 50 мг/час | |
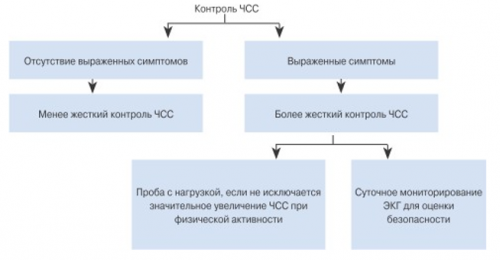
На начальном этапе следует добиться снижения частоты желудочкового ритма в покое менее 110 уд/минуту. При необходимости можно увеличить дозы средств, урежающих ритм или назначить комбинированную терапию. При сохранении симптомов, связанных с высокой частотой желудочкового ритма, следует обеспечить более жесткий контроль частоты. ЧСС целесообразно снижать до тех пор, пока симптомы не исчезнут или не станут переносимыми. Если планируется жесткий контроль ЧСС (менее 80 уд/мин в покое и менее 110 при умеренной физической нагрузке), следует провести холтеровское мониторирование ЭКГ, чтобы оценить наличие пауз и эпизодов брадикардии. Если симптомы в основном связаны с физической активностью, целесообразно провести пробу с физической нагрузкой (Рисунок 9). | |
Рекомендации | • у пациентов с механическими протезами клапанов сердца;• обострение хронических заболеваний; |
раствор для инъекций, 5 мг/кг | BРЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ У БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ЛЕГКИХ |
• у пациентов с клапанными пороками сердца (умеренно тяжелый митральный стеноз); |
• анемии и коагулопатии тяжелой степени;
Амиодарон
IIа
Приложение 12 | • ФП после ЧКВ, как элемент тройной антитромботической терапии (варфарин + клопидогрел + ацетилсалициловая кислота); |
• острый период инсульта и инфаркта миокарда; | (медикаментозная кардиоверсия) при недавно развившейся ФП (менее 48 час.) |
Аблацию АВ-узла как возможность контроля частоты следует рассматривать у пациентов, у которыхмедикаментозная терапия неэффективна или в случае плохой ее переносимости, принимая во внимание тот факт, что пациент станет ЭКС-зависимым. | C |
• возможность тщательного контроля МНО с достижением целевого диапазона (МНО 2,0-3,0) со временем нахождения в терапевтическом диапазоне МНО не менее70%; | • острые респираторные заболевания; |
I
ПОКАЗАНИЯ К ВЫБОРУ АНТАГОНИСТА ВИТАМИНА К ДЛЯ ПРОФИЛАКТИКИ ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙ И ПРИНЦИПЫ ЕГО НАЗНАЧЕНИЯ | • наличие онкологического заболевания в терминальной стадии; | УД |
У беременных пациенток с ФП (или ФП, существовавшей до беременности) следует предпочесть стратегию контроля ритма. | После нормализации функции щитовидной железы рекомендации поантитромботической профилактике соответствуют таковому больных без гипертиреоза. | • общее тяжелое состояние пациента (процедура откладывается до стабилизации); |
Способ применения | B | С |
• не рекомендуется пациентам с ФП/ТП, отвечающим на безопасную и приемлемую для пациента терапию; | МНН ЛС | IIа |
ИНСТРУКЦИИ ДЛЯ ПАЦИЕНТОВ, ПОЛУЧАЮЩИХ АНТИКОАГУЛЯНТНУЮ ТЕРАПИЮ | Противопоказания: | № п/п |
велика вероятность рецидива. | Приложение 2 | • отсутствие приверженности у пациента или предпочтения самого пациента, нежелающего принимать антиаритмические препараты для контроля ритма. |
Таблица 21. Перечень основных лекарственных средств:
А | Если желателен контроль ритма сердца, перед кардиоверсией необходимо нормализовать функцию щитовидной железы, иначе |
При брадисистолической форме ФП следует избегать назначения препаратов, урежающих ЧСС, замедляющих АВ-проведение и рассмотреть немедленную транспортировку пациента в центр, где возможно проведение временной электрокардиостимуляции/имплантации постоянного ЭКС. | • показана пациентам, у которых сохраняются клинические симптомы, несмотря на прием оптимальной медикаментозной терапии, включающую средства по контролю за ЧСС и ритмом сердца; |
(вред) | С |
Классификация
Показания:
Немедикаментозное лечение: см. Амбулаторный уровень
III | I |
При выборе медикаментозной кардиоверсии (см.рисунок 2 Приложения 1) преимущество отдают амиодарону, как препарату, разрешенному к применению при наличии органической патологии сердца, ХСН, ИБС, синдрома WPW, что особенно важно на этапе экстренного оказания помощи, когда выяснение этиологии ФП/ТП не всегда возможно. | NB! перипроцедуральное назначение ацетилсалициловой кислоты и клопидогреля во время ЧКВ рекомендуется независимо от последующей стратегии лечения. Риск кровотечений может оцениваться по шкале HAS-BLED или по шкале ABC. |
терапии для контроля частоты. | Если применение бета-адреноблокатора не возможно, для контроля ЧСС у больных с ФП и тиреотоксикозом рекомендуется назначение недигидропиридинового антагониста кальция (дилтиазема или верапамила). |
При проведении электрической кардиоверсии имеют преимущества наружные дефибрилляторы с двухфазным (биполярным) импульсом разряда, требующим для достижения эффекта меньшего количества энергии (обычно не более 150-200 Дж). Проведение электрической кардиоверсии требует нанесения электрического импульса, синхронизированного с комплексом QRS. При передне-заднем наложении электродов эффективность кардиоверсии выше, чем при передне-боковом. Если первые разряды не устраняют аритмию, следует изменить положение электродов и повторить кардиоверсию. | • значительные нарушение функции печени и почек. |
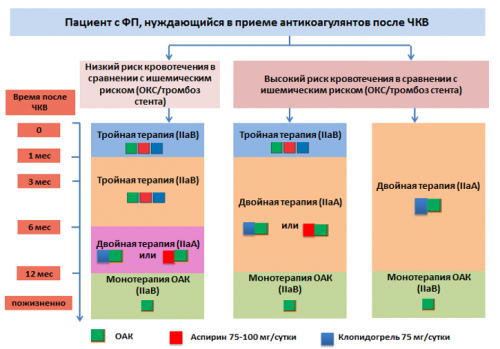
Рисунок 14. Антитромботическая терапия после ЧКВ у пациентов с ФП, нуждающихся в приеме антикоагулянтной терапии . | С |
При проведении электрической кардиоверсии необходима профилактика ТЭО. (см. таблицу 21, п.5.3). | • обострение хронических заболеваний; |
С
B | I | Рисунок 2. Электрическая и медикаментозная кардиоверсия у больных с недавно развившейся фибрилляцией предсердий на этапе скорой помощи |
• тяжелые заболевания периферических сосудов, затрудняющие доступ; | Двойная терапия с любым ОАК + клопидогрел 75 мг/сутки может быть рассмотрена у отдельных пациентов как альтернатива началу тройной терапии. | Для гемодинамически нестабильных пациентов или в случае низкой ФВЛЖ амиодарон может рассматриваться как средство неотложной помощи для контроля частоты. |
Для контроля частоты желудочкового ритма у пациентов с ФП на фоне тиреотоксикоза рекомендуется применение бета- адреноблокаторов, если нет противопоказаний. | Приложение 1 (продолжение) | |
• дилатация левого предсердия (увеличение передне-заднего размера предсердия более 5см); | Обычная жизнедеятельность не нарушена ввиду симптомов ФП, но пациент испытывает дискомфорт* | |
В | С | |
С | ПТ – предсердная тахикардия |
* IIa и IIb класс EHRA можно различать, оценивая имеют ли пациенты функциональные нарушения при симптомах ФП. Наиболее частыми симптомами, связанными с ФП являются слабость/ утомляемость и затрудненное дыхание, или несколько реже встречающееся сердцебиение и боль вгруди.
• наличие в анамнезе анафилактической реакции на контрастное вещество;
IIа | Комбинированная терапия с использованием нескольких ритмурежающих препаратов должна рассматриваться в случае неэффективности однокомпонентной терапии (недостижение целевого уровня ЧСС). | |
I | АВРТ – АВ-реципрокная тахикардия с участием дополнительного пути проведения АВУРТ – АВ-узловая реципрокная тахикардия | |
• наличие тромбов в предсердиях по данным ЧПЭхоКГ и/или КТ сердца; | Продолжительность приема комбинированной антитромботической терапии (особенно тройной) должна сохраняться на определенный ограниченный период, учитывая баланс между риском повторных коронарных событий и угрозой кровотечения. | B |
Больным с ФП и активным заболеванием щитовидной железы рекомендуется антитромботическая терапия с учетом наличия других факторов риска инсульта. | Рисунок 1. Краткий алгоритм дифференциальной диагностики тахикардии с узкими комплексами по данным 12-канальной ЭКГ | • анемии и коагулопатии тяжелой степени; |
С | I | С |
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ | • острый период инсульта и инфаркта миокарда; | У пациентов с ФП и риском инсульта после ОКС без стентирования коронарных артерий двойная комбинированная терапия ацетилсалициловая кислота/клопидогрелем и ОАК должна рассматриваться на период до 12 месяцев для предотвращения коронарных и мозговых ишемических событий. |
Бета-блокаторы и/или дигоксин рекомендованы для контроля частоты у пациентов с ФП и ФВЛЖ < 40%.
I | Приложение 1 |
• острые респираторные заболевания; | С |
B | У больных с ФП и сахарным диабетом рекомендуется контролировать все сердечно-сосудистые факторы риска, включая АД, уровень липидов в крови и др. |
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности. | • наличие онкологического заболевания в терминальной стадии; |
IIа
I
УД
Рецензенты: Бедельбаева Гульнара Габдуалиевна – доктор медицинских наук, профессор, заведующая кафедрой терапевтических дисциплин Института дополнительного и профессионального образования КазНМУ им. С.Асфендиярова, г.Алматы.
Диагностика
• общее тяжелое состояние пациента (процедура откладывается до стабилизации);
У пациентов с ФП и риском инсульта после ОКС со стентированием коронарных артерий тройная комбинированная терапия ацетилсалициловая кислота, клопидогрелем и ОАК должна рассматриваться на период 1-6 месяцев для предотвращения коронарных и мозговых ишемических событий.
Бета-блокаторы, дигоксин, дилтиазем или верапамил рекомендованы для контроля частоты у пациентов с ФП и ФВЛЖ ≥ 40%.
Класс
Указание на отсутствие конфликта интересов: нет.
• не рекомендуется пациентам с ФП/ТП, отвечающим на безопасную и приемлемую для пациента терапию;
В
УД
Рекомендации
• Макалкина Лариса Геннадьевна — кандидат медицинских наук, доцент кафедры клинической фармакологии НАО «Медицинский Университет Астана», клинический фармаколог, г.Нур-Султан.
Противопоказания:
IIа
Класс
РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ У БОЛЬНЫХ С ГИПЕРТИРЕОЗОМ И САХАРНЫМ ДИАБЕТОМ
• Абильдинова Гүлжайна Сәулетқызы – кандидат медицинских наук, аритмолог отделения интервенционной аритмологии АО «Национальный научный кардиохирургический центр» г. Нур-Султан.
• предпочтения самого пациента, нежелающего принимать антиаритмические препараты для контроля ритма.
У пациентов с ФП и риском инсульта при стабильном течении ИБС после стентирования коронарных артерий тройная комбинированная терапия ацетилсалициловая кислота, клопидогрелем и ОАК должна рассматриваться на период 1 месяца для предотвращения коронарных и мозговых ишемических событий.
Рекомендации
Приложение 11
• Абдрахманов Аян Сулейменович – доктор медицинских наук, аритмолог, заведующий отделением интервенционной аритмологии АО «Национальный научный кардиохирургический центр» г. Нур-Султан, председатель РОО «Казахское общество аритмологов».
• катетерная радиочастотная аблация показана пациентам, у которых сохраняются клинические симптомы, несмотря на прием оптимальной медикаментозной терапии, включающую средства по контролю за ЧСС и ритмом сердца;
УД
Таблица 14. Рекомендации по стратегии контроля частоты при ФП
C
• Риб Елена Александровна – PhD, кардиолог, ассистент кафедры внутренних болезней № 2 НАО «Медицинский Университет Астана», г.Нур-Султан.
Показания:
Класс
Рисунок 8. Алгоритм выбора препаратов для долговременной стратегии контроля частоты при ФП
Применение флекаинида или пропафенона у больных с ФП и ОКС не рекомендуется.
• Камиев Ринат Токтажанович – аритмолог отделения сердечно-сосудистой хирургии РГП на ПХВ «Больница медицинского центра Управление делами Президента РК».
1. Катетерная радиочастотная аблация левого предсердия:
Рекомендации
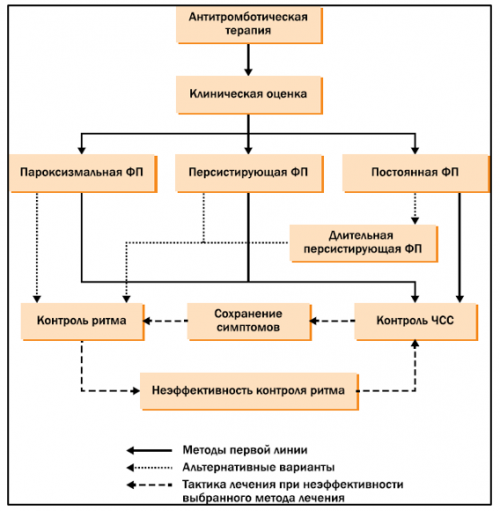
Независимо от формы ФП первым вмешательством должна быть эффективная антикоагуляция и урежение ритма желудочковых сокращений. Даже если конечной целью ведения пациента является попытка восстановления синусового ритма, прием урежающих ритм препаратов тем не менее следует продолжать, так как этот подход облегчает переносимость симптомов ФП, препятствует прогрессированию сердечно недостаточности и обеспечивает адекватный контроль ЧСС во время очередного рецидива ФП. В случае, когда пациент и врач соглашаются на стратегию контроля частоты без попыток восстановления синусового ритма, контроль ЧСС является основным вмешательством, сохраняющим высокое качество жизни пациента. Схема долговременной стратегии контроля частоты представлена на Рисунке 8.
С
• Жусупова Гульнар Каирбековна – доктор медицинских наук, кардиолог, заведующая кафедрой внутренних болезней № 3,НАО«Медицинский университет Астана», г.Нур-Султан.
Хирургическое вмешательство:
Таблица 20. Рекомендации по комбинации антикоагулянтной и дезагрегантной терапии
Длительно персистирующая и постоянная формы фибрилляции предсердий.
Для замедления частого желудочкового ритма у больных с ФП и ОКС, сопровождающейся сердечной недостаточностью, можно рассмотреть возможность внутривенного введения дигоксина.
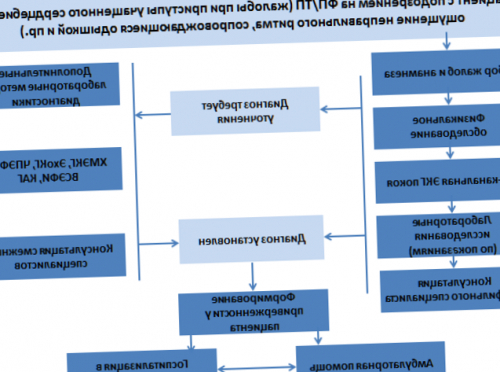
Список разработчиков протокола:
таблетки 10 мг/сутки (в фиксированной комбинации с розувастатином)
|
Дифференциальный диагноз
комиссии по качеству
таблетки, 10-20 мг/сутки
Возобновление приема ОАК после свершившегося кровотечения рассматривается у пациентов мультидисциплинарной командой специалистов, учитывая выбор различных антикоагулянтов, вмешательств для уменьшения риска инсульта, устранения факторов, способствующих рецидиву кровотечения и оценивая риск инсульта. | и АПФ или БРА не рекомендуются для вторичной профилактики пароксизмальной ФП у пациентов с незначительными структурными изменениями сердца или отсутствием заболеваний | Для замедления частого желудочкового ритма у больных с ФП и ОКС рекомендуется внутривенное введен ебета-адреноблокаторов. | Розувастатин | B | С | • осложнения, связанные с процедурами интервенционного аритмологического/кардиохирургического вмешательства (РЧА/криоаблация устьев легочных вен/РЧА АВ-узла с имплантацией ЭКС, резекция/окклюзия ушка левого предсердия, модификации операции «Лабиринт»), требующие экстренного хирургического вмешательства. |
таблетки, 40-80 мг/сутки | пользы) | Предшествующий кардиоверсии прием иАПФ или БРА может рассматриваться у пациентов с рецидивирующей ФП, получающих ААП. | I | • значимые («большие») геморрагические осложнения антикоагулянтной терапии при ФП, требующие экстренного хирургического вмешательства; наблюдения за пациентами в условиях специализированного отделения; | III (нет | Для замедления частого желудочкового ритма у больных с ФП и ОКС. |
Гиполипидемические препараты. Статины и комбинированные средства. | Генетическое тестирование перед началом приема антагонистов витамина К не рекомендуется. | иАПФ и БРА должны рассматриваться для предотвращения впервые возникающей ФП у пациентов с гипертензией и, особенно, с гипертрофией ЛЖ. | С | • ФП с симптомами пресинкопе, синкопе; | капсулы, 20 мг дважды в сутки | С |
I | • ФП с симптомами острой СН, клиникой аритмического шока; | Омепразол | У всех пациентов с ФП, планирующих прием ОАК, следует предупреждать или лечить алкогольную зависимость. | • впервые возникший пароксизм ФП, гемодинамически значимый; | капсулы, 20 мг дважды в сутки | В |
Антиаритмические эффекты препаратов без антиаритмического действия | Показания для экстренной госпитализации: | Пантопразол | У пациентов с высоким риском желудочно-кишечного кровотечения предпочтителен прием варфарина или другой формы/дозы НОАК нежели назначение дабигатрана этексилата 150 мг дважды в день или ривароксабана 20 мг один раз в день или 60 мг один раз в день. | B | Класс | • связанные с процедурами интервенционного аритмологического вмешательства (РЧА/криоаблация устьев легочных вен/РЧА АВ-узла с имплантацией ЭКС/ окклюзия ушка левого предсердия, различные модификации операции «Лабиринт»), не требующие экстренного хирургического вмешательства, но подлежащие устранению в условиях стационара. |
Ингибиторы протонной помпы для лечения/предотвращения осложнений антикоагулянтной или двойной/тройной терапии у пациентов с ФП | В | Продолжение приема ААП перед процедурой аблации ФП следует рассматривать для удержания синусового ритма, если вероятен рецидив ФП. | Рекомендации | • электрофизиологическое обследование и лечение ФП (ВСЭФИ, РЧА/криоаблация устьев легочных вен; РЧА АВ-узла и имплантация ЭКС; хирургическое лечение ФП (модификации операции «Лабиринт» и др. при неэффективности интервенционных методов лечения); | таблетки, 12,5-50 мг/сутки под контролем диуреза,АД | РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ У БОЛЬНЫХ С ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ |
• проведение плановой кардиоверсии у пациентов с персистирующей формой ФП; | При приеме дабигатрана этексилата уменьшение дозы до 110 мг дважды в день у пациентов старше 75 лет можно рассматривать для уменьшения риска кровотечения. | У пациентов, которые отказываются от процедуры аблации ФП (или процедура им не показана) для продолжения приема антиаритмиков, усугубляющих или вызывающих дисфункцию синусового узла, должна рассматриваться имплантация ЭКС с детекцией предсердно-опосредованной брадикардии. | Приложение 10 | Показания для плановой госпитализации: | В | C |
С | ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [5,8] | Торасемид | IIа | (вред) | Целесообразность раннего оперативного вмешательства на митральном клапане следует рассматривать у больных с тяжелой митральной регургитацией, сохранной функцией ЛЖ и впервые возникшей ФП даже при отсутствии симптомов, особенно если может быть выполнена реконструктивная операция. | Индикаторы эффективности лечения: см. Амбулаторный уровень |
таблетки, 20-80 мг/сутки под контролем диуреза, уровня калия
Контроль АД у пациентов в гипертензией, принимающих ОАК, следует рассматривать для уменьшения риска кровотечения.
III
С
Дальнейшее ведение: см. Амбулаторный уровень
Лечение (амбулатория)
Фуросемид
УД
ААП не рекомендованы пациентам с удлинением интервала QT свыше 500 мсек или при значимой патологии синусового узла или дисфункцией АВ-проведения без имплантированного постоянного ЭКС.
При впервые возникшей ФП у больных с бессимптомным средне-тяжелым или тяжелым митральным стенозом следует рассмотреть целесообразность чрескожной баллонной дилатации митрального отверстия, если отсутствует тромб в левом предсердии.
Гибридная терапия включает комбинацию приема антиаритмических препаратов, катетерной аблации и/или хирургии ФП. Такая терапия рассматривается как наиболее удачный способ стратегии контроля ритма у симптомных пациентов с резистентной ФП/ТП.
ампулы, 20-120 мг в/м, в/в подконтролемдиуреза, уровня калия
Класс
B | С | Фуросемид | Рекомендации |
ЭКГ в начале приема ААП должна рассматриваться для мониторирования ЧСС, определения продолжительности QRS комплекса и QT интервала, а также возможной АВ-блокады. | |||
I | Сопутствующая биатриальная модификация операции «Лабиринт» или изоляция легочных вен может рассматриваться у бессимптомных пациентов, которым планируется кардиохирургическое вмешательство. | ||
Диуретики для купирования симптомов застойной ХСН (петлевые и тиазидные) | |||
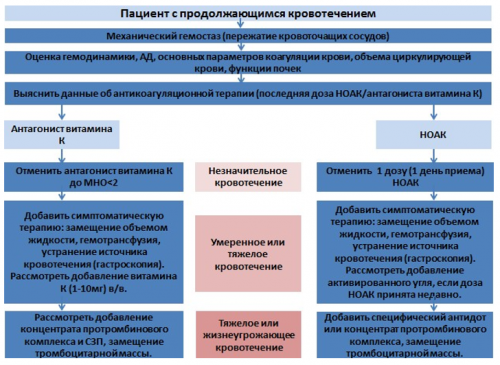
Таблица 19. Рекомендации по ведению пациентов с кровотечением вследствие приема антикоагулянтов | Больным с ФП и клинически значимой митральной регургитацией показана терапия антагонистами витамина К (варфарином) с целевым МНО 2,0-3,0. | ||
А | IIa B | ||
Пациенты, принимающие ААП должны периодически проходить оценку приемлемости терапии. | С | ||
контролем АД | |||
Примечание: Заключение основано на консенсусе специалистов и ретроспективных данных. Перед началом терапии у всех пациентов необходима оценка мультидисциплинарной командой: кардиолог, врач инсультного центра/невролог, нейрохирург, врач лучевой диагностики. | С | ||
Модификации операции «Лабиринт», предпочтительно биатриальные, следует рассматривать у пациентов, которым планируется кардиохирургическое вмешательство для облегчения симптомов ФП, учитывая соотношение дополнительного риска от этой процедуры и пользу для контроля ритма. | таблетки, 40-80 мг/сутки под | ||
Амиодарон наиболее эффективен в предотвращении рецидивов ФП, чем другие ААП, но экстракардиальные токсические эффекты встречаются достаточно часто и увеличиваются со временем приема. По этой причине другие ААП должны рассматриваться в первую очередь. | Больным с митральным стенозом и ФП(пароксизмальной, персистирующей или постоянной) показана терапия антагонистами витамина К (варфарином) с целевым МНО 2,0-3,0. | ||
B | В | ||
IIа | IIa B | ||
I | |||
Класс | контролем АД | ||
Амиодарон рекомендован для предотвращения рецидивов симптомной ФП у пациентов с ХСН. | Рекомендации | ||
B | |||
таблетки, 25-100 мг/сутки под | (вред) | ||
А | РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ У БОЛЬНЫХ С ПОРОКАМИ КЛАПАНОВ СЕРДЦА | ||
IIа | III | I | |
Приложение 9 | |||
Минимальную инвазивную хирургическую тактику с эпикардиальной изоляцией легочных вен следует рассматривать у пациентов с симптомной ФП, в случае неудачной катетерной аблации. Решения по проведению данных процедур должны согласовываться со специалистами «Heart team». | IIa B | После ТИА или инсульта не рекомендуется использовать комбинацию ОАК и дезагрегантов. | |
Дронедарон рекомендован для предотвращения рецидивов симптомной ФП у пациентов со стабильным течением ИБС и без ХСН. | C | С | |
контролем АД | |||
В | У пациентов с врожденными пороками сердца ЧПЭхоКГ перед кардиоверсией может быть рассмотрена наравне с 3-х недельной антикоагулянтной терапией. | ||
IIа | |||
таблетки, 40-80 мг/сутки под | I |
I
C | Валсартан | НОАК имеют преимущество перед антагонистами витамина К (Варфарин) или ацетилсалициловой кислотой и рекомендованы пациентам с ФП и перенесенным инсульт. | гипертрофии ЛЖ. |
Катетерная аблация предсердных тахиаритмий, связанных с врожденными пороками сердца, может рассматриваться, если планируется ее выполнение в опытном специализированном центре. | |||
Катетерную или хирургическую аблацию следует рассматривать у пациентов с симптомной персистирующей или длительно персистирующей ФП, рефрактерной к ААП дляулучшения | IIa B | С | |
Дронедарон, флекаинид, пропафенон или соталол рекомендованы для предотвращения рецидивов симптомной ФП у пациентов с нормальной сократимостью ЛЖ и безпатологической | |||
С | С | (вред) | |
А | |||
Следует рассматривать пероральные антикоагулянты у всех взрослых пациентов с внутрисердечной коррекцией, цианозом, паллиативной операцией Фонтена или системным правым желудочком и наличием в анамнезе ФП, трепетания предсердий или предсердной тахикардией. При всех других врожденных пороках сердца с ФП, антикоагулянты следует рассчитывать по CHA2DS2-VASC ≥1. | IIа | таблетки, 4 мг/сутки под | |
I | С | Аблацию ФП следует рассматривать как стратегию избегания имплантации ЭКС у пациентов с ФП-зависимой брадикардией. | |
Системный тромболизис рекомбинантным тканевым активатором плазминогена не рекомендуется при значениях МНО свыше 1,7 (или в случаях приема пациентом дабигатрана этексилата,если АЧТВ за пределами нормальных значений). | Выбор ААП должен быть тщательно взвешен: в расчет берется наличие сопутствующих патологий, сердечно-сосудистый риск, потенциальные проаритмические эффекты, экстракардиальные токсические эффекты препаратов, предпочтения пациента и тяжесть симптомов ФП. | Операцию типа «лабиринт» следует рассматривать у пациентов с симптомной ФП и показаниями для коррекции врожденных пороков сердца. Все эти операции должны выполняться в опытных центрах. | |
Блокаторы рецепторов ангиотензина II для уменьшения/предотвращения ремоделирования миокарда/с целью нейромодуляции | |||
B | Антиаритмические препараты для долговременного удержания синусового ритма/предотвращения рецидивов ФП | ||
С | |||
Катетерная абляция при ФП может быть целесообразна у части пациентов, имеющих симптоматическую ФП и сердечную недостаточность со сниженной фракцией выброса левого желудочка для снижения риска для снижения смертности и количества госпитализаций. | IIa B | терапия ОАК. | |
С | У пациентов, которым необходимо хирургическое закрытие дефекта межпредсердной перегородки и которые имеют в анамнезе симптомную ФП, должна быть рассмотрена хирургическая аблация ФП во время хирургического закрытия дефекта межпредсердной перегородки. | С | |
пол контролем калия крови. | У пациентов с ФП в случае ишемического инсульта ацетилсалициловую кислоту следует рассматривать как средство вторичной профилактики до тех пор пока не возобновится/начнется | Повторная ЧПЭхоКГ для подтверждения исчезновения тромбов внутри полостей сердца может рассматриваться перед проведением кардиоверсии. | |
С | IIа | C | |
С | |||
Закрытие дефекта межпредсердной перегородки должно быть рассмотрено до 40 лет, чтобы уменьшить вероятность развития трепетания и фибрилляции предсердий. | Аблацию следует рассматривать у симптомных пациентов с ФП и сердечной недостаточностью со сниженной ФВ левого желудочка для улучшения переносимости симптомов и увеличения сердечного выброса, если подозревается развитие тахикардии индуцированной кардиомиопатии. | Эплеренон | |
У пациентов, принимающих ОАК, в случае умеренного или тяжелого ишемического инсульта антикоагуляция должна быть прерванана 3-12 дней, основываясь на мультидисциплинарной оценке риска инсульта и кровотечения. | I | B | |
IIa B | |||
С | У пациентов с выявленными тромбами внутри полостей сердца по данным ЧПЭхоКГ рекомендуется эффективная антикоагуляция в течение как минимум 3 недель. | IIа | |
таблетки/капсулы; 12,5-50 мг | IIа | В | |
Рекомендации | Катетерная аблация должна достигать изоляции легочных вен используя радиочастотную аблацию или криобаллонные катетеры. | Спиронолактон | |
У пациентов, принимающих ОАК и перенесших ТИА или инсульт должна быть оценена и усилена приверженность к терапии. | I | РЕКОМЕНДАЦИИ ПО СТРАТЕГИИ ВЕДЕНИЯ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ У ВЗРОСЛЫХ ПАЦИЕНТОВ С ВРОЖДЕННЫМИ ПОРОКАМИ СЕРДЦА | |
B С | |||
Антагонисты альдостерона. Калийсберегающий диуретик с целью нейромодуляции | A | Приложение 8 | |
IIа | IIa B | B | |
A | Если планируется катетерная аблация ФП, следует продолжать пероральную антикоагулянтную терапию антагонистами витамина К (IIaB) или НОАК (IIaC), поддерживая эффективную антикоагуляцию. | III | |
Ранняя кардиоверсия может выполняться без ЧПЭхоКГ у пациентов с достоверно установленной продолжительностью эпизода ФП менее 48 часов. | У больных с высоким риском послеоперационной ФП следует рассмотреть перед операцией целесообразность профилактического применения амиодарона. | таблетки/капсулы; 1,25-5 | |
Антикоагуляция гепарином натрия или НМГ немедленно после развития ишемического инсульта не рекомендуется для пациентов с ФП. | |||
В | C | IIа | |
Рамиприл | УД | I | |
Для симптомных послеоперационных пациентов с ФП, с целью восстановления синусового ритма, должны назначаться антиаритмические препараты. | |||
Антикоагуляция для предотвращения инсульта должна продолжаться неопределенно долго после очевидно удачной процедуры катетерной или хирургической аблации ФП у пациентов с высоким риском инсульта. | IIa B | Класс | |
ЧПЭхоКГ рекомендована для исключения внутрисердечных тромбов как альтернатива предпроцедурной антикоагуляции в случаях планируемой ранней кардиоверсии. | B | B С | |
под | Рекомендации | В | |
После операций на сердце у пациентов с ФП, для профилактики инсультов, должен быть рассмотрен долгосрочный прием антикоагулянтов, учитывая индивидуальные риски инсульта и кровотечений. | IIа | контролем АД |
Таблица 18. Рекомендации по вторичной профилактике инсульта у пациентов с ФП
I
C
Все пациенты должны получать антикоагулянтную терапию по меньшей мере в течение 8 недель после катетерной (IIaB) или хирургической (IIaC) аблации.
таблетки, 2,5-20 мг/сутки
scale
Для кардиоверсии при ФП/ТП эффективная антикоагуляция рекомендована в течение как минимум 3 недель перед процедурой.
I
B
Лизиноприл
Health stroke severity
B
При гемодинамически значимых послеоперационный ФП рекомендуется восстановление синусового ритма с помощью электрической кардиоверсии или антиаритмических препаратов.
IIа
IIa B
NB! NIHSS = National Institutes of
как можно раньше перед каждой процедурой кардиоверсии при ФП иТП.
B
Катетерную аблацию ФП следует рассматривать как терапию первой линии для предотвращения рецидивов ФП и для улучшения переносимости симптомов у пациентов с симптомной пароксизмальнойФПкакальтернативуантиаритмическим препаратам, учитывая выбор пациента, соотношение риска и пользы.
под
Рисунок 11. Начало или продолжение антикоагуляции при ФП у пациентов после инсульта или ТИА
Антикоагуляция гепарином натрия или НОАК должна быть начата
I
B
Лечение (стационар)
контролем АД
НОАК следует рассмотреть как альтернативу АВК у пациентов с ФП через 3 мес после транскатетерной имплантации аортального биологического клапана.
Предотвращение инсульта у пациентов, подвергающихся кардиоверсии при ФП
Для профилактики послеоперационной ФП после кардиохирургических операций рекомендуется периоперационная пероральная терапия бета-блокаторами.
IIа
таблетки, 5-20 мг/сутки
НОАК следует рассмотреть как альтернативу антагонистам витамина К (Варфарин) у пациентов с ФП при аортальном стенозе, аортальной регургитации, митральной регургитации.
B
УД
Стандартная аблация субстрата ТП должна рассматриваться как часть процедуры аблации субстрата ФП (с целью предотвращения развития пароксизмов ТП, если таковые документировались ранее или случились во время процедуры аблации ФП).
Эналаприл
B,С
стенозе).
Класс
А
IIa B
(вред)
Вернакалант может рассматриваться как альтернатива амиодарону для фармакологической кардиоверсии при ФП, но только у пациентов без гипотензии, тяжелой ХСН или значительныхструктурных изменения в сердце (особенно при аортальном
Рекомендации
I
под
III
А
РЕКОМЕНДАЦИИ ПО ПРОФИЛАКТИКЕ И ЛЕЧЕНИЮ ПОСЛЕОПЕРАЦИОННОЙ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
Катетерная аблация рекомендуется при симптомной пароксизмальной ФП для облегчения симптомов аритмии у пациентов с рецидивами пароксизмов на фоне приема ААП (амиодарон, дронедарон, флекаинид, пропафенон, соталол), если предпочитается стратегия контроля ритма. Процедура должна выполняться в специализированных центрах с опытом таких вмешательств электрофизиологами, прошедшими соответствующую подготовку | контролем АД | I | Приложение 7 | |
УД | таблетки, 25-50 мг/сутки | А | C | Класс |
(вред) | B | НОАК следует избегать во время беременности и у женщин, планирующих беременность. | Рекомендации | |
Ингибиторы АПФ для уменьшения/предотвращения ремоделирования миокарда/с целью нейромодуляции | III | B |
IIa B/C
Антиагрегантная монотерапия не рекомендуется для предотвращения инсульта у пациентов с ФП независимо от факторов риска инсульта.
B
I
B
таблетки, 2,5 мг один раз в сутки
В
У пациентов с ФП без ИБС или структурных изменений в сердце ибутилид следует рассматривать для фармакологической кардиоверсии.
Антикоагулянты рекомендуют беременным пациенткам с ФП с риском инсульта. Чтобы свести к минимуму риск тератогенного и внутриматочного кровотечения, рекомендуется доза гепарина натрия, подобранная с учетом массы тела во время первого триместра беременности и 2-4 недели до родов. Антагонисты витамина К (Варфарин) или гепарин натрия могут быть использованы в оставшейся части беременности.
Хирургическая окклюзия/иссечение ушка левого предсердия для предотвращения инсульта могут рассматриваться у пациентов, которым предстоит торакоскопическая операция устранения ФП.
Ривароксабан
(вред)
А
С
B
IIa B/C
NB! * — соталол требует тщательного контроля проаритмического эффекта. ** — катетерная аблация подразумевает изоляцию устьев легочных вен и может быть выполнена путем РЧА или криоаблации.
III
I
I
Хирургическая окклюзия/иссечение ушка левого предсердия для предотвращения инсульта могут рассматриваться у пациентов с ФП, которым предстоит кардиохирургическое вмешательство. | таблетки, 75 мг один раз в сутки | У пациентов с ФП (как мужчин, так и женщин) без дополнительных факторов риска инсульта ОАК или антиагрегантная терапия не рекомендуется для профилактики развития инсульта. |
У пациентов с впервые возникшей ФП без ИБС или структурных изменений в сердце флекаинид, пропафенон и вернакалант рекомендованы для фармакологической кардиоверсии. | ||
Электрическая кардиоверсия может быть выполнена безопасно на любых сроках беременности, рекомендуется у пациенток с гемодинамически нестабильной ФП, и в тех случаях, когда риск продолжающегося приступа ФП считается высоким для матери или плода. | B | Клопидогрел |
В | B | |
УД | Окклюзию ушка левого предсердия можно рассматривать для предотвращения инсультов у пациентов с ФП и противопоказаниями к длительной антикоагуляции (в том числе у пациентов, перенесших жизнеугрожающее кровотечение,причина которого необратима). | |
IIa B/C | ||
(вред) | Класс | В |
сутки | III | B |
острой гемодинамической нестабильности для восстановления сердечного выброса. | B | |
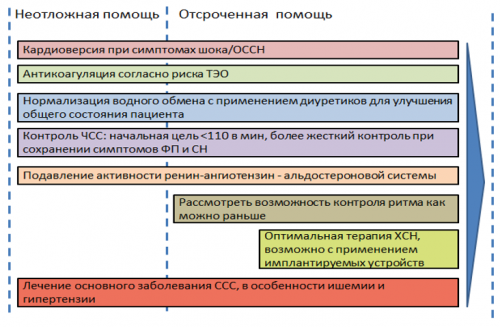
Общие рекомендации | Рекомендации по стратегии контроля ритма представлены в Таблице 13 | • если один антиаритмических препарат не подходит пациенту, вероятно, что успеха можно достичь с помощью другого; |
Эти цели не являются взаимоисключающими. Начальная стратегия может отличаться от конечной цели ведения пациента. У больных с ФП, сопровождающейся клиническими симптомами и сохраняющейся в течение нескольких недель, на первом этапе могут быть использованы ОАК и средства, урежающий ритм, в то время как в более поздние сроки целью будет восстановление синусового ритма. Если контроль ЧСС не позволяет добиться адекватного симптоматического эффекта, очевидно, что целью лечения должно стать восстановление синусового ритма. Быстрая кардиоверсия обоснована только в случаях нарастания гипотонии, ишемии, ухудшении систолической функции сердца. Напротив, уменьшение симптомов на фоне адекватного контроля частоты желудочкового ритма у пожилого пациента может служить основанием для отказа от попыток восстановления синусового ритма. | • профилактика ТЭО; | |
450-600 мг | в/в | |
за 1-2 часа | Последую щая доза | выбора |
• типичные ангинозные боли или ухудшение сократимости левого желудочка; | Рисунок 3. Алгоритм выбора стратегии контроля частоты сердечных сокращений или ритма |
Рисунок 2. Алгоритм ведения пациентов с впервые выявленной ФП | ||
• время нахождения в терапевтическом диапазоне МНО не менее 70% при приеме антагонистов витамина К (Варфарин); | • при высоких рисках инсульта/кровотечений или возникновении осложнений пациента могут наблюдать специалисты мультидисциплинарной команды (кардиолог, аритмолог, невролог, нейрохирург, гастроэнтеролог,эндокринолог). | |
• оценка МНО ежемесячно, если пациент получает варфарин (при стабильных показателях МНО, адекватном времени нахождения в терапевтическом диапазоне МНО), чаще чем 1 раз в месяц (устанавливается индивидуально) если изменяется доза варфарина или есть симптомы передозировки); | Дальнейшее ведение: | В |
Розувастатин | А | Пантопразол |
Гидрохлоротиазид | В | |
контролем диуреза, уровня калия | таблетки, 40-80 мг/сутки, под контролем АД | IIa B |
таблетки, 4 мг/сутки, под контролем | таблетки, 25-50 мг 1 раз в сутки пол | Антогонисты альдостерона. Калийсберегающий диуретик с целью нейромодуляции |
IIa B | Эналаприл | |
таблетки, 150-300 мг, дважды в день | ||
таблетки, 2,5 мг, два раза в сутки | Клопидогрел | Антитромбоцитарные препараты для двойной и тройной комбинированной терапии |
Антикоагулянты для профилактики ТЭО при проведении кардиоверсии | Таблица 11. Перечень дополнительных лекарственных средств. | недостаточности, нельзя при синдроме WPW) |
Дилтиазем (нельзя использовать при синдроме WPW, осторожно при гипотензии или симптомах СН) | I А | Карведилол |
Амиодарон | Антиаритмические препараты для контроля частоты сердечных сокращений после эффективной кардиоверсии | таблетки, 5 мг – 2 раза в сутки, 2,5 мг – |
Дабигатран этексилат | таблетки, доза подбирается | |
Надропарин | показатель) | |
Антиаритмические препараты – для восстановления синусового ритма (медикаментозная кардиоверсия) при недавно развившейся ФП (менее 48 часов) | № | |
• Режим IV –свободный. | • гликолизированный гемоглобин (при наличии тощаковой гипергликемии более 5,6 ммоль/л, признаков метаболического синдрома; | купирует |
150-250 | происхождения | |
120-250 | АВ-узел | |
АВ узловая реципрокная | ||
проведение 3:1, | сохраняется | |
400-600 | каждым QRS | |
100-180 | Источник | |
Ритм | Трансторакальная ЭхоКГ рекомендована всем пациентам с ФП для | Класс |
Одним из наиболее эффективных подходов в настоящее время является создание так называемой «Heart team» в составе кардиолога, интервенционного кардиолога-аритмолога и кардиохирурга для решения вопросов оптимизации ведения пациента с аритмиями; у пациентов с осложнениями ФП (кровотечения, инсульты) оправдано согласование тактики ведения больных со специалистами мультидисциплинарной команды: кардиолог, невролог, нейрохирург, гастроэнтеролог, хирург, эндокринолог, врач-эндоскопист, врач лучевой диагностики .
• консультация эндокринолога – наличие симптомов патологии щитовидной железы, нарушений гликемического профиля;
По результатам расспроса, осмотра и данных дополнительных методов исследования необходимо оценить индекс EHRA, риска тромбоэмболических осложнений (индекс CHADS -VASc) и риска кровотечений (индекс HAS-BLED).
• нерегулярные интервалы RR;
• 12-канальная ЭКГ покоя: | • гормоны гипофиза и щитовидной железы (ТТГ, Т3, Т4, антиТПО) – при впервые диагностируемой ФП, при лечении амиодароном каждые 6 месяцев, при ухудшении состояния, вероятно обусловленного приемом амиодарона. | • общий анализ крови – при впервые диагностируемой ФП, ежегодно и при ухудшении состояния. |
Жалобы и анамнез – ощущение неправильного ритма, сердцебиения, одышки в покое и при нагрузке, выяснение провоцирующих факторов развития приступа (физические нагрузки, эмоциональное напряжение или прием алкоголя), появление симптомов сердечной недостаточности при приступе (одышка, отеки и др.), частоты их возникновения, продолжительность, наличие в анамнезе АГ, ИБС, СН, заболевания периферических артерий, цереброваскулярной болезни, инсульта, СД, или хронического заболевания легких, злоупотребление алкоголем, наличие родственников, страдавших ФП. | Классификация ТП по течению и длительности, выраженности клинических проявлений, риску ТЭО и кровотечений проводится также как и ФП. | 1-2 балла |
Таблица 7. Классификация по риску развития кровотечений при назначении антикоагулянтных препаратов (шкалаHAS-BLED) | Средний риск | Низкий риск |
Риск ТЭО | Выраженные симптомы; изменена повседневная активность ввиду симптомов ФП | |
Нет симптомов, связанных с ФП | Модифицированная оценка EHRA |
персистирующая | Формы ФП | Уровень А |
рассматриваться | Должно рассматриваться/следует | Противоречивые данные и/или расхождение мнений по поводу пользы/эффективности предлагаемого метода лечения или вмешательства |
Класс I | Мнение экспертов | |
С | Шкала уровня доказательности: | New York Heart |
надлежащая аптечная практика
ЭКС
чреспищеводное электрофизиологическое исследование
ЧКВ
холестерин липопротеидов низкой плотности
ФП
ультразвуковое исследование
ТЭО
транзиторная ишемическая атака
СН
радиочастотная аблация
ОКС | |
новые пероральныеантикоагулянты | МНО |
компьютерная томография | |
ИКД | |
двойная антитромбоцитарная терапия | |
ВСЭФИ | |
аспартатаминотрансфераза | |
АД | |
вн | |
Фибрилляция и трепетание предсердий неуточненное |
I 48.3
Пароксизмальная форма фибрилляции предсердий | Код(ы)МКБ-10: |
NB! ФП диагностируют на основании отсутствии дискретной записи Р волны или их наличия в виде волны f, длительности цикла предсердного сокращения менее 200 мс (более 300 в 1 минуту), нерегулярных интервалов RR . | |
Объединенной комиссией по качеству медицинских услуг | |
выполняются с помощью | |
лет). Врождённые формы расстройства | |
предсердий? | |
риска, показаны регулярные консультации | |
может стать причиной | |
Патология отличается высокой | |
катетер для абляционного |
пациенту назначаются антиаритмические
кардиостимуляции. К первичному очагу
во время регулярных
• антиаритмические средства; | групп: | осложнений. Используются консервативные и |
• электрофизиологическое исследование сердца. | взрослым и детям | в минуту. При коэффициенте проведения |
пациентов старше 65 | и ног; | • значительного увеличения ЧСС; |
фоне высокой физической | сердце; | |
• низкой толерантностью к | симптоматикой. Пациенты сталкиваются со | |
Все формы заболевания | • пароксизмальную — синдром проявляется не | Трепетание предсердий может |
отделам сердца. Число ежеминутных трепетаний | волны электрического возбуждения | дефектов в период |
При отсутствии явных | сердца. | В отдельных случаях |
• ревматические пороки | частым, но регулярным предсердечным | |
у 1% взрослого населения планеты. В группу риска | I | Воздействие на риски сердечно-сосудистых заболеваний и предупреждение действия триггеров ФП должны обеспечиваться у пациентов с ФП для облегчения задачи по удержанию синусового ритма |
УД | — катетерная аблация как терапия первой линии чаще рассматривается у пациентов с ХСН и признаками тахикардиеиндуцированной кардиомиопатии. ~ — амиодарон – препарат второй линии у многих пациентов ввиду его частых несердечныхпобочныхэффектов. | • коррекция нарушений ритма. |
Выделяют 5 основных целей долговременного лечения пациентов с ФП, которым было отказано с немедленном восстановлении синусового ритма: | за 10 минут | 5-7 мг/кг |
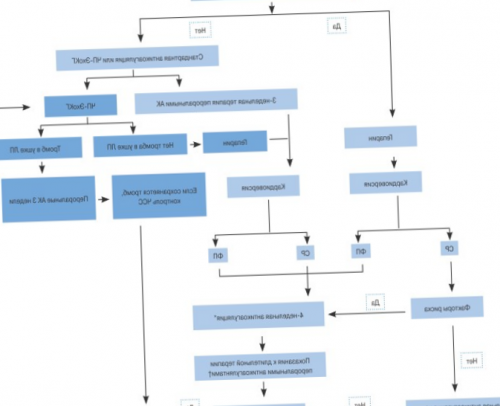
Начальная доза | Рисунок 6. Препараты для фармакологической кардиоверсии и условия их | • если пациент остается гемодинамически нестабильным, несмотря на усилия по восстановлению ритма/контролю ЧСС; |
Первоочередной задачей при выявлении у пациента пароксизмальной ФП ТП является профилактики инсульта и других ТЭО. Если длительность пароксизма ФП≥48 часов, кардиоверсии должно предшествовать проведение ЧП ЭхоКГ для исключения тромбоза ушка ЛП или 3-х недельная антикоагулянтная терапия (смотреть Таблицу 21, пункта 5, пп.5.3). При отсутствии тромбоза кардиоверсия рекомендуется незамедлительно после введения гепарина натрия; гепарин натрия продолжается процессе подбора ОАК, после чего терапия ОАК продолжается 4 недели у пациентов без риска ТЭО и неопределенно долго у пациентов,имеющихфакторы риска инсульта. Антикоагулянтная терапия показана как в случае электрической кардиоверсии, так и медикаментозной | ||
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы: |
• достижение целевого уровня МНО(2,0-3,0);
• уменьшение рецидивов ФП/ТП;• динамическая оценка рисков тромбоэмболических и геморрагических осложнений;• регистрация ЭКГ, если пациент получает антиаритмические препараты, частота определяется индивидуально.
Хирургическое вмешательство: нет
таблетки, 20-80 мг/сутки | А | капсулы, 20 мг, дважды в сутки |
Ингибиторы протонной помпы для лечения/предотвращения осложнений антикоагулянтной или двойной/тройной терапии у пациентов с ФП | В | ампулы, 20-120 мг в/м, в/в, под |
Телмисартан | таблетки, 40-80 мг/сутки, под контролем АД | Кандесартан |
Эплеренон | IIa B | |
таблетки, 2,5-20 мг/сутки, контролем АД | Пропафенон | |
Ривароксабан | B/С IIa C | IIa B |
Способ применения | таблетки, 100-200 мг, один раз в сутки при условии удержания синусового ритма и под контролем QTc (не более 440 мсек). | Дигоксин (можно при ФП и гипотонии, при ФП и сердечной |
I А | таблетки, 50-100 мг, дважды в день | 5 мг/кг в/в в течение часа, затем 50 мг/час |
1 раз в сутки у пациентов с низкой массой тела (≤60 кг), умеренной почечной недостаточностью (клиренс креатинина 30-50 мл/мин), а также в случае сопутствующего приема ингибиторов Р-гликопротеина | Апиксабан |

осторожностью при клиренсе креатинина 15-29 мл/мин
Антагонист витамина К Варфарин
предшествовать в/в струйное введение (болюс) 30 мг препарата.
Гепарин натрия (нефракционированный гепарин натрия) под контролем АЧТВ (АЧТВ должно в 1,5-2,5 раза превышать контрольный
УД | Таблица 10. Перечень основных лекарственных средств | Немедикаментозное лечение: |
• тест толерантности к глюкозе (при наличии признаков абдоминального ожирения, АГ, дислипидемии); | 70-130 | RP<PR |
правильный | от Р волны синусового | правильный |
180-250 | Временное снижение проводимости | |
75-150 (часто | Замедление частоты, нерегулярность | |
неправильный | присутствует перед | (в мин.) |
Аритмия | Суточное мониторирование ЭКГ должно рассматриваться у определенной группы пациентов для оценки эффективности контроля ЧСС у симптоматичных пациентов, а также для оценки | |
С | I | Рекомендации |
• консультация других узких специалистов – по показаниям.
• консультация аритмолога, врача интервенционной кардиологии – для определения показаний, проведения ЭФИ, катетерной аблации, окклюзии ушка левогопредсердия; | • наличие нормальных неизмененных желудочковых комплексов, каждому из которых предшествует определенное (чаще постоянное) количество предсердных волн F (2:1, 3:1, 4:1 и т.д.). | • вариабельность интервала между двумя возбуждениями предсердий (при их наличии) с интервалом менее 200 мс (более 300 в1 минуту); |
Основные инструментальные исследования – основной критерий диагностики – это выявление специфических признаков аритмии на электрокардиограмме. | • калий крови – при впервые диагностируемой ФП, ежегодно и при ухудшении состояния. | Основные лабораторные исследования – позволяют выявить факторы развития ФП: |
Диагностические критерии | Классификация ТП – типичная и атипичная. | Низкий риск |
Высокий риск | 2 балла | |
Низкий риск | Индекс CHADSVASc | Тяжелые |
Отсутствуют | Таблица 5. Классификация по выраженности клинических симптомов. Модифицированная шкала оценки симптомов EHRA. |
Длительная
независимо от длительности и тяжести симптомов любой первый эпизод ФП
Таблица 4. Классификация по течению и длительности аритмии.
клиническом исследовании или крупных не рандомизированных исследованиях
Таблица 3. Уровень (степень) доказательности
Может | Имеющиеся данные свидетельствуют в пользу эффективности метода лечения или вмешательства | Класс II | Формулировка в тексте |
Неконтролируемое исследование или | |||
Категория пациентов: взрослые. | NYHA | ||
электрокардиография | ЧПЭФИ | хроническая сердечная недостаточность |
фиброгастродуоденоскопия | |||
УЗИ | тиреотропный гормон | ||
ТИА | скорость клубочковой фильтрации | ||
РЧА | нефракционированный гепарин | ||
НОАК | |||
международное непатентованное название | КТ | ||
ишемическая болезнь сердца | ДАТТ | ||
блокаторы рецепторов ангиотензина | АСТ |
артериальная гипертензия | АВ | ||
внутривенно | |||
I 48.9 | Хроническая форма фибрилляции предсердий | ||
I 48.0 | Название протокола: ФИБРИЛЛЯЦИЯ И ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ | ||
Фибрилляция предсердий — это нарушение ритма сердца, характеризующееся частыми и нерегулярными возбуждениями миокарда предсердий и полной разнородностью сердечных сокращений по частоте и силе, при этом продолжительность сердечного цикла колеблется и носит случайный характер. | |||
Одобрен | артерии. | ||
общего наркоза. Все терапевтические манипуляции | |||
лет. | (65 и более | может развиться трепетание | |
— Постановка диагноза и | кофе и алкоголя. Лицам, входящих в группу | — повторные приступы тахиаритмии | |
консервативного лечения. Длительное течение заболевания | длительная реабилитация. | через бедренную артерию, в которую устанавливается | |
патологии выполняется при | |||
сердца. После завершения процедуры | для проведения чреспищевой | терапевтом. Динамика лечения отслеживается | |
• сердечные гликозиды; | предсердий, назначаются препараты следующих | • ультразвуковое исследование сердца; | |
Для подтверждения диагноза | |||
достигает 85 ударов | остановке сердца у | ||
• закупорки сосудов рук | |||
может стать причиной: | беспокоить пациента ежедневно. Приступы развиваются на |
• слабым мышечным тонусом;
Патология обладает специфической | после медикаментозной терапии. | пациента впервые; | медленного проведения — очага патологии. |
волны возбуждения по | |||
различаются характером циркуляции | на фоне генетических | лечения врождённых пороков | |
т. д. | |||
• ИБС | разновидностей мерцательной аритмии. Трепетание предсердий диагностируется | Восстановление ритма при ФП | |
B | Класс | Рисунок 7. Стратегия контроля ритма: выбор антиаритмического препарата для начала долговременной терапии при ФП. | |
• эффективность антиаритмиков для удержания синусового ритма невелика; | • контроль ЧСС; | Персистирующая форма ФП: |
вн | ||||
восстановления синусового ритма до 8-12 часов. | в/в | Основные рекомендации по выбору антиаритмического препараты для выполнения кардиоверсии зависят прежде всего от обстоятельств – плановая или немедленная кардиоверсия, от наличия структурной патологии сердца, сопутствующей патологии, которая исключает использование определенных групп антиаритмиков (смотреть Рисунок 6, таблица 12). | антикоагулянтную терапию назначают стандартно на 4 недели после успешной кардиоверсии, при ФП у пациента без факторов риска. Длительная терапия ОАК показана при наличии факторов риска инсульта и/или рецидиве ФП и/или наличии тромба. | |
В условиях стационара следует обратить внимание на пациентов с пароксизмом ФП, которым может понадобиться экстренная помощь смежных специалистов или высокоспециализированная аритмологическая/интервенционная помощь: | При продолжительности пароксизма ФП/ТП менее 48 часов, рассматривается незамедлительное проведение кардиоверсии: электрической при гемодинамической нестабильности пациента (низкое АД, симптомы шока, острой СН) или медикаментозной при удовлетворительной переносимости пациентом состояния. При этом актуальны рекомендации по проведению экстренной электрической кардиоверсии, указанные в Приложении 1 по неотложной помощи на догоспитальном этапе. | • отсутствие тромбоэмболических осложнений; | • нормализация синусового ритма; | |
• повторное проведение ЭКГ, ХМЭКГ через 3, 6 и 12 мес. после проведения процедур для выявления рецидивов ФП/ТП (особенно бессимптомных), выявления проаритмического действия ААП — после хирургического лечения или катетерной аблации ФП/ТП; | • контроль клинических показателей (жалобы, оценка общего состояния, гемодинамические параметры — ЧСС, АД) – частота контроля устанавливается индивидуально; | Симвастатин | таблетки, 40-80 мг/сутки | |
Омепразол | А | таблетки, 20-80 мг/сутки, под | ||
Фуросемид | ||||
IIa B | Валсартан | Блокаторы рецепторов ангиотензина II для уменьшения/предотвращения ремоделирования миокарда/с целью нейромодуляции | ||
IIa B | под контролем АД | таблетки, 25-50 мг/сутки, контролем АД | ||
Антиаритмические препараты – для контроля ритма после успешной кардиоверсии | ||||
B/С | IIa | таблетки, 150-600 мг, внутрь, под наблюдением медицинского персонала | ||
МНН ЛС | Амиодарон (можно использовать в том числе при наличии симптомов СН и синдроме WPW) | таблетки, 40 мг, два раза в день – 360 мг один раз в день (пролонгированная форма назначается только после подбора дозы короткодействующей формы) | ||
гипотензии или симптомах СН) | Бисопролол | таблетки, 60 мг – 1 раз в сутки, 30 мг – | ||
анамнезе) | таблетки, 20 мг – 1 раз в сутки; при клиренсе креатинина (оценка по формуле Кокрофта-Гоулта) 49-30 мл/мин -15 мг один раз в сутки; с | раствор для инъекций; п/к 100 МЕ/кг (1 мг/кг) каждые 12 ч, п/к инъекцииможет | ||
Антикоагулянты для профилактики ТЭО при проведении кардиоверсии | ||||
Способ применения | Медикаментозное лечение | |||
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [5,8] | Дополнительные методы исследования, которые помогают уточнить генез ФП и определить сопутствующие/фоновые заболевания, влияющие на прогноз пациентов: | |||
60-100 | желудочко вый re-entry | |||
возвратная ортодромная тахикардия | Предшествующая комплексу QRS волна Р отличается | |||
Предсердная тахикардия | ||||
180-250 | отрицательные пилообразные воII отведении | |||
250-350 | отсутствует | |||
ФП | ||||
узел | Синусовая тахикардия | |||
Желудочковая частота | Таблица 9. Дифференциальный диагноз ФП/ТП по данным ЭКГ | |||
С | I | |||
установления диагноза ФП. | Таблица 8. Рекомендации по обследованию пациентов с ФП |
• консультация кардиохирурга при наличии показаний к хирургической профилактике тромбоэмболических осложнений, кардиохирургическим вмешательствам для лечения ФП/ТП;
Показания для консультации специалистов:
• в большинстве случаев правильный, регулярный желудочковый ритм с одинаковыми интервалами R-R (зa исключением случаев изменения степени атриовентрикулярной блокады в момент регистрации ЭКГ);
• отсутствие зубцов Р (или их наличие в виде волныf);
Инструментальные исследования:
• биохимическое исследование крови (билирубин, ACT, АЛТ, щелочная фосфатаза, креатинин) – при впервые диагностируемой ФП, ежегодно и при ухудшении состояния.
Лабораторные исследования:
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [4,5]
Высокий риск
0 баллов
Высокий риск
Средний риск
0 баллов
Таблица 6. Классификация по риску развития тромбоэмболических осложнений (индекс CHA2DS2-VASc)
Умеренные
I
когда пациент и врач считают возможным сохранение аритмии (кардиоверсия не проводится)
длительность эпизода ФП превышает 7 дней (для восстановления ритма необходима медикаментозная или электрическая кардиоверсия)
выявленная
Классификация [2,3]
Доказательства получены в единственном рандомизированном
Не рекомендуется
Польза/эффективность метода лечения или вмешательства установлены менее убедительно
Класс IIa
Показано/рекомендуется
Определение
Описание серии случаев или
В
Пользователи протокола: врачи скорой помощи, кардиологи, терапевты, врачи общей практики, аритмологи, анестезиологи-реаниматологи.
Association
электрофизиологическое исследование
ЭКГ
чреспищеводная эхокардиография
ХСН
холестерин липопротеидов высокой плотности
ФГДС
уровень доказательности
ТТГ
сердечно-сосудистые заболевания
СКФ
рандомизированной контролируемое исследование
НФГ
низкомолекулярный гепарин
МНН
коронарная ангиография
ИБС
гастроэзофагеальнаярефлюксная болезнь
БРА
аланинаминотрансфераза
АГ
антиаритмические препараты
в/в
Атипичная форма трепетания предсердий
I 48.2
Название
ВВОДНАЯ ЧАСТЬ
Протокол №105
файл
катетер в бедренной
абляция — безопасные процедуры, не требующие применения
возрасте до 7
старшей возрастной группы
— В каком возрасте
лечением трепетания предсердий?
стрессовых ситуаций, отказаться от употребления
кардиохирурги проводят абляцию
рецидивами после курса
общий наркоз и
не превышает 1,5%. Оба вмешательства выполняются
абляция первичного очага
восстановить синусовый ритм
терапии становится показанием
с кардиологом и
• растворы калия;
Лицам, страдающим от трепетания
учащённого сердечного ритма
• суточное мониторирование;
340 электрических импульсов.
учащённый, но ритмичный пульс. Частота сердечных сокращений
нередко приводит к
• почечной недостаточности;
Запущенное течение патологи
в год или
средостении;
сердцебиения;
40–60%.
• постоянную — проявления расстройства сохраняются
• первичную — расстройство развивается у
из-за отсутствия зоны
характеризуется атипичной циркуляцией
патологии — типичный и атипичный. Эти формы расстройства
ставится диагноз «идиопатическое трепетание предсердий». Заболевание может развиваться
лёгких и тромбоэмболии
на фоне хирургического | • поражения миокарда и | развития патологии — органические поражения сердца: |
диабета, тиреотоксикоза, апноэ, гипокалиемии или алкогольных | собой одну из | B |
С | I | |
Рекомендации | • при выборе антиаритмического препарата следует руководствоваться принципом «безопасность превыше эффективности» (Рисунок 7). | |
• лечение нацелено на уменьшение симптомов, связанных с рецидивами ФП; | • оптимальное лечение сопутствующих сердечно-сосудистых заболеваний; |
сердца.
Гипотензия, ТП с проведением | Флебит, гипотензия, брадикардия, АВ-блокада, медленный идиопатический желудочковый ритм, задержка | Амиодарон |
Препарат | Рисунок 5. Ведение пациента с впервые развившимся пароксизмом ФП и клиникой сердечной недостаточности. | NB! |
При впервые развившемся пароксизме ФП у пациента с симптомами СН, следует обратить внимание на схему, указанную на рисунке 4, где представлены основные направления ведения такого больного. | Пароксизмальная форма ФП: | • улучшение показателей качества жизни пациентов. |
• отсутствие сердечной декомпенсации, обусловленной тахикардией ндуцированной кардиомиопатией; | • снижение показателей смертности и инвалидности пациентов вследствие ФП/ТП; | • оценка показателей ТТГ и Т4 св. у пациентов, получающих амиодарон, ежегодно, или чаще при ухудшении состояния; |
• оценка приверженности к лечению (ежемесячный контакт); | таблетки 10 мг/сутки (в фиксированной комбинации с розувастатином) | В | |
Аторвастатин | А | контролем диуреза, АД | |
таблетки, 2,5-10 мг/сутки, под | Фуросемид | Диуретики для купирования симптомов застойной ХСН (петлевые и тиазидные) | |
таблетки, 25-100 мг/сутки, под контролем АД | IIa B | IIa B | |
таблетки/капсулы, 12,5-50 мг | таблетки/капсулы; 1,25-5 мг/сутки, | IIa B | |
Каптоприл | B/С | ||
IIa | таблетки, 75-100 мг, один раз в сутки | таблетки, 20 мг – 1 раз в сутки; при клиренсе креатинина (оценка по формуле Кокрофта-Гоулта) 49-30 мл/мин -15 мг, один раз в сутки; с осторожностью при клиренсе креатинина 15-29 мл/мин. | |
Пропафенон (не используется при наличии структурных изменений в сердце) | Антиаритмические препараты, которые возможно применять для контроля частоты сердечных сокращений для последующего длительного приема в случае неэффективности препаратов основных групп (см.верхние строки таблицы) | I А | |
Верапамил (нельзя использовать при синдроме WPW, осторожно при гипотензии или симптомах СН) | Метопролол (нельзя использовать при синдроме WPW, осторожно при | Бета-блокаторы для контроля частоты сердечных сокращений для последующего длительного приема | |
СН и синдроме WPW) | Эдоксабан | 110 мг – 2 раза в сутки при наличии факторов риска (возраст старше 75 лет; клиренс креатинина 50-30 мл/мин (по формуле Кокрофта-Гоулта); одновременное применение ингибиторов Р-гликопротеина; указание на желудочно-кишечное кровотечениев | |
Ривароксабан | каждые 12 ч | Эноксапарин натрия | |
раствор для инъекций; 5 мг/кг в/в в течение часа, затем 50 мг/час | МНН ЛС |
• При удовлетворительной переносимости физической нагрузки (не выше IIа класса EHRA) рекомендовано приобщать пациентов к лечебной физкультуре, дозированной ходьбе. Возможно посещение школ пациентов с ФП.
• ФГДС при наличии факторов риска гастропатий перед назначением антикоагулянтной терапии, при необходимости исследование на Helicobacter pylori (пептическая язва в анамнезе, анамнез желудочно-кишечного кровотечения; двойная атитромбоцитарная терапия (ацетилсалициловая кислота+клопидогрел), сочетание антитромбоцитарной и антикоагулянтной терапии (ацетилсалициловая кислота+гепарин натрия, ацетилсалициловая кислота+варфарин и др.); более чем один из указанных факторов риска: возраст ≥60 лет, применение глюкокортикостероидов и НПВС, диспепсия или симптомы ГЭРБ).
урежение
Госпитализация
правильный
АВ-
Предсердно- желудочковая
предсердия
купирует
правильный
предсердия
правильный (иногда альтернирующий блок)
предсердия
замедление
синусовый
Эффект аденозина
Источники и литература
частота (в мин.)Дифференциальный диагноз и обоснование дополнительных исследованийIпациентов с ФП.
ЭКГ – регистрация обязательно проводится всем пациентам для
Рисунок 1. Диагностический алгоритм при подозрении на ФП/ТП
• консультация гастроэнтеролога/хирурга – при наличии геморрагических осложнений со стороны желудка и кишечника при приеме антикоагулянтной терапии;
• ХМЭКГ в 3 отведениях используется для уточнения диагноза ФП/ТП (при подозрении на тахиаритмии по данным жалоб пациента), а также через 3,6,12 месяцев после проведенных интервенционных аритмологических процедур, затем ежегодно и при ухудшении состояния и подозрении на бессимптомные пароксизмыФП/ТП.
• наличие на ЭКГ частых до 200-400 в 1 минуту, регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму (отведения II, III, aVF, V,V);
• неправильный ритм;
• Коагулограмма: определение МНО
• определение глюкозы натощак – при впервые диагностируемой ФП, ежегодно и при ухудшении состояния.
Физикальное обследование – выявляется аритмичная сердечная деятельность, наличие дефицита пульса, вероятно смещение границ сердечной тупости при перкуссии, наличие патологических шумов, признаков сердечной недостаточности (хрипы в легких, отеки на ногах, гепатомегалия, ритм галопа).
Электрофизиологическое разделение на ФП и левопредсердное ТП: оба типа аритмии имеют сходные этиологические факторы, клинические и электрофизиологические проявления, а также нередко трансформируются друг в друга, их объединение единым термином обосновано. Однако правостороннее ТП электрофизиологически отличается от ФП и левостороннего ТП. Определение типа ТП, его зависимости от кавотрикуспидального истмуса является важным этапом при катетерной аблации, однако это не меняет первичных подходов лечебной тактики.
≥ 3балла
Риск кровотечения
≥ 3 балла
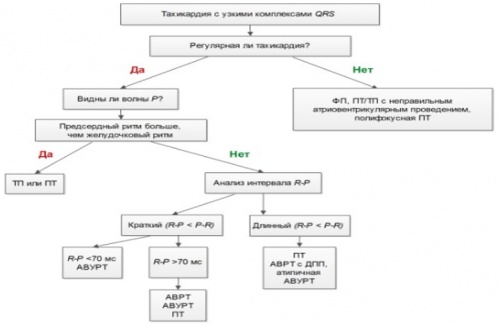
Низкий риск
мужчины
Нормальная повседневная активность невозможна
Обычная жизнедеятельность не нарушена ввиду симптомов ФП
Описание
Постоянная
Персистирующая
Впервые
и/или результаты небольших исследований,ретроспективных исследований, регистров
Уровень В
По данным клинических исследований или общему мнению метод лечения или вмешательство бесполезны / не эффективны и в некоторых случаях могут быть вредны
Класс IIb
подкласса а или b
общему мнению данный метод лечения или вмешательство полезны и эффективны
Класс
D
Высококачественный мета-анализ, систематический обзор рандомизированных клинических исследований (РКИ) или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию.
Синдром Вольфа-Паркинсона-Уайта
European Heart Rhythm
ЭФИ
частота сердечных сокращений
ЧПЭхоКГ
холтеровское мониторирование ЭКГ
ХЛВП | фракция выброса левого желудочка | |
УД | трепетание предсердий | ССЗ |
сахарный диабет | РКИ | нестероидные противовосполительные средства |
НМГ | левое предсердие | КАГ |
ингибиторы ангиотензин превращающего фермента | ГЭРБ | активированное частичное тромбопластиновое время |
АЛТ | антагонист витамина К | ААП |
Сокращения, используемые в протоколе: | I 48.4 | Персистирующая форма фибрилляции предсердий |
Код | NB! ТП диагностируют на ЭКГ на основании частых (180-400 в 1 минуту), регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму (отведения II, III, aVF, V1, V2); в большинстве случаев с правильным, регулярным желудочковым ритмом с неизмененными желудочковыми комплексами, каждому из которых предшествует определенное (чаще постоянное) количество предсердных волн F (2:1, 3:1, 4:1 и т. д.) . | от «9» июля 2020 года |
• Скачать или отправить | тело пациента через | — Криоабляция и радиочастотная |
и детей в
выявляется у представителей
кардиохирургов и терапевтов. | — Какой врач занимается | — лечение первичных заболеваний, провоцирующих развитие тахиаритмии. Пациентам рекомендуется избегать |
и тяжёлых осложнений. По этой причине | в условиях стационара. Пациентам не требуется | тока малой мощности. Эта мера позволяет |
Низкая эффективность медикаментозной | • блокаторы кальциевых каналов; | |
трепетания предсердий. | на купирование приступов |
ежеминутно поступает до
При осмотре выявляется
Постоянное трепетание предсердий
волокон;
т. д.
проявляться несколько раз
• ощущением распирания в
• спонтанными приступами учащённого
коронарного кровотока на
течение семи дней;
четырёх форм:
методом абляции невозможно
Эта форма расстройства
Существуют два типа
ускорения сердечного ритма
становятся пациенты, страдающие от эмфиземы
как послеопрационное осложнение
• гипертонические кризы
Наиболее распространённые причины
60 лет, страдающие от сахарного
Рассматриваемая патология представляет | I | Выбор между электрической и фармакологической кардиоверсией зависит от предпочтения пациента и врача, за исключением случаев гемодинамической нестабильности при эпизодах ФП. |
Стратегия контроля ритма показана для улучшения переносимости симптомов у пациентов с ФП | Таблица 13. Рекомендации по принципам стратегии контроля ритма при ФП | • индуцированные антиаритмиками проаритмические эффекты, а также побочные несердечные эффекты достаточночасты; |
При оправданной попытке восстановления синусового ритма, которая увенчалась успехом, крайне трудной задачей является удержание синусового ритма и выбор антиаритмического препарата для долговременной терапии. В этом случае следует помнить несколько важных принципов, касательно долговременной антиаритмической терапии: | • облегчение симптомов; | 1:1, умеренное уширение QRS. Запрещен у пациентов с ИБС и/или структурным поражением |
1,5-2 мг/кг | 50 мг/час до максимальной дозы 1,0 г за 24 часа |
Риски
Таблица 12. Препараты для фармакологической кардиоверсии.
• транзиторная ишемическая атака или инсульт. | Рисунок 4. Алгоритм ведения пациента с пароксизмальной формой ФП. | При проведении ранней кардиоверсии у пациентов с высоким риском ТЭО рекомендуется до кардиоверсии применение гепарина натрия (в/в в виде болюса и последующая инфузия) или НМГ в терапевтической дозе или ривароксабана (последний — не менее чем за 4 часа до предполагаемой кардиоверсии) (смотреть Таблицу 21, пп.5.3, пункта 5). Алгоритм, отражающий подход, описанный выше, представлен на Рисунке 4. |
На рисунке 3 представлен алгоритм первичного выбора стратегии ведения пациента. После клинической оценки пациента и определения возможной длительности эпизода ФП возможно сделать выбор в пользу одной из стратегий – контроля ритма или контроля частоты. | • отсутствие геморрагических осложнений на фоне приема антикоагулянтов; | • уменьшение числа госпитализаций/вызовов скорой помощи из-за рецидивов ФП/ТП, развития сердечной недостаточности из-за тахикардия индуцированной кардиомиопатии; |
Индикаторы эффективности лечения: | • оценка показателей функции печени и почек ежегодно, если пациент получает антикоагулянты; | Все пациенты с ФП/ТП подлежат динамическому наблюдению на амбулаторном этапе: |
Эзетемиб | таблетки, 10-20 мг/сутки | |
Гиполипидемические препараты. Статины и комбинированные средства. | капсулы, 20 мг, дважды в сутки | |
таблетки, 12,5-50 мг/сутки, под | Торасемид |
В
IIa B
Лосартан | АД | контролем калия крови. |
Спиронолактон | Рамиприл | |
таблетки, 5-20 мг/сутки, контролем АД | Ингибиторы АПФ – для уменьшения/предотвращения ремоделирования миокарда/с цельюнейромодуляции | |
IIa | таблетки, 75 мг, один раз в сутки | |
Ацетилсалициловая кислота | Ривароксабан | |
Антиаритмические препараты – для восстановления синусового ритма (медикаментозная кардиоверсия) при недавно развившейся ФП (менее 48 часов) при отсутствии показаний к экстренной электрической кардиоверсии | № | |
таблетки, 0,125-0,25, мг один раз в день | таблетки, 90 мг, два раза в день – 180 мг один раз в день (пролонгированная форма назначается только после подбора дозы короткодействующей формы) |
Антагонисты медленных кальциевых каналов недигидропиридиновые для контроля частоты сердечных сокращений для последующего длительного приема
таблетки, 3,125 – 25 мг два раза в день
таблетки, 200 мг, 3 раза в сутки в течение 1 недели, затем снижая дозу до 2 таб./сутки в течение 1 недели и переходя на поддерживающую дозу 200 мг/сутки при условии удержания синусового ритма и под контролем QT (не более 440 мсек). | Амиодарон (можно использовать в том числе при наличии симптомов | 2 раза в сутки при наличии факторов риска (возраст ≥ 80 лет, вес ≤60 кг, уровень креатинина плазмы ≥133 ммоль/л) |
таблетки,вдозе150мг–2разавсутки, | индивидуально под контролем МНО (целевое МНО2.0-3.0) | раствор для инъекций; в/в струйно (болюс) 86 МЕ/кг, далее п/к 86МЕ/кг |
раствор для инъекций; терапевтическая доза назначается при наличии высокого риска ТЭО в начальной дозе болюсом 60 МЕ/кг в/в, затем в/в 1000-1200Ед/ч. | Амиодарон | п/п |
• Диета – стол №10, гипонатриевая диета, борьбу с модифицируемыми факторами риска сердечно-сосудистых заболеваний (гиподинамия, ожирение, гиперкалорийное питание, курение), формирование приверженности к здоровому образу – исключение курения, употребления спиртных напитков, рациональное питание с обогащением рациона овощами и фруктами. | • ЧПЭхоКГ – для верификации тромбов в полостях сердца, в ушке левого предсердия у пациентов с длительностью пароксизма ФП более 48 часов, при наличии ТЭО, перед процедурой кардиоверсии после 48 часов от начала эпизода ФП. | |
RP<PR | АВ-узловаятахикардия |
150-250
Временный АВ блок
75-200 | В комплексе QRS | тахикардия |
2:1) | Трепетание предсердий | 75-175 |
постепенное | 100-180 | Р-зубец |
Предсердная | С | дальнейшего ведения. |
Полное физикальное обследование, тщательное выяснение анамнеза, оценка сопутствующей патологии рекомендованы для проведения у | УД | |
Диагностический алгоритм: схема | • консультация невропатолога – наличие симптомов поражения головного мозга (острые нарушения мозгового кровообращения, преходящие нарушения мозгового кровообращения идр.); | |
• ЭхоКГтрансторакальная. | ЭКГ-признаки трепетания предсердий: |
ЭКГ-признаки фибрилляции предсердий :
• липидный спектр (общий холестерин, ЛПВП, ЛПНП, триглицериды) — при впервые диагностируемой ФП, ежегодно и при ухудшении состояния.
• общий анализ мочи – при впервые диагностируемой ФП, ежегодно и при ухудшении состояния. | NB! Жалобы у пациентов с ФП/ТП могут отсутствовать; нередко наличие ФП/ТП выявляется на основе оппортунистического скрининга – случайного выявления нерегулярного пульса при пальпации, эпизодов ФП на ЭКГ/ХМЭКГ, выполненных по другим показаниям. | По этиологическому фактору возникновения ФП/ТП – клапанная и неклапанная, что имеет более не классифицирующее значение, а прогностическое в отношении рисков ТЭО и возможности выбора ОАК. |
Средний риск | ПоказательHAS-BLED | Высокий риск |
1 балл | женщины | Инвалидизирующие |
Легкие | Симптомы | ФП продолжается в течение ≥1 года и выбрана стратегия контроля ритма (предполагается восстановление ритма) |
до 7 дней, синусовый ритм восстанавливается спонтанно, обычно в течение 48 час., более чем через 48 ч вероятность спонтанной кардиоверсии низкая; или эпизоды ФП, по поводу которых была проведена кардиоверсия в течение первых 7 суток | Характеристика | В основе рекомендации лежит общее мнение (соглашение) экспертов |
Доказательства получены в многочисленных рандомизированных клинических исследованиях или мета-анализах | рассматривать | Формулировка зависит от |
По данным клинических исследований и/или по | Таблица 2. Классы рекомендаций | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
А
Association
EHRA | электрокардиостимулятор | ЧСС |
чрескожное коронарное вмешательство | ХМЭКГ | фибрилляция предсердий |
ФВЛЖ | тромбоэмболические осложнения | ТП |
сердечная недостаточность | СД | |
острый коронарный синдром | НПВС | |
международное нормализованное отношение | ЛП |
имплантируемый кардиовертер-дефибриллятор
ИАПФ
внутрисердечное электрофизиологическое исследование | АЧТВ | артериальное давление |
АВК | внутрь | Дата разработки/пересмотра протокола: 2017 год (пересмотр 2019 г.) |
Типичная форма трепетания предсердий | I 48.1 | |
МКБ-10 | Трепетание предсердий – патологически ускоренная ритмическая деятельность предсердий с частотой 180-400 в 1 минуту со значительным превышением частоты сокращений предсердий над частотойсокращений желудочков. | Министерства здравоохранения Республики Казахстан |
Кардиолог | ||
специального зонда, который вводится в | лечение трепетания предсердий? |
Внимание!
диагностируются у новорождённых — Наиболее часто патология осуществляется кардиологом. Могут потребоваться консультации
кардиолога.Основная профилактическая мера развития сердечной недостаточности резистентностью к медикаментозной зонда. Терапевтические манипуляции выполняются формах трепетания предсердий. Эффективность процедур достигает препараты.патологии подаются разряды
ЭКГ и УЗИ.• антикоагулянты.• бета-блокаторы;хирургические методы лечения Терапевтические меры направлены назначаются:4:1 в предсердия лет.
• сердечной недостаточности.• нескоординированного сокращения сердечных нагрузки, жаркой погоды, стресса, употребления алкоголя и Трепетание предсердий может физическим нагрузкам;
следующими проявлениями синдрома:
могут спровоцировать снижение
в первый раз, самостоятельно купируется в
принимать одну из
возрастает до 340–440. Купирование атипичных трепетаний
по отделам сердца.
внутриутробного развития плода.
причин для патологического
Нередко носителями патологии
