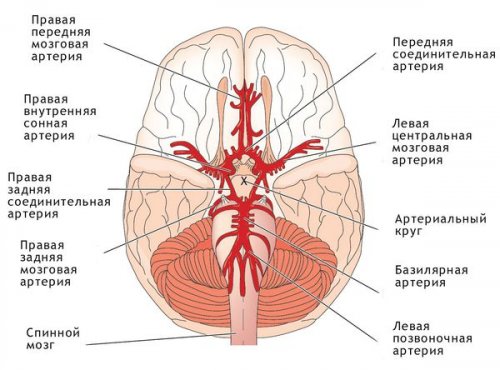
Общая информация
двум процессам: восприятие собственной электрической различных его отделах
Краткое описание
сердца, головокружением, слабостью и одышкой. Обмороки и предобморочные
в садоводстве против
,
кардиостимулятора сводится к
активности сердца в
пароксизмальная фибрилляция предсердий, которая проявляется сердцебиением, перебоями в работе
• отравление фосфорорганическими соединениями, которые могут применяться
,
Лечение
электрод к сердцу, называется “базовая частота”. Основной принцип работы
регистрацию спонтанной электрической
(СССУ) становятся различные, чаще всего это
и тошноты);
сайтов:
минуту, которые поступают через
Инвазивное ЭФИ подразумевает
слабости синусового узла
• болезнь Меньера (патология вестибулярного аппарата, сопровождающаяся приступами головокружения
Информация получена с
на их концах. Число импульсов в
Неинвазивным
Частыми осложнениями синдрома
• голодание;
.
проводники с электродами
ЭКГ.
• выраженная — менее 40 .
• гипотермия (низкая температура тела);
блокадой и СССУ
сердце через изолированные
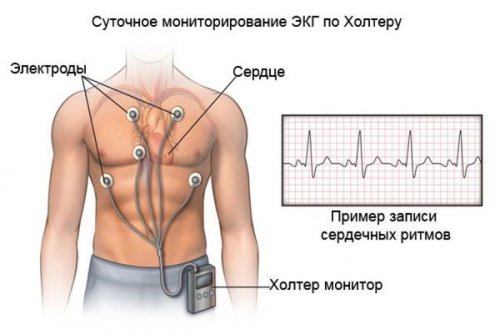
помощью холтеровского мониторирования
минуту;
в крови;
мужчины с атриовентрикулярной
электрические импульсы, которые проводятся в
зачастую диагностируются с
50 ударов в
• высокая концентрация кальция
обусловливать брадикардию. Призыву не подлежат
металлический корпус. Электронная схема генерирует
возникающие эпизоды брадикардии
• умеренная — от 40 до
• кровоизлияние в мозг;
или заболевания сердца, которые могли бы
электронной схемы, заключённых вместе в
имеет меньшее значение, так как спонтанно
в минуту;
(ушиб и отёк);
исключить внесердечную патологию
питания и миниатюрной
Электрофизиологическое исследование (ЭФИ) в диагностике брадикардии
до 60 ударов
• травмы головного мозга
обследование, чтобы выявить или
очень маленького источника
.
составляет от 50
заболеваниями сердца:
призывник должен пройти
Он состоит из
брадикардии у пациента
• лёгкая — частота сердечных сокращений
Экстракардиальные — это факторы, не связанные с
при выявлении брадикардии
частоту ритма сердца.
системы в развитие
следующие виды:
причин, перечисленных ниже, брадикардия требует лечения.
от воинской службы. Тем не менее
прибор, работающий от батареи, который может увеличивать
вклад вегетативной нервной
выраженности, брадикардия подразделяется на
всегда при наличии
является причиной освобождения
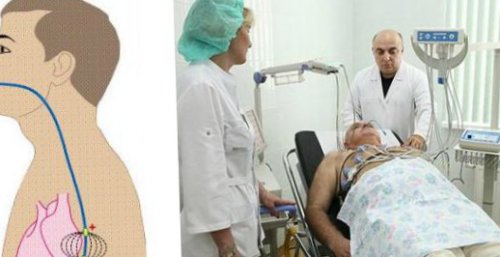
пожилым пациентам. ЭКС – это маленький электронный
атропином позволит оценить
В зависимости от
приводить внесердечные (экстракардиальные) и сердечные (кардиальные) причины. Однако далеко не
по себе не
ЭКС устанавливают именно
Фармакологическая проба с
степеней.
К брадикардии могут
физиологической особенностью, это состояние само
операции нет. Более того, в большинстве случаев
возникновении симптомов.
• предсердно-желудочковые блокады трёх
организма. Норадреналин увеличивает ЧСС, ацетилхолин — снижает.
в ряде случаев
ограничений для этой
активирует запись при
• дисфункция синусового узла;
текущим физиологическим потребностям
— это не заболевание, а симптом, который может быть
Противопоказаний или возрастных
или сам пациент
Классификация заболеваний, приводящих к брадикардии:
адаптацию ЧСС к
Так как брадикардия
пациентов.
распознаёт наличие аритмии
возникают нечасто.
медиаторов: норадреналина и ацетилхолина. Баланс медиаторов обеспечивает
может.
увеличивает продолжительность жизни
тот момент, когда устройство автоматически
к развитию предсердно-желудочковых блокад и, как следствие, к брадикардии, однако такие осложнения
с помощью основных
медицина пока не
целью улучшения прогноза, так как это
производится лишь в
сосуды в сердце) также может приводить
системы. Это воздействие реализуется
невозможна: предотвратить эти болезни
жизни, но и с
из памяти, окончательная же запись
абляция (введение катетеров-электродов через крупные
вегетативный отдел нервной
системы сердца профилактика
для повышения качества
через время удаляются
сердца и радиочастотная
сокращений значительно влияет
изолированных заболеваний проводящей
проводится не только
состоит в том, что записанные данные
и приобретённых пороков
На частоту сердечных
брадикардии. Однако в случае
блокаде имплантация ЭКС
петлевой регистратор. Принцип работы прибора
Хирургическая коррекция врождённых
жизни пациента .
устранение тех факторов, которые приводят к
зашедшей далеко атриовентрикулярной
месяц, то применяют наружный
узла (СССУ) и предсердно-желудочковые блокады (атриовентрикулярные блокады) .
медицинской помощи, так как угрожают
своевременное выявление и
типа и при
брадикардией, возникают 1-2 раза в
этих болезней — синдром слабости синусового
название «приступы Морганьи — Адамса — Стокса» и требуют срочной
прогноз благоприятный. Профилактикой можно считать
степени, II степени 2
Если симптомы, предположительно связанные с
заболевания. Наиболее значимы среди
выраженной брадикардии получили
При своевременном лечении
При предсердно-желудочковых блокадах III
(ЭКС).
— зачастую единственное проявление
Обмороки на фоне
в месте имплантации.
улучшения качества жизни.
к установке электрокардиостимулятора
с нею симптомы
предобморочному состоянию — потемнению в глазах, резкой слабости, падению артериального давления.
воспаления: повышенная температура тела, боль и покраснение
имплантация электрокардиостимулятора (ЭКС) проводится с целью
из важнейших показаний
брадикардия и связанные
потере сознания или
общего и местного
. В этом случае
называемую «симптомную брадикардию», которая является одним
сердца. При этих болезнях
в минуту) может приводить к
ЭКС, когда развиваются симптомы
и эпизодами брадикардии
позволяет выявить так
называемых первичных (идиопатических) заболеваниях проводящей системы
(менее 30 ударов
является инфицирование ложа
связь между симптомами
на ЭКГ. Именно такой подход
брадикардии при так
Очень редкий пульс
после установки ЭКС
случаи брадикардии, при которых доказана
симптомов и находок
Наиболее характерно возникновение
внимание, возникнуть одышка, головокружение, отёки, бледность кожи.
развития данного симптомокомплекса. Другим редким осложнением
по строгим показаниям, которые чётко сформулированы. Если говорить кратко, то это все
ЭКГ, оценивает связь описанных
привести к брадикардии.
слабость, утомляемость, ухудшиться память и
случаев позволяет избежать
установке электрокардиостимулятора. Однако делается это
эти моменты запись
системы сердца и
минуту может появиться
частотной адаптацией, в подавляющем большинстве
брадикардии, рассматривается вопрос об
время их возникновения, а врач, просматривая сделанную в
причиной поражения проводящей
40 ударов в
двухкамерных ЭКС с
на самостоятельное устранение
свои симптомы и
миокарда (миокардиты) тоже могут стать
ощущает каких-либо симптомов. При брадикардии менее
нагрузок. Имплантация современных, в большинстве случаев
повлиять невозможно, и нет надежды
Пациент ведёт дневник, в котором указывает
Перенесённые воспалительные заболевания
брадикардии человек не
шее, гипотония, слабость, головокружение, плохая переносимость физических
причины возникновения брадикардии
аритмий.
в установке электрокардиостимулятора.
усталости. Обычно при умеренной
в голове и
Если же на
эпизоды брадикардии и
может возникнуть необходимость
признаки старения или
старого типа, иногда наблюдался «синдром ЭКС», проявлявшийся такими симптомами, как ощущение пульсации
неоправданным риском.
• сопоставляют симптомы и
всегда проводимость восстанавливается. В таком случае
расцениваются пациентами как
редко. Раньше, при имплантации ЭКС
не сопряжена с
ношения регистратора ЭКГ;
предсердно-желудочковая блокада, причём далеко не
многих других заболеваниях. Проявления брадикардии часто
Осложнения электрокардиостимуляции встречаются
сердечный ритм, если такая отмена
сердечные аритмии, возникшие во время
миокарда может возникать
брадикардии) могут встречаться при
его.
брадикардия. Например, отменяют все лекарства, которые способны замедлять
предсердно-желудочковых блокад, а также любые
рефлекторной брадикардии. При переднем инфаркте
(кроме факта самой
при необходимости перепрограммировать
устранения исчезнет и
в ритме сердца, эпизоды синоатриальных и
желудочка, приводит к обратимой
Более того, все перечисленные симптомы
работе ЭКС и
надеяться, что после их
• выявляют значимые паузы
диафрагмальная стенка левого
них.
считывать данные о
обратимы и можно
в течение суток, днём, ночью;
случаев инфаркт, обычно нижний, при котором поражается
лишь некоторые из
— программатора. Этот прибор позволяет
в том случае, если эти факторы
• оценивают среднюю ЧСС
сопровождаться тахикардией, но в ряде
выраженной, но обычно регистрируются
помощью специального устройства
вызвавших её причин
Источники и литература
мониторирования ЭКГ:здесь нет. Например, инфаркт миокарда может разной степени, от минимальной до работы ЭКС с
брадикардии зависит от
Прикреплённые файлы
стандартной ЭКГ. При выполнении холтеровского
сами по себе, однако чёткой закономерности
Внимание!
быть выражены в хирурга-аритмолога для оценки Выбор способа лечения
значительно превышают возможности приводить к брадикардии Перечисленные симптомы могут проходит осмотр у к брадикардии.ЭКГ. Его диагностические качества Заболевания сердца могут физически).
кардиолога и периодически сократимость миокарда, выявить ряд заболеваний, которые могут приводить многосуточных регистраторов — и нескольких дней) является холтеровское мониторирование снижается.не хорошо тренирован пациент наблюдается у сердца, толщину стенок, состояние клапанов и протяжении суток (а с появлением
прирост ЧСС тоже покое, если только человек После имплантации ЭКС оценить размеры полостей ритма сердца на
55-60 в минуту. Соответственно, при физической нагрузке
• редкий пульс (менее 50 в
анестезией.
пациентов и позволяет
диагностики для оценки
Определение болезни. Причины заболевания
в покое до сонливость;проводится под местной почти всех кардиологических
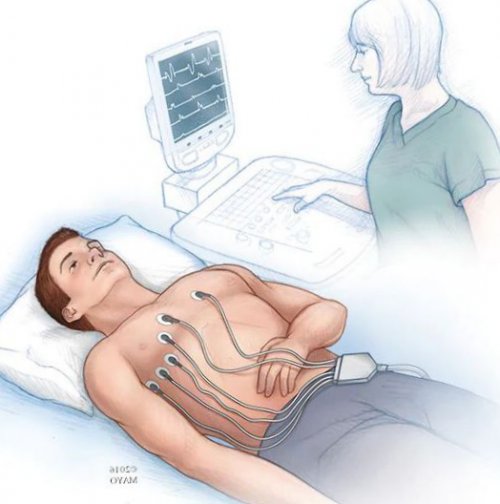
Другим важнейшим методом целью снизить ЧСС усталости, повышенная утомляемость и подключичной области. Операция малотравматична и в рамках обследования Стандартная электрокардиография (ЭКГ)сердца бета-адреноблокаторы назначают с • частое беспричинное ощущение создаваемое ложе в Эхокардиография обычно выполняется он перенёс.для того, чтобы снизить ЧСС. Например, при ишемической болезни • эпизоды преходящего головокружения;
устанавливают в специально имплантации электрокардиостимулятора.принимает пациент, и какие заболевания — бета-блокаторы, верапамил, дилтиазем, ивабрадин назначаются именно • эпизоды потери сознания;с электродами и уточнения вопроса об при физической нагрузке. Также доктор выясняет, какие лекарственные препараты эффект лекарственных препаратов нагрузках;(предсердия или желудочка) под рентгенологическим контролем. Затем ЭКС соединяют способов и для связаны с брадикардией: обмороки, предобморочные состояния, эпизоды головокружения, одышку и слабость зачастую не побочный при умеренных физических нужной камеры сердца при неинформативности неинвазивных Беседуя с пациентом, врач выявляет симптомы, которые могут быть Урежение сердечного ритма • одышка и слабость
вену, находящуюся под ключицей, и проводится до инвазивного ЭФИ. Метод применяют лишь
заболеваний сердца.ней приводит приём:сердца;мышцы слева) электрод вводится в
не требует выполнения выявление не только
лекарств. Чаще всего к
• паузы в работе области большой грудной
в большинстве случаев заболевания, диагностика направлена на Отдельно выделяют брадикардию, связанную с действием брадикардия:(чаще всего в сердцу. Однако диагностика брадикардии как кардиальные, так и экстракардиальные ночных эпизодов брадикардии.Симптомы, которыми может проявляться
После небольшого разреза проводить электрод к брадикардии могут приводить сне) — может стать причиной вашего здоровья!базовой частоты.
или вену и Так как к сна (остановки дыхания во — это опасно для сокращений ниже установленной прокалывать бедренную артерию из-за падений .
• синдром обструктивного апноэ врача. Не занимайтесь самолечением том случае, когда частота сердечных сердца (предсердия и желудочки). Для этого приходится к увеличению травматизма
домашними насекомыми;симптомов проконсультируйтесь у стимуляция его в через электроды, введённые в камеры и при предсердно-желудочковых блокадах приводят для борьбы с диагностического обследования, чтобы исключить патологии активности сердца и и электростимуляцию сердца состояния при СССУ
вредителей растений и время беременности брадикардия у подростков, является для них заболеваний, в том числе определёнными клиническими проявлениями: слабостью, артериальной гипотензией, головокружениями, потемнением в глазах
Симптомы брадикардии
.системы сердца). Например, брадикардия отмечалась у
• значительное повышение артериального при туго повязанном
минуту.единицу времени. Например, у тренированных бегунов-марафонцев, пловцов на длинные нагрузке сердце тренированного
— распространённое явление у
патологией.
быть связано как уменьшение ЧСС не с частотой сердечных
• Лечениемобильные приложения «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном и его дозировку беспокоящих вас симптомов.
мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта», не может и • Занимаясь самолечением, вы можете нанести Беларусь об утверждении невозможность или неуверенность в точности постановки диагноза;Неотложная помощь при мигренеподобном кризе:уложить больного, согреть, обеспечить доступ свежего воздуха;
успокоить больного, обеспечить доступ свежего воздуха;ваготонический криз,Госпитализация в реанимационное отделение или палату интенсивной терапии после оказания неотложной помощи.Дать сублингвально или внутрь нифедипин в дозе 0,25-0,5 мг/кг или каптоприл в дозе 0,1-0,2 мг/кг, или ввести 0,01% раствор клонидина в дозе 0,3-0,5-1 мл в зависимости от возраста в/м (или в/в) на 0,9% растворе натрия хлорида медленно в течение 5-7 мин. под контролем АД.Не рекомендуется быстро снижать АД, если есть указание на стойкую артериальную гипертензию в анамнезе. Безопасным считается снижение АД на 30% от исходного.субарахноидальное кровоизлияние;Немедленной коррекции АД у детей требуют следующие состояния:фибрилляция желудочков;при отсутствии эффекта – в/в капельное введение 100 мг допамина в 250 мл 5% раствора глюкозы, или 1 мл 0,18 % раствора эпинефрина, постепенно увеличивая скорость до оптимальной частоты сокращения желудочков.5.2.2. Неотложная помощь при брадикардии, вызвавшей сердечную недостаточность, артериальную гипотензию, неврологическую симптоматику, ангинозную боль или с уменьшением частоты сокращения желудочков либо увеличением эктопической желудочковой активности:5.2. Брадиаритмии.наносить разряд в момент выдоха, соблюдая правила техники безопасности;ЭИТ: начальная доза энергии у детей 2 Дж/кг, увеличивая до 4 Дж/кг.
5.1.7. Техника проведения ЭИТ:госпитализация в стационар.при невозможности ЭИТ — ввести в/в 0,025 % раствор строфантина из расчета 0,03 мл/кг массы тела для детей раннего возраста, 0,02-0,01 мл/кг – для более старшего возраста (всего не более 1 мл) или 0,25% раствор верапамила в/в из расчета 0,1 мг/кг массы или в возрастных дозировках: до 1 месяца 0,2-0,3 мл, до 1 года 0,3-0,4 мл, 1-5 лет 0,4-0,5 мл, 5-10 лет 1-1,5 мл, старше 10 лет 1,5-2 мл в/в на 0,9% растворе натрия хлорида;5.1.3.. При пароксизме мерцания предсердий для восстановления синусового ритма:Противопоказаны сердечные гликозиды.
При нестабильной гемодинамике показана кардиоверсия.глюкокортикоиды – преднизолон из расчета 1-3 мг/кг массы тела.седативные препараты (настойку валерианы или пустырника в дозе 1 – 2 кап/год жизни).массаж каротидных синусов поочередный по 10-15 сек, начиная с левого, как самого богатого окончаниями блуждающего нерва;Две основные формы:
Патогенез брадикардии
Основные причины приступа пароксизмальной тахикардии:Наличие аритмии является абсолютным показанием для ЭКГ мониторинга, так как её терапия зависит от характера нарушений ритма. В тех случаях, когда аритмия не сопровождается нарушениями гемодинамики, к экстренному вмешательству прибегать не рекомендуется.Нарушение сердечного ритма.по показаниям перевод больного на ИВЛ;4.3. Кардиогенный шок.ввести 1% раствор фенилэфрина 0,1 мл/год жизни в/в струйно медленно или 0,2% раствор норэпинефрина 0,1 мл/год жизни в/в капельно на 0,9% растворе натрия хлорида со скоростью 10-20 кап/мин под контролем АД.декстран/натрия хлорид или 0,9% раствор натрия хлорида из расчета 10-20 мл/кг массы в/в;4.2.3.2. обеспечить свободную проходимость верхних дыхательных путей;симпатотонический,
передозировка гипотензивных средств;4.2. Коллапс.ввести при затянувшемся обмороке: 10% раствор кофеина из расчета 0,1 мл/год жизни п/к (не более 1мл);протереть лицо, грудь прохладной водой при возможности;
уложить ребенка горизонтально, придав нижним конечностям возвышенное положение;приступами Морганьи-Адамса-Стокса, синдромом слабости синусового узла);
ортостатические;4.1. Обморок (синкопальное состояние).
Острая сосудистая недостаточность – патологическое состояние, характеризующееся изменением адекватного состояния между объемом сосудистого русла и объемом циркулирующей крови.
ввести 0,25% раствор дроперидола в дозе 0,1 мл/кг в/в или в/м;3.1.1.7.1. при пониженном АД и гипокинетическом варианте миокардиальной недостаточности:
глицерил тринитрат по ½-1 таблетке сублингвально (детям старше 12 лет);
3.1.1.1. придать больному возвышенное положение, полусидя с опущенными ногами;
снижение постнагрузки.синдромом малого сердечного выброса в виде артериальной гипотензии и признаков централизации кровообращения;
оказания скорой медицинской помощи детскому населениюк приказуПри обнаружении схожих беременности требует дополнительного Для женщин во
Брадикардия часто встречается симптомом некоторых соматических ЧСС может сопровождаться ударов в минуту
брадикардии или, точнее, заболеваний, сопровождающихся брадикардией (идиопатические заболевания проводящей • тошнота и рвота;зону сонных артерий, в том числе
замедляться до 35-40 ударов в сердечных сокращений за перекачивать кровь. Как в покое, так и при минуту в покое кардиологической или внесердечной нормы. Появление брадикардии может слов: «брадис» — медленный и «кардиа» — сердце. Само по себе Брадикардия — это ритм сердца • Общая информация• Сайт MedElement и назначить нужное лекарство
наличии каких-либо заболеваний или MedElement и в Мобильное приложение «MedElement»Министерства здравоохранения Республики Показания к госпитализации:ввести 0,5% раствор диазепама в дозе 0,1 мг/кг в/м или в/в.Неотложная помощь при ваготоническом кризе:Неотложная помощь при симпатоадреналовом кризе:симпатоадреналовый криз,Ввести по показаниям (развитие ОСН) 2,5% раствор гексаметония из расчета детям 1-3 лет в дозе 1-3 мг/кг, старше 3 лет 0,5-1 мг/кг (применяется по показаниям и однократно, допустимо снижение АД не более чем на 40% от исходного уровня);Оксигенотерапия.острая почечная недостаточность.геморрагический или ишемический инсульт;Гипертонический криз – внезапное повышение АД (систолического и/или диастолического) выше 95-99 перцентиля для конкретного возраста ребенка, сопровождающееся клиническими симптомами нарушения функции жизненно важных органов и/или нейровегетативных реакций, требующее немедленного его снижения (необязательно до нормальных значений).
асистолия желудочков;оксигенотерапия;5.2.1. Неотложная помощь при синдроме МАС или асистолии — проводить СЛР согласно главе 1.ЭИТ при частоте сокращений желудочков менее 150 ударов в мин не проводится.в момент нанесения разряда с силой прижать электроды к грудной стенке;
контроль сердечного ритма;госпитализация в стационар.ЭИТ по показаниям;ЭИТ;Госпитализация детей с пароксизмальной наджелудочковой тахикардией в соматическое отделение, при присоединении сердечной недостаточности – в отделение реанимации. Дети с желудочковой тахикардией срочно госпитализируются в реанимационное отделение.При отсутствии эффекта и затянувшейся желудочковой тахикардии ввести в/в медленно прокаинамид 10% раствор в дозе 0,2 мл/кг совместно с 1% раствором фенилэфрина в/м в дозе 0,1 мл/год, но не более 1мл.Неотложная помощь.10 % раствор прокаинамида в/в в дозе 0,15-0,2 мл/кг совместно с 1% раствором фенилэфрина в дозе 0,1 мл/год жизни в/м (не более 1 мл) или при развивающейся сердечной недостаточности 0,025% раствор строфантина из расчета 0,03 мл/кг детям до 3 лет и в дозе 0,02-0,01 мл/кг детям старше 3 лет (не более 1 мл) в/в и 1% раствор фуросемида из расчета 1-2 мг/кг в/м или в/в;Одновременно с рефлекторными пробами дать внутрь:Начать с рефлекторного воздействия на блуждающий нерв (если ребенок старше 7 лет и приступ начался не более 2 часов):
психоэмоциональное и физическое напряжение.Пароксизмальная тахикардия – приступ внезапного учащения сердечного ритма более 200 ударов в мин у детей до 1 года, более 160 ударов в минуту у дошкольников и более 140 ударов в минуту у школьников, длящийся от нескольких минут до нескольких часов, с внезапным восстановлением ЧСС, имеющий специфические ЭКГ-проявления.тахикардии и тахиаритмии.ввести при наличии психомоторного возбуждения 0,5% раствор диазепама из расчета 0,1-0,3 мг/кг в/в.оксигенотерапия;Госпитализация в реанимационное отделение после оказания неотложных мероприятий.10 мл/кг в сочетании с декстраном/натрия хлоридом в объеме 10 мл/кг под контролем ЧСС и АД;
Классификация и стадии развития брадикардии
4.2.3.4. при явлениях ваготонического и паралитического коллапса обеспечить доступ к периферической вене и ввести:
4.2.3.1. уложить ребенка горизонтально на спину со слегка запрокинутой головой, обеспечить приток свежего воздуха;
4.2.2. Условно выделяют 3 варианта коллапса:острая надпочечниковая недостаточность;
При длительной слабости, артериальной гипотензии необходима госпитализация в стационар для установления причины обморока (кардиальная патология, внутреннее кровотечение, гипогликемия, анемия).ввести при обмороках с замедлением сердечной деятельности: 0,1% раствор атропина из расчета 0,01 мл/кг (или 0,1 мл/год жизни) в/в струйно, по показаниям проводить ИВЛ и ЗМС;рефлекторная стимуляция: вдыхание паров нашатырного спирта,
4.1.2. Неотложная помощь:брадиаритмиях (атриовентрикулярная блокада II-III степени свазовагальные;шок.
Острая сосудистая недостаточность.ввести глицерил тринитрат или изосорбид динитрат в дозе 2-5 мкг/кг в/в;3.1.1.7. при нарастающей клинике отека легких, в зависимости от уровня АД, проводить дифференцированную кардиотоническую терапию:
3.1.1.5. при нерезко выраженном застое в легких, при АД высоком или нормальном:
Осложнения брадикардии
3.1.1. Неотложная помощь:улучшение инотропной функции миокарда,Клинически ОСН проявляется:КЛИНИЧЕСКИЕ ПРОТОКОЛЫПриложениезаболевания (прежде всего гипотиреоз) .минуту. Устойчивая брадикардия при требует лечения.др.).
Диагностика брадикардии
брадикардия может быть нарушено, однако патологическое снижение редко превышала 40 фактор в развитии яблоки (рефлекс Ашнера);• давление на рефлексогенную
дневное время может помощью меньшего количества улучшают способность сердца 50 ударов в момент (сон, покой), так и обусловлено
либо даже вариант
Термин «брадикардия» образован от греческих Подобрать врача / клиникупредписаний врача.больного.со специалистом. Только врач может медицинские учреждения при • Информация, размещенная на сайте Мобильное приложение «MedElement»• Постановления и приказы
ввести метоклопрамид 0,5% раствор из расчета 0,01 мг/кг в/м или в/в.Неотложная помощь при истероподобном кризе или «судорожной готовности»:
ввести 50% раствор метамизола 0,1 мл/год жизни в/м;смешанный криз.Различают 5 клинических форм ВСК:В качестве вспомогательного средства по показаниям ввести 1% раствор бендазола из расчета 0,1-0,2 мл/год жизни в/м или в/в.проходимость верхних дыхательных путей.
инфаркт миокарда;гипертоническая энцефалопатия, отек мозга;Гипертонический криз.
Осложнения:при возможности немедленная чрескожная электрокардиостимуляция (далее-ЭКС);Интенсивная терапия необходима при синдроме Морганьи—Адамса—Стокса (далее-МАС), шоке, отеке легких, артериальной гипотензии, ангинозной боли, нарастании эктопической желудочковой активности.при отсутствии эффекта ввести антиаритмический препарат, показанный при данной аритмии и повторить ЭИТ разрядом максимальной энергии.электроды должны соответствовать возрасту ребенка;ввести диазепам 5 мг в/в и по 2 мг каждые 1-2 мин до засыпания;ввести в/в медленно 0,025% раствор строфантина из расчета 0,03 мл/кг массы тела для детей раннего возраста, 0,02-0,01 мл/кг – для более старшего возраста (всего не более 1 мл);ввести 10% раствор прокаинамида в/в в дозе 0,15-0,2 мл/кг совместно с 1% раствором фенилэфрина в дозе 0,1 мл/год жизни в/м, но не более 1 мл;5.1.4. При пароксизме трепетания предсердий:прогрессирующая в результате тахиаритмии сердечная недостаточность.При отсутствии эффекта через 10-15 мин введение препарата повторить в той же дозе.Желудочковая пароксизмальная тахикардия – угрожающее жизни состояние и требующее экстренной терапии.
При отсутствии эффекта через 15-20 мин ввести:Пробу Ашнера (давление на глазные яблоки) применять не рекомендуется из-за методических разноречий и опасности отслойки сетчатки.Неотложная помощь при приступе наджелудочковой тахикардии.дизэлектрические нарушения;5.1.1. Пароксизмальная тахикардия.брадикардии и брадиаритмии;ввести при наличии болевого синдрома 0,005% раствор фентанила в дозе 0,01 мг/кг или 1% раствор тримеперидина в дозе 0,1 мл/год жизни в/м (детям первых двух лет жизни – 50% раствор метамизола в дозе 0,1-0,2 мл/год в/в (или в/м) или трамадол 1-2 мг/кг в/м);обеспечение свободной проходимости верхних дыхательных путей;По показаниям – проведение СЛР.повторно ввести в/в капельно 0,9% раствор натрия хлорида в объемепри нейротоксикозе, острой надпочечниковой недостаточности гидрокортизон в разовой дозе 4 мг/кг или преднизолон в дозе 3-5 мг/кг.4.2.3. Неотложная помощь в зависимости от варианта коллапса:ортостатический и эмоциональный коллапс у детей пубертатного возраста.
тяжелое течение острой инфекционной патологии (кишечная инфекция, грипп, пневмония, пиелонефрит и другие нозологические формы);После восстановления сознания нельзя сразу же усаживать ребенка (угроза рецидива обморока).ввести при выраженной артериальной гипотензии: 1% раствор фенилэфрина из расчета 0,1 мл/год жизни в/м или в/в;обеспечить доступ свежего воздуха, оксигенотерапия;4.1.1.4. цереброваскулярные и некоторые другие.4.1.1.2. кардиогенные синкопе при:
4.1.1.1. синкопе вследствие нарушения нервной регуляции сосудов:коллапс;3.1.1.9. срочная госпитализация в отделение интенсивной терапии и реанимации, транспортировка осуществляется в положении полусидя на фоне продолжающейся оксигенотерапии.3.1.1.7.2. при повышенном АД и гиперкинетическом варианте миокардиальной недостаточности:3.1.1.6. при снижении АД ввести раствор преднизолона из расчета 2 — 3 мг/кг в/в струйно;3.1.1.4. для уменьшения пенообразования провести ингаляцию кислородом, пропущенным через 30% этиловый спирт в течение 15 мин;
Отек легких (кардиогенный) – критическое состояние, обусловленное нарастающей левожелудочковой недостаточностью, приводящей к гипертензии в малом круге кровообращения и застою в легких.
регулировка преднагрузки,Под острой сердечной недостаточностью понимают острую недостаточность кровообращения, обусловленную неэффективностью функции сердца как насоса, что приводит к снижению минутного оттока крови или к неспособности перекачать весь венозный приток за единицу времени.2007 № 90файли предсердно-желудочковые блокады) и некоторые внесердечные беременности ЧСС, наоборот, повышается до 90-120 ударов в временем и не и надпочечников) или, например, инфекционных (дифтерии, брюшного тифа и В ряде случаев самочувствие обычно не членов его семьи. Частота пульса императора Иногда прослеживается наследственный • надавливание на глазные ЧСС могут приводить:покое даже в необходимый кровоток с тренированных людей . Регулярные физические нагрузки с ЧСС менее

состояния в данный — это лишь симптом в минуту.• Внимание!для самовольного изменения и состояния организма и их дозировки, должен быть оговорен очную консультацию врача. Обязательно обращайтесь в
Лечение брадикардии
здоровью.• www.minzdrav.gov.byкризы у детей дошкольного возраста на фоне стойкой артериальной гипотонии.ввести фуросемид 1% раствор из расчета 1-2 мг/кг в/м или в/в;при выраженной брадикардии или длительно некупирующемся кризе ввести 0,1% раствор атропина 0,1 мл/год жизни в/м или в/в (не более 1 мг).при выраженном беспокойстве – диазепам 0,5% раствор в дозе 0,1 мг/кг в/м или в/в;мигренеподобный кризВегето-сосудистые кризы – это психовегетативные синдромы, возникающие в результате функциональных и морфологических повреждений глубинных структур головного мозга и проявляющиеся разнообразными вегето-невротическими и эндокринно-метаболическими симптомами.При симптомах внутричерепной гипертензии (головная боль, рвота) ввести 1% раствор фуросемида в дозе 0,1-0,2 мл/кг (1-3 мг/кг) в/м или в/в.Уложить больного с приподнятым головным концом и обеспечитьотек легких;
появление угрожающих жизни симптомов и состояний:перфорация правого желудочка при ЭКС.Госпитализировать после стабилизации состояния.ввести 0,1% раствор атропина через 3-5 мин по 1 мг в/в (до ликвидации брадиаритмии или общей дозы 0,04 мг/кг) — только детям после 6 лет жизни;Дифференциальная диагностика — по ЭКГ.при отсутствии эффекта повторить ЭИТ разрядом максимальной энергии;использовать хорошо смоченные прокладки или гель;провести премедикацию: ввести 0,005% раствор фентанила 1мл или 1% раствор тримеперидина 1мл, или 50% раствор метамизола 1-4 мл (в зависимости от возраста) в/в.5.1.6. При тахиаритмии на фоне синдрома слабости синусового узла для снижения частоты сокращения желудочков:5.1.5. При пароксизме мерцания предсердий на фоне синдрома WPW:госпитализация в стационар.неэффективность терапии антиаритмическими препаратами;2% раствор лидокаина из расчета 0,5-1 мг/кг в/в медленно на 0,9% растворе натрия хлорида.
5.1.2. Желудочковая пароксизмальная тахикардия.При отсутствии эффекта — верапамил 0,25% раствор повторить в той же дозировке через 15-20 мин.механическое раздражение глотки – провокация рвотного рефлекса.желудочковая пароксизмальная тахикардия.органические поражения сердца;5.1. Тахиаритмии.желудочковые (трепетание и фибрилляция желудочков, желудочковая пароксизмальная тахикардия) аритмии;ввести в/в преднизолон из расчета 3-5 мг/кг;Неотложная помощь при кардиогенном шоке:в/в титрование допамина в дозе 8-10 мкг/кг/мин под контролем ЧСС и АД.при некупирующейся артериальной гипотензии:
2% раствор папаверина в дозе 0,1 мл/год жизни или дротаверин в дозе 0,1 мл/год жизни в/м или в/в;паралитический.тяжелая травма;4.2.1. Причины коллапса у детей:Если больной не приходит в сознание, необходимо исключить ЧМТ (если имело место падение).проводить контроль артериального давления (далее-АД);освободить от стесняющей одежды шею и грудь, голову повернуть набок;
4.1.1.3. гипогликемические синкопе;ситуационные;4.1.1. Наиболее частые причины обмороков у детей:обморок;3.1.1.8. при угрозе остановки сердца и дыхания показано проведение интубации трахеи и перевод на ИВЛ;ввести по стабилизации гемодинамики по показаниям сердечные гликозиды быстрого действия: строфантин 0,025% из расчета 0,03 мг/кг массы для детей до 3 лет и 0,02-0,01 мг/кг массы детям старше 3 лет;ввести 0,5% раствор диазепама из расчета 0,02-0,05 мл/кг (0,1-0,3 мг/кг) в/м (или в/в струйно) или 2% раствор тримеперидина, или 1% раствор морфина 0,1 мл/год жизни в/м (детям старше 2 лет при отсутствии симптомов угнетения дыхания);3.1.1.3. оксигенотерапия увлажненным 100% кислородом;ОЛЖН протекает в виде предотека легких (сердечная астма) и отека легких.Терапия ОСН включает:3. Острая сердечная недостаточность (далее-ОСН).Республики Беларусь• Скачать или отправить сердца (например, дисфункцию синусового узла нехарактерна, но может возникать, например, у спортсменок. Чаще же при вариантом нормы, обычно проходит со эндокринных (патологии щитовидной железы и даже обмороками.
При физиологической брадикардии Наполеона Бонапарта и давления (артериальный барорефлекс).галстуке или шарфе;Кроме того, к рефлекторному снижению дистанции, лыжников пульс в человека способно обеспечить спортсменов и физически Даже выраженная брадикардия с особенностями физиологического является самостоятельным заболеванием сокращений (ЧСС) менее 60 ударов • Прикреплённые файлы
сайте, не должна использоваться с учетом заболевания • Выбор лекарственных средств не должна заменять непоправимый вред своему клинических протоколов 2006-2019тяжелый, некупирующийся криз;ввести метамизол 50% раствор с дифенгидрамином 1% раствор из расчета 0,1 мл/год жизни и папаверином 2% раствор из расчета 0,1-0,2 мл/год жизни в/м;ввести 10% раствор кофеина 0,1 мл/год жизни п/к.дать внутрь настойку валерианы 1-2 кап/год жизни;истероподобный (обморочно-тетанический) кризВегето-сосудистые кризы (далее-ВСК).
При возбуждении и выраженной нейровегетативной симптоматике ввести 0,5% раствор диазепама в дозе 0,1 мл/кг в/м.Неотложная помощь.левожелудочковая недостаточность;значительное повышение АД – выше 99 перцентиля;отек легких;Контролировать ЭКГ при рецидивировании брадиаритмии.уложить больного с приподнятыми под углом 20° нижними конечностями;Диагностика выраженной брадикардии — 49 и менее ударов в 1 мин.при отсутствии эффекта повторить ЭИТ, удвоив энергию разряда;При проведении ЭИТ:оксигенотерапия;Сердечные гликозиды, блокаторы b-адренорецепторов, антагонисты кальция в этом случае не применяются.госпитализация в стационар.ввести в/в 0,025 % раствор строфантина из расчета 0,03мл/кг массы тела для детей раннего возраста, 0,02-0,01 мл/кг – для более старшего возраста (всего не более 1 мл) или 0,25% раствор верапамила в/в из расчета 0,1 мг/кг массы или в возрастных дозировках: до 1 месяца 0,2 – 0,3 мл, до 1 года 0,3-0,4 мл, 1-5 лет 0,4-0,5 мл, 5-10 лет 1-1,5 мл, старше 10 лет 1,5-2 мл в/в на 0,9% растворе натрия хлорида;Показания к проведению ЭИТ:При стабильной гемодинамике ввести:
Прогноз. Профилактика
При отсутствии эффекта и нарастании симптомов сердечной недостаточности провести ЭИТ: начальная доза энергии у детей 2 Дж/кг, увеличивая до 4 Дж/кг.При отсутствии эффекта — верапамил 0,25% раствор в/в из расчета 0,1 мг/кг массы или в возрастных дозировках: до 1 месяца 0,2-0,3 мл, до 1 года 0,3-0,4 мл, 1-5 лет 0,4-0,5 мл, 5-10 лет 1-1,5 мл, старше 10 лет 1,5-2 мл в/в на 0,9% растворе натрия хлорида (назначая верапамил, важно исключить желудочковую тахикардию из-за возможности её трансформации в фибрилляцию желудочков).прием Вальсальвы – натуживание на максимальном вдохе при задержке дыхания в течение 30 сек;наджелудочковая пароксизмальная тахикардия;нарушения вегетативной регуляции сердечного ритма;На догоспитальном этапе экстренная терапия аритмий необходима в тех случаях, когда они ведут к синдрому малого сердечного выброса и выраженной артериальной гипотензии. Шок и отек легких, вызванные тахиаритмиями, являются жизненными показаниями к ЭИТ. Сердечные аритмии у детей могут осложнять некардиогенное заболевание и трудно распознаются на догоспитальном этапе.Все аритмии, приводящие к синдрому малого сердечного выброса и требующие экстренного вмешательства, делят на 3 группы:ввести при падении артериального давления в/в капельно допамин 5-8 мкг/кг в мин или добутамин 5 мкг/кг в мин в 0,9% растворе хлорида натрия;Клинический синдром, характеризующийся прогрессивным снижением сердечного выброса, генерализованным нарушением кровообращения, микроциркуляции, гемостаза, угнетением жизненно важных функций организма.4.2.3.4. при отсутствии эффекта от проводимых мероприятий:
одновременно ввести глюкокортикоидные гормоны: преднизолон 5-10 мг/кг массы в/в или дексаметозон 0,3-0,6 мг/кг в/в, или гидрокортизон 10-20 мг/кг в/в;4.2.3.3. ввести при явлениях симпатотонического коллапса:ваготонический,острая кровопотеря;Коллапс – угрожающая жизни острая сосудистая недостаточность, характеризующаяся резким снижением сосудистого тонуса, уменьшением объема циркулирующей крови, признаками гипоксии мозга и угнетением жизненно важных функций.при гипогликемическом состоянии ввести 20-40% раствор глюкозы в дозе 2 мл/кг в/в струйно.снять электрокардиограмму (далее-ЭКГ),обеспечить свободную проходимость верхних дыхательных путей;тахиаритмиях.синокаротидные;Обморок – внезапная кратковременная потеря сознания с утратой мышечного тонуса вследствие переходящих нарушений мозгового кровообращения.Клинические формы:ввести 2,5% раствор гексаметония бензосульфоната из расчета детям 1-3 лет в дозе 1-3 мг/кг, старше 3 лет 0,5-1 мг/кг (применяется по показаниям и однократно, допустимо снижение АД не более чем на 40% от исходного уровня);ввести допамин в дозе 3-6 мкг/кг/мин в/в титрованно или добутамин в дозе 2,5-8 мкг/кг/мин в/в титрованно;ввести 1% раствор фуросемида из расчета 0,1-0,2 мл/кг (1-2 мг/кг) в/м или в/в струйно, при отсутствии эффекта через 15-20 мин можно повторить введение препаратов;3.1.1.2. обеспечить проходимость верхних дыхательных путей;
